Chaque type de démence a son propre ensemble de caractéristiques. Une caractéristique est une caractéristique ou une qualité que vous vous attendez généralement à voir dans une maladie. Une caractéristique de la démence fronto-temporale est qu’elle commence à un âge plus précoce que la maladie d’Alzheimer.
Une des premières choses que vous remarquerez chez une personne atteinte de la maladie d’Alzheimer est qu’elle a du mal à créer de nouveaux souvenirs. C’est ce qu’on appelle la perte de mémoire à court terme. Cela se produit parce que la partie du cerveau qui forme de nouveaux souvenirs est endommagée par la démence. Vous remarquerez peut-être également que les souvenirs d’il y a longtemps sont toujours intacts — en effet, les zones du cerveau qui stockent des souvenirs à long terme ne sont pas aussi affectées par la démence d’Alzheimer. Surtout au début, les gens peuvent se souvenir et parler d’événements d’époques antérieures de leur vie. À mesure que la démence progresse et que de plus en plus de parties du cerveau sont touchées, les souvenirs à long terme peuvent également commencer à s’estomper.
Stades de la maladie d’Alzheimer et d’autres types de démence
Une façon de décrire la progression de la maladie d’Alzheimer, ainsi que d’autres types de démence, est en « stades. »Les stades sont généralement décrits comme légers, modérés et sévères ou précoces, moyens et tardifs. Même si la progression de la maladie diffère d’une personne à l’autre, nous associons néanmoins certains symptômes et comportements à ces étapes. Le type de démence, ainsi que l’état de santé sous-jacent, l’état de santé général, le soutien familial et les conditions comorbides d’une personne peuvent affecter la vitesse et la distance de progression de la démence d’un stade à un autre.
Le saviez-Vous. . .
Bien que ce cours traitera des stades de la démence comme légers, modérés ou graves, l’Institut national du vieillissement et l’Association Alzheimer ont publié des lignes directrices visant à améliorer le diagnostic actuel, à renforcer les rapports d’autopsie des modifications cérébrales de la maladie d’Alzheimer et à promouvoir la recherche sur la détection précoce de la maladie d’Alzheimer. Les lignes directrices décrivent trois stades de la maladie d’Alzheimer : (1) la maladie d’Alzheimer préclinique, (2) une déficience cognitive légère et (3) la démence d’Alzheimer.
- Maladie d’Alzheimer préclinique: le stade dans lequel des changements ont commencé à apparaître dans le cerveau mais aucun symptôme cognitif ou émotionnel n’est présent.
- Déficience cognitive légère (MCI): caractérisée par un déclin de la fonction cognitive qui se situe entre les changements associés au vieillissement typique et les changements associés à la démence.
- Phase de démence: une période où les symptômes deviennent plus évidents et où la vie autonome devient plus difficile (Association Alzheimer, 2016a).
Démence légère
Changements cérébraux dans une démence légère
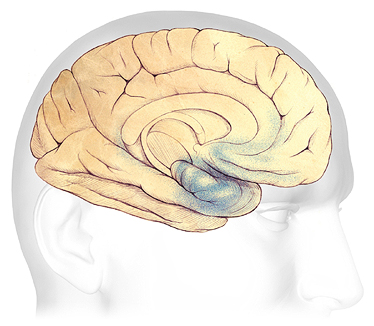
Dans les premiers stades de la MA, avant que les symptômes puissent être détectés, des plaques et des enchevêtrements se forment dans et autour de l’hippocampe, une zone du cerveau responsable de la formation de nouveaux souvenirs (ombrés en bleu). Source : Association Alzheimer. Utilisé avec permission.
Au stade précoce et léger de la maladie d’Alzheimer, les plaques et les enchevêtrements commencent à endommager les lobes temporaux dans et autour de l’hippocampe. L’hippocampe fait partie du système limbique du cerveau et est responsable de la formation de nouveaux souvenirs, de souvenirs spatiaux et de la navigation — et est également impliqué dans les émotions.
À ce stade, les changements qui se développent depuis de nombreuses années commencent à affecter la mémoire, la prise de décision et la planification complexe. Une personne atteinte de démence légère peut encore effectuer toutes ou la plupart des activités de la vie quotidienne telles que les courses, la cuisine, les travaux de jardin, l’habillage, le bain et la lecture, mais elle commencera probablement à avoir besoin d’aide pour des tâches complexes telles que l’équilibrage d’un chéquier et la planification de l’avenir.
Dans une étude des National Institutes sur le vieillissement impliquant 62 participants, les chercheurs ont utilisé la neuroimagerie pour évaluer les changements dans le volume du cerveau et les niveaux d’amyloïde du liquide céphalo-rachidien. Le rappel immédiat (la capacité de se souvenir des événements survenus au cours des dernières minutes) a été la première fonction de mémoire à montrer des signes de détérioration. Le rappel retardé (la capacité de se souvenir d’événements plus lointains) a diminué à un stade ultérieur de la maladie, mais à un rythme plus rapide que le rappel immédiat. Cette découverte suggère que les tests de rappel immédiat peuvent être plus utiles pour détecter la maladie d’Alzheimer aux premiers stades de la maladie, tandis que les tests de rappel retardé peuvent être mieux adaptés pour le suivre à des stades ultérieurs (NIA, 2015).
Démence modérée
Changements cérébraux dans la démence modérée
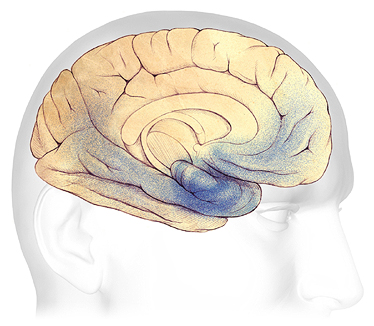
Aux stades légers à modérés, les plaques et les enchevêtrements (ombrés en bleu) se propagent de l’hippocampe vers les lobes frontaux. Source : Association Alzheimer. Utilisé avec permission.
À mesure que la maladie d’Alzheimer progresse du stade léger au stade modéré, les plaques et les enchevêtrements se propagent vers les zones du cerveau impliquées dans le langage, le jugement et l’apprentissage. Parler et comprendre la parole, la conscience spatiale et les fonctions exécutives telles que la planification, le jugement et la pensée éthique sont affectées. De nombreuses personnes reçoivent un premier diagnostic de maladie d’Alzheimer à ce stade.
Au stade modéré ou intermédiaire, le travail et la vie sociale deviennent plus difficiles et la confusion augmente. Les dommages se propagent aux zones du cerveau impliquées dans:
- Parler et comprendre la parole
- Pensée logique
- Sensibilisation à la sécurité
Démence sévère
Changements cérébraux dans la démence sévère
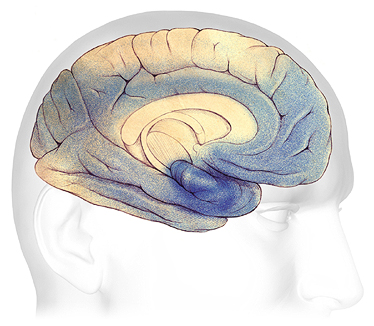
Dans la maladie d’Alzheimer avancée, des plaques et des enchevêtrements (ombrés en bleu) se sont répandus dans le cortex cérébral. Source : Association Alzheimer. Utilisé avec permission.
Au stade avancé ou sévère de la maladie d’Alzheimer, les dommages se propagent dans tout le cerveau. À ce stade, parce que tant de zones du cerveau sont touchées, la capacité des gens à communiquer, à reconnaître leur famille et leurs proches et à prendre soin d’eux-mêmes est gravement affectée.
Les personnes atteintes de démence sévère perdent la mémoire des événements récents bien qu’elles puissent encore se souvenir d’événements d’il y a longtemps. Ils sont facilement confus, sont incapables de prendre des décisions, ne peuvent pas communiquer clairement leurs besoins et ne peuvent plus penser logiquement. La parole, la communication et le jugement sont gravement affectés. Les troubles du sommeil et les explosions émotionnelles sont très fréquents.
Stades d’autres types de démence
Bien qu’en général la démence s’aggrave avec le temps, d’autres types de démence peuvent évoluer différemment de la maladie d’Alzheimer. Parce que la démence vasculaire est causée par un accident vasculaire cérébral ou une série de petits accidents vasculaires cérébraux, la démence peut s’aggraver soudainement et rester stable pendant une longue période. Si les causes cardiovasculaires sous-jacentes sont traitées avec succès, la démence peut se stabiliser.
Dans la démence à corps de Lewy, qui est souvent associée à la maladie de Parkinson, les symptômes — y compris les capacités cognitives — peuvent fluctuer considérablement, même au cours d’une journée. Néanmoins, la démence est progressive et s’aggrave avec le temps. Dans les stades ultérieurs, la progression est similaire à celle de la maladie d’Alzheimer.
Dans la démence fronto-temporale, qui commence à un âge plus précoce que la maladie d’Alzheimer, les symptômes progressent néanmoins avec le temps. Dans les premiers stades, les gens peuvent avoir des difficultés avec un seul type de symptôme, comme la planification, la hiérarchisation ou le multitâche. D’autres symptômes apparaissent (comportements et commentaires inappropriés, difficulté à reconnaître et à répondre aux émotions) à mesure que de plus en plus de parties du cerveau sont touchées.
Dans la démence fronto-temporale, le lobe du cerveau affecté affecte les premiers symptômes. Si la maladie commence dans la partie du lobe frontal responsable de la prise de décision, le premier symptôme peut impliquer une difficulté à gérer les finances. Si cela commence dans la partie du lobe temporal qui relie les émotions aux objets, le premier symptôme pourrait être une incapacité à reconnaître les objets potentiellement dangereux — par exemple, une personne peut ne pas craindre d’atteindre un serpent hochet ou de plonger une main dans de l’eau bouillante (NIH, 2014).
Les symptômes et les changements de comportement par étapes
Un symptôme est un changement dans le corps ou l’esprit. Un comportement est notre façon d’agir, de bouger et de réagir à notre environnement. Les symptômes changent à mesure que la démence progresse, affectant souvent le comportement. Pour certaines personnes, les symptômes peuvent s’aggraver rapidement. Pour d’autres, les symptômes progressent plus progressivement — sur 10 à 20 ans. Une bonne façon de comprendre cela est d’examiner comment les symptômes et les comportements changent aux stades précoce, moyen et tardif de la démence.
Symptômes et comportements dans la démence légère
Le stade précoce ou léger de la démence commence par un léger oubli, en particulier des souvenirs d’événements récents. L’oubli pourrait être le symptôme le plus évident à ce stade, en particulier dans la maladie d’Alzheimer. La pensée logique et le jugement sont légèrement affectés, en particulier dans la démence fronto-temporale.
Au stade précoce de la maladie d’Alzheimer, ainsi que dans d’autres types de démence, il peut y avoir une petite confusion avec des tâches complexes en plusieurs étapes. Les gens essaient naturellement de dissimuler une légère confusion afin que les amis, les collègues et la famille ne remarquent peut-être pas que quelque chose ne va pas. Ce comportement peut être fatigant, frustrant et préoccupant pour la personne qui éprouve les premiers signes de changement cognitif.
Même lorsque les symptômes sont légers, le comportement des gens peut commencer à changer, en particulier dans la maladie d’Alzheimer. Les personnes atteintes de démence légère savent souvent que quelque chose ne va pas, ce qui peut causer de la dépression, du stress et de l’anxiété. Les changements d’humeur sont fréquents, en particulier chez une personne atteinte de démence vasculaire.
Les personnes aux prises avec les effets d’une démence légère peuvent devenir en colère ou agressives. Ils pourraient avoir de la difficulté à prendre des décisions. Ils demanderont de l’aide plus souvent. Ils peuvent toujours travailler, conduire et vivre de manière autonome, mais ils commenceront à avoir besoin de plus d’aide de la part de leur famille ou de leurs collègues.
Symptômes et comportements dans la démence modérée
Au stade modéré de la démence, les gens deviennent plus oublieux et la confusion s’aggrave. La parole et la communication sont évidemment affectées. Le jugement et la pensée logique sont bien pires qu’au stade précoce ou léger.
En raison de problèmes de mémoire et de confusion, les soignants doivent assumer les tâches que la personne atteinte de démence était capable de faire dans le passé. À ce stade, les voyages, le travail et le suivi des finances personnelles sont beaucoup plus difficiles.
Au stade modéré, les changements de comportement sont beaucoup plus évidents. Les comportements inappropriés tels que maudire, donner des coups de pied, frapper et mordre ne sont pas rares. Certaines personnes peuvent commencer à répéter des questions encore et encore, appeler ou exiger votre attention. Des problèmes de sommeil, de l’anxiété, de l’agitation et des soupçons peuvent se développer.
Une personne atteinte de démence modérée est généralement toujours capable de marcher. En effet, la partie du cerveau qui contrôle le mouvement n’est pas affectée. Si une personne peut encore marcher ou si elle peut se déplacer facilement dans un fauteuil roulant, elle pourrait commencer à errer. Une surveillance plus directe est nécessaire que pendant le stade précoce de la démence. Pendant cette étape, les gens ne sont plus en sécurité par eux-mêmes. Les responsabilités des aidants augmentent. Cela provoque du stress, de l’anxiété et de l’inquiétude chez les membres de la famille et les soignants.
Symptômes et comportement dans la démence sévère
Ma mère a 96 ans et a une démence assez sévère. Elle vit à la maison avec des soins 24/7. Si on la mettait dans une maison de retraite, elle ne survivrait pas. Des bruits forts, des gens qui ne connaissent pas ses besoins et ses habitudes, l’ennui, la solitude — ces choses la rendraient folle. Je suis sûr qu’elle errait, crierait, jurerait, crierait, frapperait et pleurerait. À la maison, elle ne fait presque jamais aucune de ces choses, mais nous travaillons assez dur pour garder les choses calmes, chaudes et stables pour elle.
Aidant familial, Fremont, CA
Les personnes atteintes de démence sévère perdent la plupart ou la totalité de la mémoire des événements récents, bien qu’elles puissent encore se souvenir d’événements d’il y a longtemps. Ils sont facilement confus, perdent une grande partie de leur capacité à penser logiquement et séquentiellement, et trouvent la prise de décision très difficile. La parole, la communication et le jugement sont gravement affectés. Les troubles du sommeil sont très fréquents.
Toutes sortes de comportements difficiles peuvent survenir chez les personnes atteintes de démence sévère, en particulier si les soignants ne sont pas formés, facilement frustrés ou très stressés. L’errance, la fouille ou la thésaurisation peuvent se produire. Une personne peut devenir paranoïaque ou avoir des illusions ou des hallucinations. Les cris, les jurons, les pleurs, les cris, les demandes d’attention fortes, les remarques négatives envers les autres et les discours personnels sont courants. Ces explosions sont souvent déclenchées par la frustration, l’ennui, la solitude, la dépression, le froid ou la chaleur, les bruits forts et la douleur.
Au stade sévère, une grande indépendance a été perdue et des soins continus peuvent être nécessaires. Les aidants naturels devront probablement superviser et aider directement à manger, à se baigner, à marcher, à s’habiller et à d’autres activités de la vie quotidienne.
Symptômes et comportement en fin de vie
À mesure que les personnes atteintes de démence approchent de la fin de vie, elles peuvent perdre toute la mémoire — et pas seulement la mémoire des événements récents. Ils sont surpris par des bruits forts et des mouvements rapides. Ils ne peuvent plus communiquer leurs besoins et leurs désirs en utilisant la parole. À ce stade, les gens peuvent développer d’autres maladies et infections. Ils peuvent éprouver de l’agitation, de la psychose, * du délire, ** de l’agitation et de la dépression.
* Psychose : perte de contact avec la réalité.
** Délire: confusion soudaine et grave pouvant être causée par des infections, une réaction aux médicaments, une intervention chirurgicale ou une maladie.
En fin de vie, les gens sont complètement dépendants des soignants. Ils peuvent être incapables de manger, d’avaler des liquides ou de bouger sans aide. La démence devient si grave que les gens peuvent devenir alités. La démence sévère entraîne fréquemment des complications telles que l’immobilité, les troubles de la déglutition et la malnutrition qui augmentent considérablement le risque de maladies aiguës graves pouvant entraîner la mort. L’une de ces affections est la pneumonie, qui est la cause de décès la plus souvent identifiée chez les aînés atteints de la maladie d’Alzheimer ou d’autres démences (Association Alzheimer, 2017).
Défis pour les soignants à chaque étape
J’ai été embauchée pour aider à soigner une femme atteinte de démence légère. Elle a cinq enfants qui viennent voir leur mère pour discuter de leurs problèmes personnels. Quand ils parlent de leurs problèmes, j’ai remarqué que la mère était toujours d’accord avec eux, mais quand ils partent, elle se retourne et dit: « Je ne supporte pas d’entendre toutes leurs plaintes. »
Elle devient vraiment agitée après leur visite. Parfois, elle s’assoit et pleure pour le reste de la journée, je ne peux pas la sortir de là. Elle n’était pas comme ça. Je suis tellement fatiguée que ça n’en vaut presque pas la peine — je ne dors jamais quand je suis là-bas. J’ai finalement dû passer de 7 à 4 jours — c’était vraiment difficile de prendre soin de cette femme.
Soignant professionnel, Los Altos, CA
Un soignant est une personne qui fournit de l’aide à une personne dans le besoin. Les soins peuvent être physiques, financiers ou émotionnels. Chaque année, près de 16 millions de membres de la famille et d’amis fournissent plus de 18 milliards d’heures de soins non rémunérés aux personnes atteintes de la maladie d’Alzheimer et d’autres démences (Association Alzheimer, 2017).
Les aidants aident avec les activités de base telles que le bain, l’habillage, la marche et la cuisine. Ils aident également à des tâches plus complexes telles que la gestion des médicaments et la prise en charge de la maison. Les aidants peuvent fournir des soins directs ou gérer les soins à distance. La prise en charge de la démence est généralement la responsabilité du conjoint ou d’un enfant adulte.
Les soins aux adultes vieillissants atteints de démence sont associés à une augmentation du fardeau, de la détresse et à une diminution de la santé mentale et du bien-être. La prestation de soins aux personnes atteintes de démence est plus stressante que la prestation de soins aux personnes atteintes de nombreuses autres maladies. En effet, la prise en charge de la démence se caractérise par des problèmes spécifiques tels que le manque de temps libre, l’isolement des autres, des problèmes de comportement et des changements de personnalité, et moins d’expériences positives résultant du manque de gratitude exprimée par le bénéficiaire des soins (Elnasseh et al., 2016).
Les responsabilités liées à la prestation de soins peuvent être accablantes. Plus de la moitié des soignants atteints d’Alzheimer et de démence estiment que le stress émotionnel lié à la prestation de soins est élevé ou très élevé. Environ 40% des soignants signalent des symptômes de dépression. Un soignant sur cinq réduit ses propres visites chez le médecin en raison de ses responsabilités en matière de soins. Et, parmi les aidants naturels, 74 % déclarent qu’ils sont « quelque peu » à « très » préoccupés par le maintien de leur propre santé depuis qu’ils sont devenus soignants (Alzheimer’s Association, 2017).
La dynamique familiale est une partie importante de l’expérience de prestation de soins. La communication familiale, l’adaptabilité/flexibilité et la cohésion conjugale ont toutes été liées au fonctionnement émotionnel des aidants. La dépression et l’anxiété sont plus susceptibles de survenir chez les aidants dans les familles qui fonctionnent mal, et une dynamique familiale conflictuelle peut intensifier la dépression et la tension des aidants. Le mauvais fonctionnement des familles entraînera probablement une diminution du temps consacré aux soins aux patients, ce qui pourrait avoir un impact sur la qualité des soins que reçoit la personne atteinte de démence (Elnasseh et al., 2016).
À l’inverse, une dynamique familiale plus saine, comme le soutien familial, est associée à des niveaux plus faibles de pression sur le fournisseur de soins. Lorsque les familles accordent plus de soutien aux aidants primaires, elles sont souvent en mesure de fournir plus d’aide à la personne atteinte de démence. Les aidants naturels éprouvent moins de fardeau et de dépression lorsque la cohésion familiale est élevée, et une meilleure communication familiale joue également un rôle important dans la réduction du fardeau des aidants naturels (Elnasseh et al., 2016).
Même si la majorité des recherches se sont concentrées sur le fardeau et d’autres aspects négatifs de la prestation de soins familiaux, des aspects positifs ont été présentés, notamment un sens du sens, un sentiment d’auto-efficacité, de satisfaction, un sentiment d’accomplissement et une amélioration du bien-être et de la qualité des relations. Ces expériences positives peuvent aider à soutenir les membres de la famille dans leur travail de soignants (Tretteteig et al., 2017).
Au stade précoce de la démence, les aidants familiaux peuvent ne pas en savoir beaucoup sur la démence et ne pas demander d’aide. Ils peuvent être confus et frustrés lorsque le membre de leur famille « agit de manière amusante. »
Pendant cette période, les responsabilités et les devoirs de soins peuvent généralement être assumés par les membres de la famille. La personne atteinte de démence peut n’avoir besoin d’aide que pour des activités complexes telles que les opérations bancaires, le paiement des factures, les rendez-vous médicaux et les médicaments. Les personnes atteintes de démence légère peuvent toujours vivre seules, conduire et même avoir un emploi. Ils peuvent généralement s’occuper d’activités de la vie quotidienne telles que se baigner, manger et cuisiner.
Au stade modéré, le temps nécessaire pour prendre soin d’une personne auparavant indépendante augmente. Il peut causer de l’anxiété, du stress, des troubles du sommeil, de la colère et de la dépression. La perte de temps libre, les conflits de travail et les problèmes familiaux peuvent sembler impossibles à résoudre. Souvent, la responsabilité des soins incombe principalement à une personne — généralement une femme —, ce qui entraîne de la colère et de la frustration envers les autres membres de la famille.
Aux derniers stades de la démence, lorsque des soins à temps plein sont nécessaires, les membres de la famille sont confrontés à des décisions difficiles et les principaux soignants peuvent être surchargés. La personne atteinte de démence devrait-elle emménager avec un membre de sa famille? Devrait-on embaucher un aidant naturel à temps plein? Leur proche devrait-il être admis dans un établissement de soins de longue durée?
Les comportements tels que l’agitation, l’irritabilité, le langage obscène, les crises de colère et les cris sont embarrassants, fatigants et frustrants pour les soignants. Les soignants peuvent être blessés si une personne jette des objets, frappe ou mord. Les soignants peuvent réagir par peur et riposter ou crier pour arrêter ces comportements, créant de la culpabilité et plus de frustration.
Je suis épuisé. Je ne peux pas dormir parce que je dois faire attention à ma femme. Elle erre dans la maison, sort toutes sortes de choses de la cuisine. Je ne sais jamais ce qu’elle va faire.
Aidants familiaux, 2017
À ce stade, la sécurité est un défi pour les aidants. Un soignant en tête-à-tête peut être nécessaire pendant la journée. Les conjoints et les membres de la famille deviennent épuisés en s’occupant d’une personne qui a besoin d’une surveillance constante. Les emplois, les loisirs, les amitiés, les voyages et l’exercice tombent sur le côté. Les soignants négligent souvent leur propre santé, causant plus de stress.
Si la personne atteinte de démence vit toujours à la maison, les soignants essaient de fournir plus de soutien. Les membres de la famille peuvent se trouver dans l’impossibilité de continuer à fournir des soins et peuvent décider de transférer leur proche dans un établissement d’aide à la vie autonome ou un établissement de soins infirmiers spécialisés. Bien que cela réduise le fardeau des aidants naturels, cela ne soulage pas les conjoints et les membres de la famille du stress de continuer à s’inquiéter et à gérer les soins pour leur proche.
