după cum sa menționat, receptorul CCR5 este un receptor cuplat cu proteina G (GPCR). Înainte de descoperirea rolului CCR5 în infecția cu HIV, multe companii farmaceutice au construit deja o colecție substanțială de compuși care vizează GPCR-urile. Unii dintre acești compuși s-ar dovedi a fi un punct de plecare pentru chimia medicamentoasă antagonistă CCR5, dar ar avea nevoie de optimizare pentru a îmbunătăți selectivitatea și potența CCR5 și pentru a îmbunătăți proprietățile farmacocinetice. O problemă semnificativă a fost afinitatea hit-urilor de screening disponibile pentru canalul ionic hERG; inhibarea hERG duce la prelungirea intervalului QT, ceea ce poate crește riscul de a dezvolta aritmii ventriculare fatale. Mulți antagoniști ai CCR5 au fost studiați de companiile farmaceutice, dar puțini dintre ei au ajuns de fapt la studii de eficacitate umană; de exemplu, AstraZeneca, Novartis, Merck și Takeda și-au folosit colecțiile de compuși care vizează GPRC pentru a dezvolta un antagonist puternic CCR5, dar niciunul dintre ei nu a ajuns la studii clinice. Trei companii farmaceutice au fost în competiție pentru a fi primele care au aprobat un antagonist CCR5 cu molecule mici: GlaxoSmithKline (GSK) cu compusul lor aplaviroc, Schering-Plough cu vicriviroc și Pfizer cu maraviroc. Toți compușii au ajuns la studii clinice la om; numai maraviroc a fost aprobat de Administrația SUA pentru alimente și medicamente (FDA). Antagonistul CCR5 al CytoDyn, LERONLIMAB (PRO 140), va fi aprobat în primul trimestru al anului 2020, după depunerea completă a BLA în septembrie/octombrie 2019. În secțiunea următoare se va discuta despre dezvoltarea acestor trei compuși.
Leronlimab (PRO 140)Edit
Leronlimab (anterior: PRO 140) este un anticorp monoclonal umanizat orientat împotriva receptorului CCR5 găsit pe limfocitele T ale sistemului imunitar uman și multe tipuri de cancer. Este investigat ca terapie potențială în tratamentul infecției cu HIV, a bolii grefă contra gazdă (NCT02737306) și a cancerului metastatic (NCT03838367). Administrația Statelor Unite pentru alimente și Medicamente a desemnat PRO 140 pentru aprobarea rapidă. În februarie 2008, medicamentul a intrat în studiile clinice de fază 2 și a început un studiu de fază 3 în 2015. În februarie 2018, CytoDyn Inc a raportat că obiectivul final principal a fost atins în studiul pivot Pro 140 privind terapia combinată în infecția cu HIV.
PRO 140 este dezvoltat de CytoDyn Inc. În Mai 2007, rezultatele studiului clinic de fază I al medicamentului au demonstrat „activitate antivirală puternică, rapidă, prelungită, dependentă de doză, foarte semnificativă” pentru PRO 140. Participanții la grupul cu cea mai mare doză au primit 5 miligrame pe kilogram și au prezentat o scădere medie a încărcăturii virale de -1,83 log10. În medie, s-au menținut reduceri mai mari de -1 log10 pe mililitru între două și trei săptămâni, de la o singură doză de medicament. Cele mai mari reduceri individuale ale ARN HIV au variat până la -2, 5 log10 în rândul pacienților cărora li s-au administrat atât doze de 2, cât și doze de 5 mg/kg.PRO 140 este un anticorp produs în laborator care funcționează ca un inhibitor de intrare. PRO 140 se leagă de receptorul CCR5 de pe celulele CD4 și interferează cu capacitatea HIV de a intra în celulă. PRO 140, o formă umanizată a unui anticorp PA14, este un anticorp monoclonal CCR5 receptor de chemokină și poate inhiba Tropicul CCR5 HIV-1 la concentrații care nu antagonizează activitatea naturală a CCR5 in vitro. Intrarea HIV-1 este mediată de glicoproteinele învelișului HIV-1 gp120 și gp41. Gp120 va lega CD4 și molecula receptorului CCR5co, iar acest lucru declanșează fuziunea mediată de gp41 a membranelor virale și celulare. Prin urmare, CCR5 este necesar pentru intrarea virusului și această infecție a celulelor sănătoase. Pro 140, anticorpul monoclonal anti-CCR5, poate opri HIV să intre în celulă și să oprească replicarea virală. Previne legarea celulelor virale la un loc distinct în co-receptorul CCR5 fără a interfera cu activitatea sa naturală. Spre deosebire de alți inhibitori de intrare, PRO 140 este un anticorp monoclonal. Mecanismul de inhibare este mai degrabă competitiv decât alosteric. Ca atare, trebuie injectat pentru a fi eficient. Cu toate acestea, o dată în interiorul corpului, PRO 140 se leagă de CCR5 pentru >60 de zile, ceea ce poate permite dozarea la fel de rar ca o dată la două săptămâni. Comparativ cu terapia antiretrovirală foarte activă, care s-a dovedit a avea toxicități legate de tratament pentru pacienții infectați cu HIV, PRO140 nu are rezistență la medicamente multiple sau toxicități.
în februarie 2018, CytoDyn Inc a raportat că obiectivul final principal a fost atins în studiul pivot de terapie combinată PRO 140 în infecția cu HIV și va continua încă 24 de săptămâni (sfârșitul lunii August 2018) cu PRO 140 injecții subcutanate săptămânale și art optimizate. Raportul dezvăluie că o singură injecție subcutanată de 350 mg de PRO 140 a dus la o reducere a încărcăturii virale ARN HIV-1 mai mare de 0,5 log sau 68% în decurs de o săptămână, comparativ cu cei care au primit un placebo. Rezultatele obiectivului principal de eficacitate au fost prezentate la ASM Microbe 2018. În studiul pivot cu Leronlimab în asociere cu terapii antiretrovirale standard la pacienți infectați cu HIV tratați anterior, 81% dintre pacienții care au încheiat studiul au obținut suprimarea încărcăturii virale HIV de < 50 cp/mL. Medicamentele aprobate recent pentru această populație variază de la 43% după 24 de săptămâni la 45% după 48 de săptămâni cu suprimarea încărcăturii virale a < 50 cp/mL. În martie 2019, CytoDyn a depus la FDA SUA prima parte a BLA pentru LERONLIMAB (PRO140) ca terapie combinată cu HAART în HIV. În mai 2020, compania și-a depus BLA cu potențială aprobare FDA în 4Q’20. CytoDyn efectuează, de asemenea, un studiu de investigație în monoterapie cu leronlimab (PRO140) pentru HIV. Dacă va avea succes, leronlimab auto-administrat o dată pe săptămână ar reprezenta o schimbare de paradigmă în tratamentul HIV.
CytoDyn investighează, de asemenea, în prezent utilizarea leronlimab (PRO140) în diferite tumori solide. Pe 18 februarie 2019, CytoDyn a anunțat că va începe 8 studii preclinice privind cancerul de melanom, pancreatic, sân, prostată, colon, plămâni, ficat și stomac. Aceasta are potențialul de a conduce la 8 studii clinice de fază 2 cu Leronlimab în arena cancerului. Pe 23 noiembrie 2018, CytoDyn a primit aprobarea FDA a depunerii sale IND și a permis inițierea unui studiu clinic de fază 1b/2 pentru pacienții cu cancer de sân triplu negativ metastatic (mTNBC). Pe 20 februarie 2019, CytoDyn a anunțat că Leronlimab a reușit să reducă cu mai mult de 98% incidența metastazelor cancerului de sân uman într-un model de xenogrefă de șoarece pentru cancer prin șase săptămâni cu LERONLIMAB (PRO 140). Echivalența temporală a studiului murin de 6 săptămâni poate fi de până la 6 ani la om. În Mai 2019, Administrația SUA pentru alimente și medicamente (FDA) a acordat denumirea rapidă pentru Leronlimab (PRO 140) pentru utilizare în asociere cu carboplatină pentru tratamentul pacienților cu mTNBC CCR5-pozitiv. În iulie 2019, CytoDyn a anunțat dozarea primului pacient mTNBC sub uz compasional. În același timp, studiul P1B / 2 pentru pacienții cu tratament-na ecve mTNBC este activ și anticipează date de top în 2020. Dacă va avea succes, datele de la pacienții cu mtnbc cu tratament na-na ar putea servi drept bază pentru obținerea unei aprobări accelerate a FDA din SUA.
studii recente publicate au demonstrat că Leronlimab a redus numărul și dimensiunea noilor metastaze ale cancerului de sân la om într-un model de șoarece și a redus dimensiunea metastazelor stabilite, extinzând astfel supraviețuirea.
în Mai 2019, CytoDyn a inițiat, de asemenea, studiul pre-clinic al Leronlimab (PRO 140) pentru a preveni NASH cu Clinica Cleveland Dr.Daniel J. Lindner, MD, Ph. D. rezultatele acestui studiu sunt anticipate în 4Q’2019.având în vedere profilul excepțional de siguranță și eficacitate, PRO 140 (LERONLIMAB) pare a fi cel mai promițător antagonist CCR5 și are potențialul de a deveni cel mai bun tratament din clasă pentru HIV și poate alte indicații.
AplavirocEdit


Aplaviroc este originea dintr-o clasă de derivați de spirodiketopiperazină. Figura 2 prezintă structura moleculară a compusului de plumb și a compusului final aplaviroc. Compusul de plumb a arătat o potență bună în blocarea CCR5 într-un număr de tulpini HIV R5 și împotriva tulpinilor rezistente la mai multe medicamente. Problema cu acest compus nu a fost selectivitatea CCR5, ci biodisponibilitatea orală. Acest lucru a dus la dezvoltarea ulterioară a moleculei și rezultatul a fost un compus numit aplaviroc. Din păcate, în ciuda rezultatelor clinice preclinice și timpurii promițătoare, s-a observat o anumită toxicitate hepatică severă în tratamentul na ecve și al pacienților tratați anterior, ceea ce a dus la întreruperea dezvoltării ulterioare a aplaviroc.
VicrivirocEdit
Schering-Plough a identificat un compus activ în timpul screeningului. Figura 3 prezintă structura moleculară a compusului de plumb, a compusului intermediar și a compusului final vicriviroc. Compusul de plumb conținea o schelă de piperazină și era un antagonist puternic al receptorilor muscarinici de acetilcolină (m2) cu activitate modestă CCR5. Modificările care au fost făcute pe partea stângă a compusului de plumb și adăugarea unei grupări metil pe grupul piperazină (s)-metilpiperazină) au dus la compusul intermediar care avea o afinitate bună pentru receptorii CCR5, dar o afinitate foarte mică pentru activitatea muscarinică, cu toate acestea, compusul a arătat afinitate pentru canalul ionic hERG. Reconstrucția ulterioară a dus la dezvoltarea compusului final vicriviroc, când Schering a descoperit că n-oxidul de piridil pe intermediar ar putea fi înlocuit cu 4,6-dimetilpirimidină carboxamidă. Vicriviroc a avut o selectivitate excelentă pentru receptorii CCR5 față de muscarinici, iar afinitatea hERG a fost mult redusă. Studiul clinic de fază I al vicriviroc a dat rezultate promițătoare, astfel încât a fost inițiat un studiu de fază II în tratamentul pacienților cu Na. Studiul de fază II a fost întrerupt deoarece a existat o evoluție virală în grupul tratat cu vicriviroc comparativ cu grupul de control. Aceste rezultate au sugerat că vicriviroc nu a fost eficace în tratamentul pacienților cu tratament-na inevve comparativ cu tratamentele actuale. Un alt studiu clinic de fază II a fost efectuat la pacienți tratați anterior. Rezultatele au fost că vicriviroc a avut o activitate antivirală puternică, dar au fost raportate cinci cazuri de cancer în rândul participanților, cu toate acestea, studiul a fost continuat, deoarece nu a existat o asociere cauzală a malignităților și vicriviroc. La sfârșitul anului 2009, compania a raportat că vicriviroc a intrat în studii de fază II privind tratamentul pentru pacienți cu Na și studii de fază III la pacienți tratați anterior.
MaravirocEdit
Pfizer a apelat la screening-ul cu randament ridicat în căutarea unui bun punct de plecare pentru un antagonist CCR5 cu molecule mici. Screeningul lor a dus la un compus care a prezentat afinitate slabă și fără activitate antivirală, dar a reprezentat un bun punct de plecare pentru optimizarea ulterioară. Compușii 1-9 din tabelul 1 arată dezvoltarea maraviroc în câțiva pași. Structura chimică a moleculei de pornire (UK-107,543) este prezentată ca compus 1. Primul lor obiectiv a fost minimizarea activității CYP2D6 a moleculei și reducerea lipofilicității acesteia. Au înlocuit imidazopiridina cu benzimidazol, iar grupul benzhidril a fost schimbat cu o benzamidă. Rezultatul a fost compus 2. Acest compus a arătat o bună potență de legare și începutul unei activități antivirale. Optimizarea ulterioară a relației structură–activitate (SAR) a regiunii amidice și identificarea preferinței enantiomerice au condus la structura amidică ciclobutil în compusul 3. Cu toate acestea, problema cu activitatea CYP2D6 a compusului a fost încă inacceptabilă, astfel încât au trebuit să efectueze o optimizare suplimentară a SAR care a determinat că-azabicicloamina (tropanul) ar putea înlocui fracțiunea aminopiperidinei. Această modificare a structurii chimice a dus la compusul 4. Compusul 4 nu a avut activitate CYP2D6, păstrând în același timp o afinitate excelentă de legare și o activitate antivirală. Deși compusul 4 a prezentat rezultate promițătoare, a demonstrat o inhibare de 99% pe canalul ionic hERG. Această inhibare a fost inacceptabilă, deoarece poate duce la prelungirea intervalului QTc. Echipa de cercetare a făcut apoi câteva modificări pentru a vedea care parte a moleculei a jucat un rol în afinitatea hERG. Compusul 5 prezintă un analog pe care l-au sintetizat, care conținea un cap de pod de oxigen în inelul tropanic; cu toate acestea, această reconstrucție nu a avut un efect asupra afinității hERG. Apoi s-au concentrat pe suprafața polară din moleculă pentru a forma afinitatea hERG. Aceste eforturi au dus la compusul 6. Acest compus a păstrat activitatea antivirală dorită și a fost selectiv împotriva inhibării hERG, dar problema a fost biodisponibilitatea acestuia. Reducerea lipofilicității, prin înlocuirea grupării benzimidazol cu un grup triazol substituit a dat compusul 7. Compusul 7 a arătat o reducere semnificativă a lipofilicității și a menținut activitatea antivirală, dar din nou, odată cu introducerea unei grupări ciclobutil, compusul a arătat inhibarea hERG. Schimbarea dimensiunii inelului în compusul 7 de la o unitate ciclobutil la o unitate ciclopentil în compusul 8 a dus la o creștere semnificativă a activității antivirale și la pierderea afinității hERG. Dezvoltarea ulterioară a dus la descoperirea unui 4,4′-difluorociclohexilamidă cunoscută și sub numele de maraviroc. Maraviroc a păstrat o activitate antivirală excelentă, fără a demonstra o afinitate semnificativă de legare a hERG. S-a prezis că lipsa afinității de legare a hERG se datorează dimensiunii mari a grupării ciclohexil și polarității ridicate a substituenților fluoro. In August 2007 the FDA approved the first CCR5 antagonist, maraviroc, discovered and developed by Pfizer.
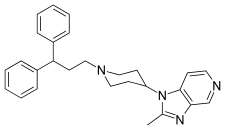 |
 |
 |
| Compound 1 | Compound 2 | Compound 3 |
 |
 |
 |
| Compound 4 | Compound 5 | Compound 6 |
 |
 |
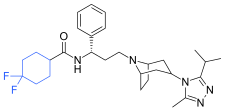 |
| Compound 7 | Compound 8 | Compound 9 (maraviroc) |
