L’imagerie cardiaque non invasive a considérablement évolué au cours des dernières années. Les progrès de la technologie ont conduit au développement de nouveaux systèmes de tomodensitométrie (tomodensitométrie) dotés d’une résolution spatiale et temporelle améliorée, d’un temps d’imagerie plus court et d’une synchronisation ECG permettant l’imagerie du cœur battant. La tomodensitométrie cardiaque est la modalité d’imagerie à la croissance la plus rapide dans le domaine des maladies cardiovasculaires.
En collaboration avec les Drs. Ricardo Bracer et Trevor Lundstrom dans les départements de radiologie du BBH Princeton et de l’hôpital St. Vincent, faisant partie de l’Ascension, nous avons effectué une imagerie par tomodensitométrie cardiaque à l’aide de systèmes de tomodensitométrie à 128 et 256 tranches pour le diagnostic de la pathologie cardiovasculaire. Ces systèmes de tomodensitométrie haute résolution permettent une meilleure qualité d’image chez plus de 98% des patients, quel que soit l’habitus corporel. Les études sont liées à l’ECG et une fréquence cardiaque lente est souhaitable car le visage optimal sans mouvement se produit pendant la diastole. C’est la phase où le ventricule gauche se remplit de sang et où la perfusion de l’artère coronaire se produit. Nous encourageons l’utilisation d’un bêta-bloquant (IV ou oral) avant l’étude pour atteindre des fréquences cardiaques de 50 à 55. Des fréquences cardiaques irrégulières telles que celles observées dans l’AFib ou dans plusieurs PVC rendent l’étude sous-optimale. Lors de l’acquisition de l’imagerie, nous avons généralement demandé à nos patients de retenir leur souffle pendant 15 à 20 secondes. Cela empêche l’artefact de mouvement. Un contraste IV est nécessaire pour visualiser les cavités cardiaques et les artères coronaires. Nous injectons habituellement 80 à 100 ml de produit de contraste iodé pour une étude typique. Les patients ayant une allergie antérieure au contraste sont prémédicés. Chez les patients diabétiques, nous conservons la metformine pendant 48 heures. Nous déconseillons les études de tomodensitométrie de contraste chez les patients présentant un dysfonctionnement rénal et une créatinine supérieure à 1,8. Pour la tomodensitométrie coronaire, le volume d’acquisition et la durée de l’analyse sont réduits. Il en résulte une exposition moindre au rayonnement pour le patient. En l’absence de contre-indication, de la nitroglycérine sublinguale est administrée pour vasodilater les coronaires. Les patients sont suivis de près par notre personnel infirmier en radiologie pendant toute la durée de l’examen. L’exposition au rayonnement est faible et pour la tomodensitométrie cardiaque, elle varie entre 15 et 25 mSv pour les scanners à 64 tranches ou moins et < 5 mSv pour le nouveau scanner à 256 tranches. Il en résulte une différence significative entre l’exposition et le risque de rayonnement cumulatif au cours de la vie. Les Drs Barry Rayburn et Benjamin Plaisance ont une certification de niveau 3 pour l’interprétation et l’analyse de l’imagerie par tomodensitométrie cardiaque chez Cardiology Specialists de Birmingham, St. Vincent.
Que montre la tomodensitométrie cardiaque? Score de calcium (score d’Agatston).
Le score de calcium est une mesure de la charge de calcium dans les artères coronaires. Il est basé sur la densité radiographique du volume attendu de la plaque. Il n’y a pas besoin d’injection de contraste. C’est un prédicteur robuste des événements cardiovasculaires avec un score supérieur à 100 augmentant le rapport de risque à 1,88. Les patients présentant de faibles risques d’ASCVD tirent très peu d’avantages du score calcique. Cependant, il a été démontré que les patients présentant un risque clinique modéré et des scores de calcium très élevés (supérieurs à 300) présentaient un risque élevé d’événements cliniques.
Que montre un scanner cardiaque? Angiographie coronaire.
L’une des applications cardiaques les plus récentes de la tomodensitométrie cardiaque a été l’angiographie coronaire. Les systèmes de tomodensitométrie à haute résolution permettent une respiration plus courte, des volumes d’injection de contraste plus faibles, une variabilité de la fréquence cardiaque réduite et moins d’artefacts. Par rapport à l’angiographie coronarienne, la sensibilité et la spécificité variaient respectivement de 75 à 95% et de 95 à 99%. L’angiographie par tomodensitométrie est mieux réalisée chez les patients présentant une charge calcique inférieure. Les effets de volume partiel et les artefacts de floraison rendent difficile l’évaluation des coronaires chez les patients ayant une charge de calcium importante ou les patients avec des stents coronaires. Une coronarographie invasive régulière est préférée chez ces patients. Vous trouverez ci-dessous un exemple de patient présentant une douleur thoracique et ayant subi une angiographie cardiaque par tomodensitométrie. Il y a une zone de plaque calcifiée mais non obstructive dans le GARÇON proximal.
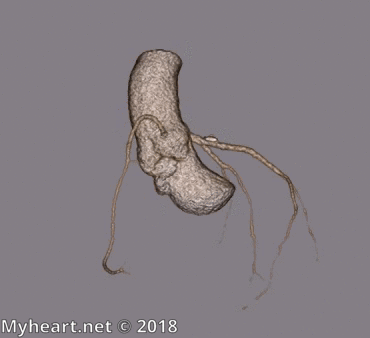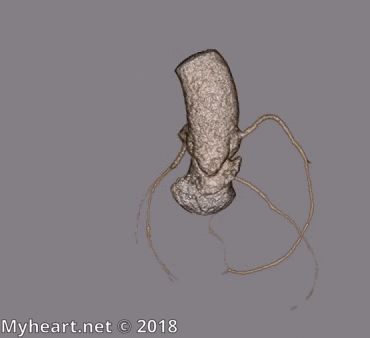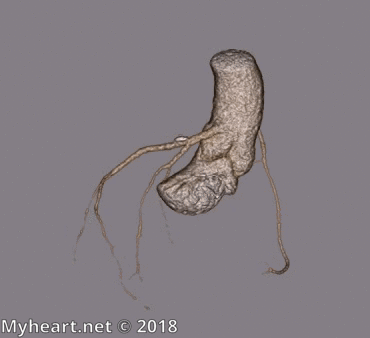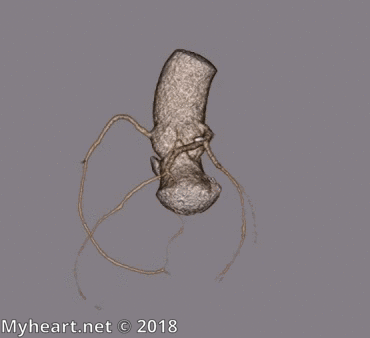

Le patient ci-dessous n’avait pas de maladie coronarienne significative. On peut voir l’artère coronaire droite disposée au-dessus du ventricule droit (image supérieure) et le LAD au-dessus du ventricule gauche (image inférieure).
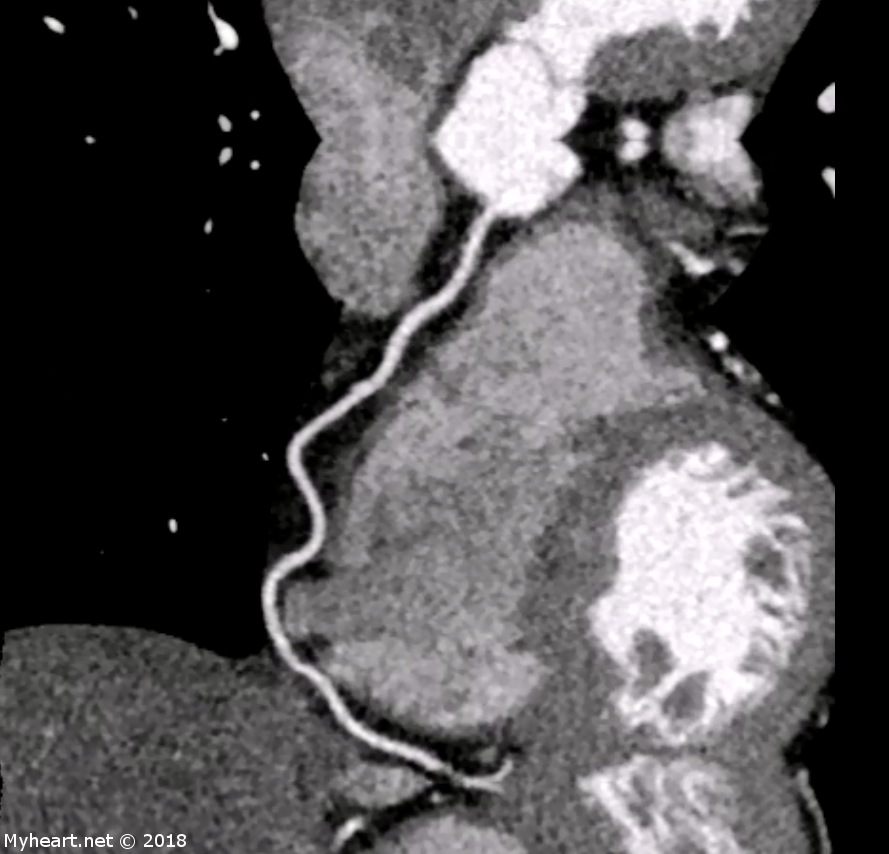
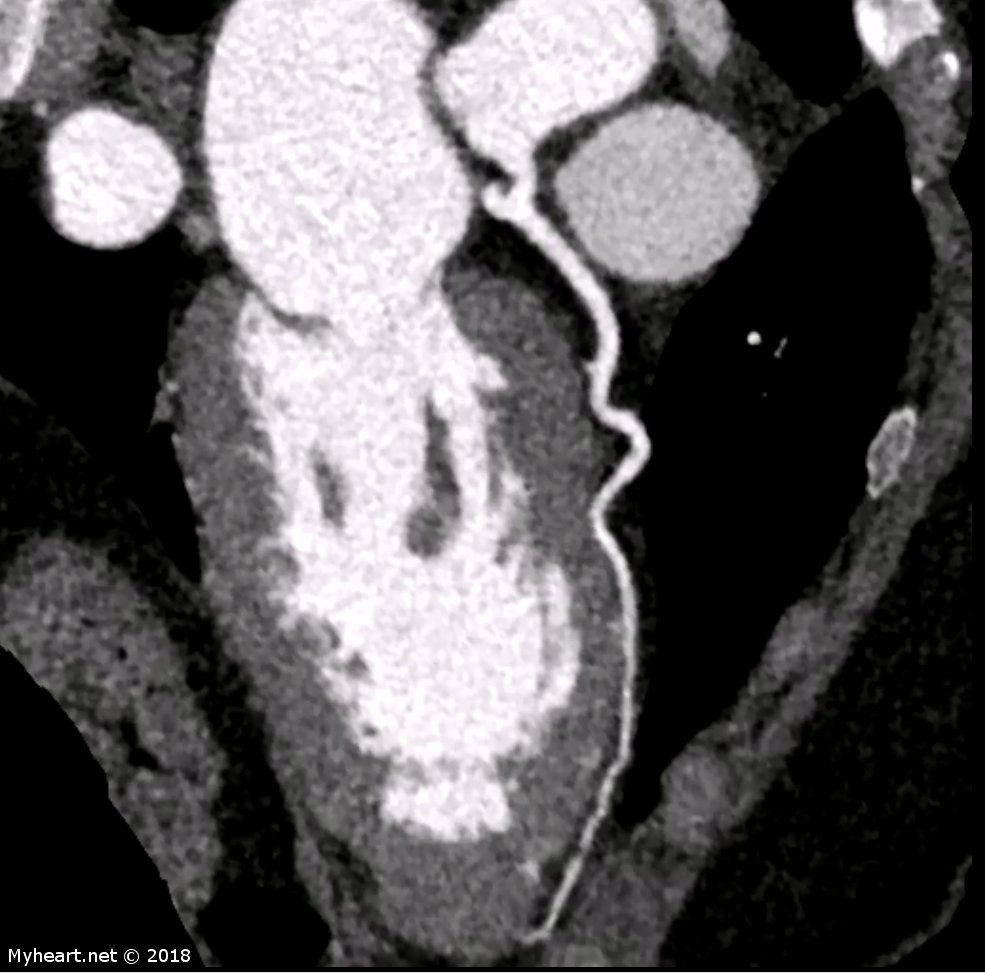
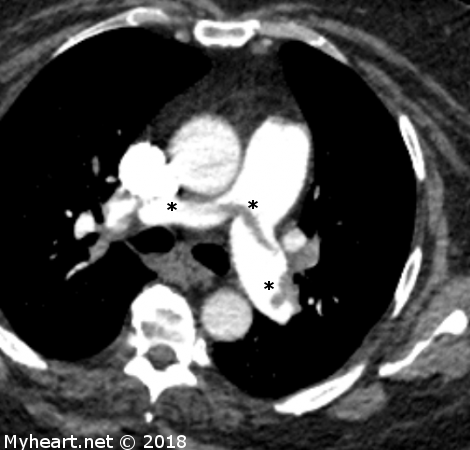
Chez les patients présentant au service d’urgence une douleur thoracique aiguë et un faible risque de syndrome coronarien aigu, la tomodensitométrie cardiaque peut identifier ou exclure de manière fiable une maladie coronarienne significative. L’anatomie coronarienne peut prédire les résultats indésirables, améliorer l’efficacité dans la salle d’urgence et identifier les résultats non coronariens importants. Voici un exemple de patient présentant une embolie pulmonaire importante. Le patient a été traité par le Dr Ahmed avec EKOS et a survécu à un EPT massif. Les astérisques indiquent les caillots dans les artères pulmonaires.
Les images suivantes proviennent d’un patient traité pour une dissection aortique. Le Dr Kyle Eudailey de l’UAB se spécialise dans la maladie de l’aorte. Ce patient souffrant d’hypertension, d’état de maladie coronarienne après un pontage s’est présenté aux urgences avec des douleurs à la poitrine et au dos. Il était gravement hypertendu et devait être stabilisé médicalement. Il a également développé une insuffisance rénale aiguë et a été placé sous hémodialyse. Il a continué à souffrir de douleurs au dos et aux membres inférieurs et a développé un œdème pulmonaire flash. Le patient a subi une angiographie rénale et s’est avéré avoir une dissection aortique. Une tomodensitométrie fermée a révélé une dissection aortique étendue de type B qui s’étendait de l’arc aortique (*) juste distal à la sous-clavière jusqu’à l’aorte abdominale descendante. La dissection a compromis le flux vers l’artère mésentérique supérieure, la cœliaque, les deux artères rénales et les membres inférieurs.


Le patient a subi un traitement endovasculaire de cette dissection aortique compliquée de type B par greffe de TEVAR ou de stent sans couverture de l’artère sous-clavière gauche.
Ne pas compromettre le flux vers la sous-clavière gauche était important pour ce patient puisque son artère mammaire interne gauche perfore son GARÇON. Le patient se porte bien et il s’agit du SCANNER effectué 3 mois après la procédure.


Ci-dessous se trouve un patient présentant une dilatation anévrismale de la racine aortique avec une origine anormale de l’artère coronaire droite du tronc principal gauche. Le patient souffrait d’hypertension et de fibrillation auriculaire persistante. Il se plaignait d’une dyspnée progressive et d’une diminution de la tolérance à l’exercice. Au cours de la dernière année, il a développé une oppression thoracique d’effort en montant un escalier. Le test de résistance nucléaire a montré une ischémie inférieure et apicale. La tomodensitométrie cardiaque a mis en évidence un anévrisme de la racine aortique mesurant 5.4 cm et un décollage anormal de la RCA (image du haut). La RCA se trouvait entre l’aorte et l’artère pulmonaire (image inférieure). Le Dr Eudailey a effectué un remplacement valvulaire de la racine aortique par réimplantation RCA et un remplacement aortique ascendant.
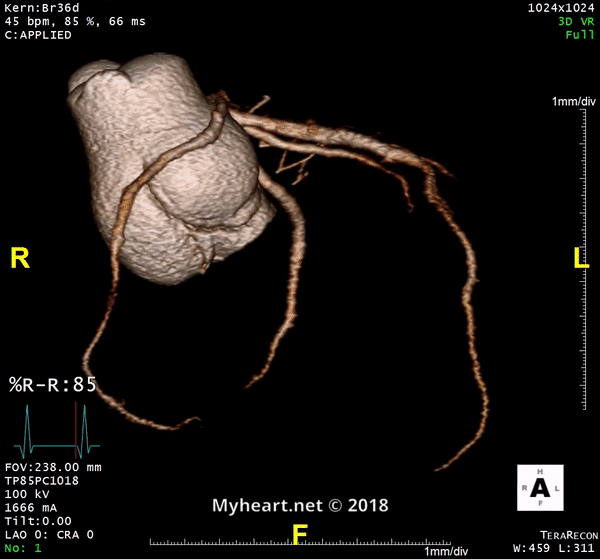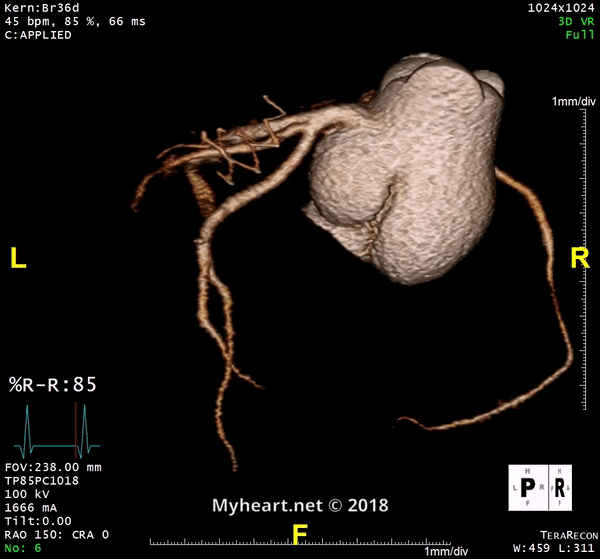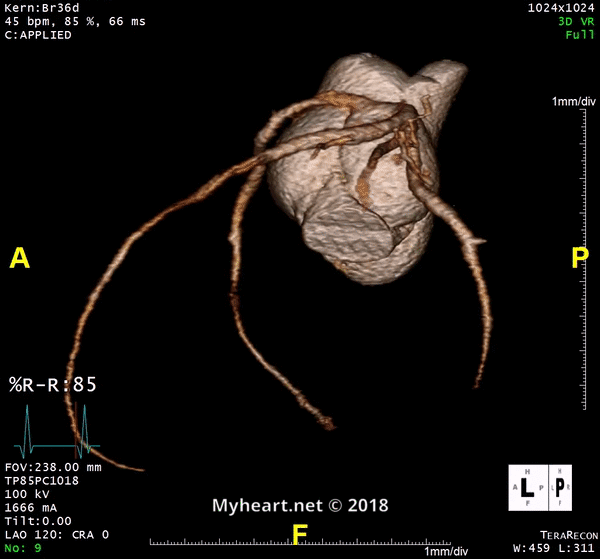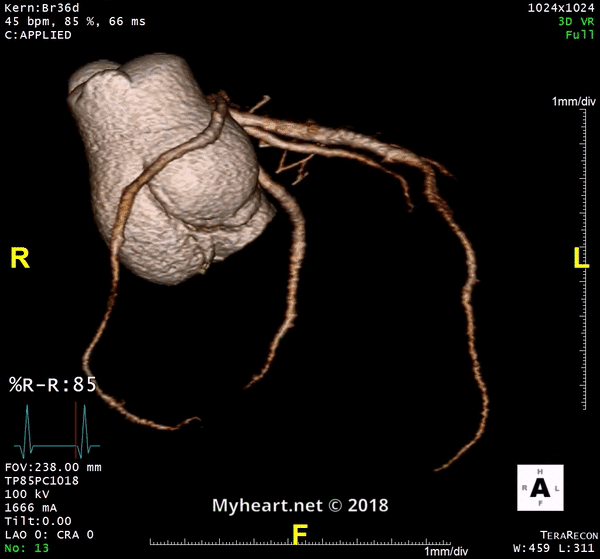
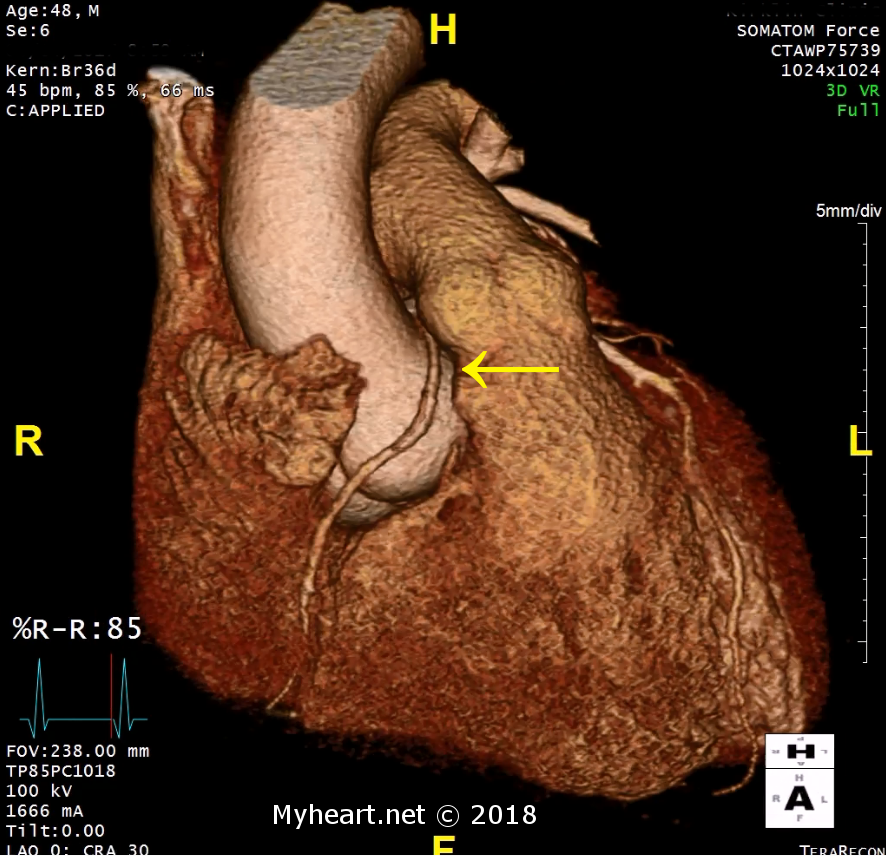
Que montre un scanner cardiaque? Évaluation de l’athérosclérose.
Une tomodensitométrie cardiaque évalue l’athérosclérose en déterminant le pourcentage de sténose, que la lésion soit obstructive ou non obstructive, le fardeau de la plaque ou la composition de la plaque (calcifiée ou non calcifiée). Voici un exemple d’un patient dans une lésion excentrique non obstructive avec un peu de calcium sur la partie externe de la plaque (flèche).
Il peut également déterminer s’il existe un noyau nécrotique lipidique ou une calcification inégale. Une plaque à haut risque augmente de 9 fois le risque d’événement coronarien.
Que montre un scanner cardiaque? Anomalie congénitale.
La tomodensitométrie cardiaque est l’une des techniques les plus utiles pour évaluer l’origine et l’évolution des artères coronaires anormales. Il est très important de déterminer la relation de l’artère coronaire avec l’aorte et l’artère pulmonaire. Il peut également détecter un anévrisme de l’artère pulmonaire (ci-dessous) et de l’aorte. L’artère pulmonaire est dilatée et mesure 5,6 cm à son point le plus grand. L’arbre pulmonaire restant et la valve pulmonique sont normaux.


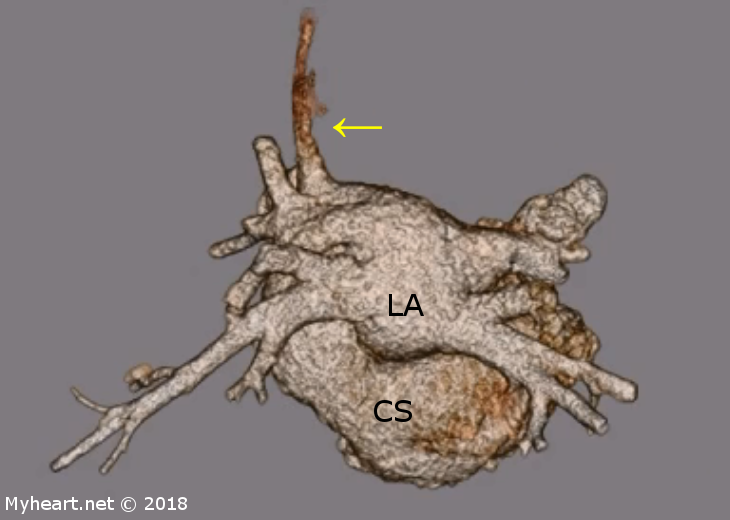
De plus, la tomodensitométrie cardiaque est l’outil le plus utile pour le diagnostic d’anomalies congénitales rares. Voici un exemple de sinus coronaire « non roofed » où la paroi commune entre le sinus coronaire et l’oreillette gauche est absente. Cette reconstruction 3D met en évidence les 4 principales veines pulmonaires s’écoulant dans l’oreillette gauche, la veine cave supérieure gauche anormale (à 11h00) et le sinus coronaire dilaté (partie inférieure de l’image).



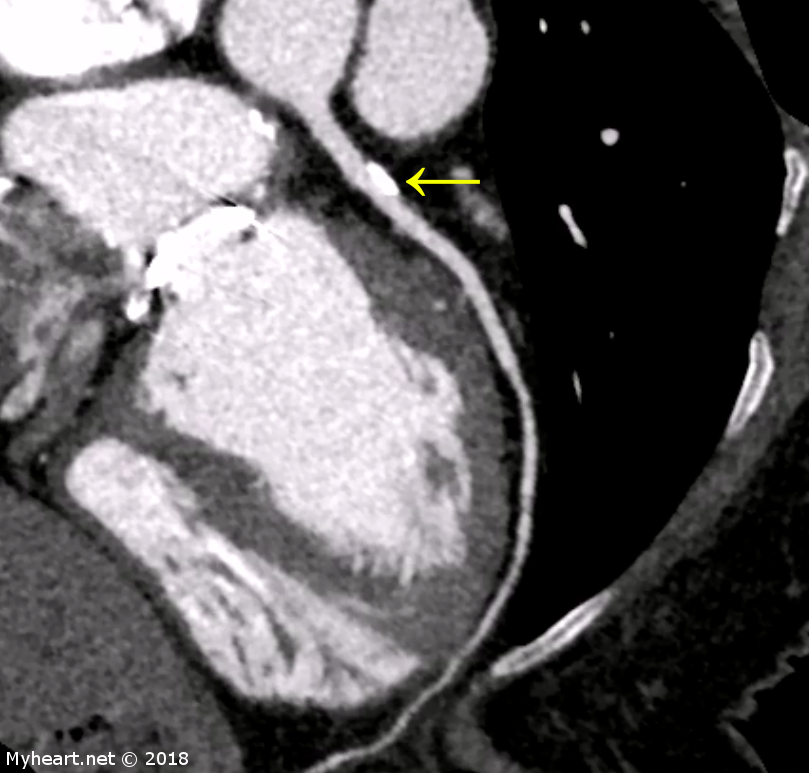
Elle est généralement associée à un retour veineux systémique anormal tel qu’une veine cave supérieure gauche persistante (flèche jaune). C’est le type le plus rare de défaut septal auriculaire TSA). Les patients peuvent se plaindre d’un essoufflement sévère et parfois de symptômes de surcharge du volume cardiaque droit tels qu’un œdème périphérique et même une ascite. Notre patiente est une jeune femme qui se plaignait d’un essoufflement qui s’est progressivement aggravé depuis un an ou deux, parfois présent même au repos. Elle se plaignait également de douleurs thoraciques atypiques et de palpitations.
Enfant, elle aurait un canal artériel patent qui se fermait spontanément. L’écho 2D a montré un élargissement de l’oreillette droite et du ventricule droit avec une pression pulmonaire estimée à 40-45 mmHg. Une échocardiographie trans-œsophagienne a été réalisée et a montré une veine cave supérieure gauche persistante, un gros sinus coronaire et une cavité cardiaque élargie du côté droit. Un cathétérisme cardiaque du cœur droit a été réalisé: Pression artérielle pulmonaire (PAP) 40/19, pression de coin (PCWP) 17, pression auriculaire droite (RA) 8. Le plus intéressant était la saturation mesurée: artérielle 98%, veine cave supérieure (SVC) 80%, RA 94%!, Ventricule droit (RV) 89%, PA 88%. À l’origine, nous pensions avoir mélangé par erreur les échantillons de sang. La tomodensitométrie cardiaque a fourni les réponses; décollement du sinus coronaire dans l’oreillette gauche. Vous pouvez voir l’ouverture entre l’oreillette gauche (LA) et le sinus coronaire (CS). Notre patient doit subir une réparation chirurgicale par le Dr. Clifton Lewis au BBH Princeton.
Que montre la tomodensitométrie cardiaque? Maladie de la valve aortique.
La tomodensitométrie cardiaque est devenue un élément d’imagerie préalable dans l’évaluation d’un patient présentant une sténose aortique sévère. Pour envisager une RVAV ou un remplacement valvulaire trans-aortique, un protocole de tomodensitométrie spécifique comprend généralement l’imagerie de l’aorte entière.


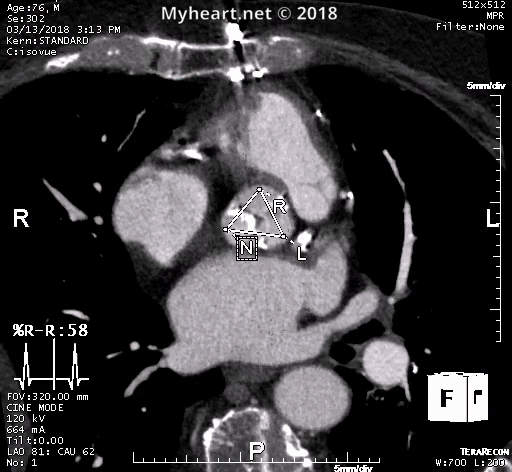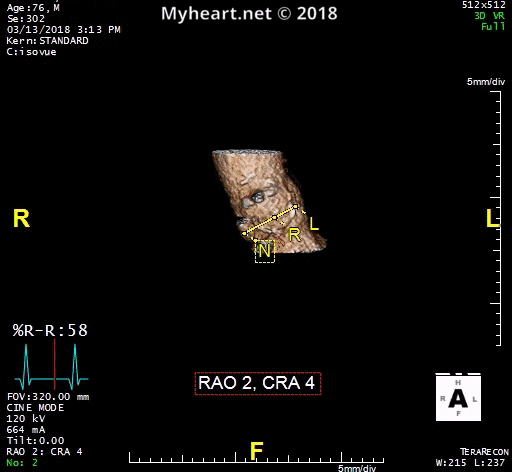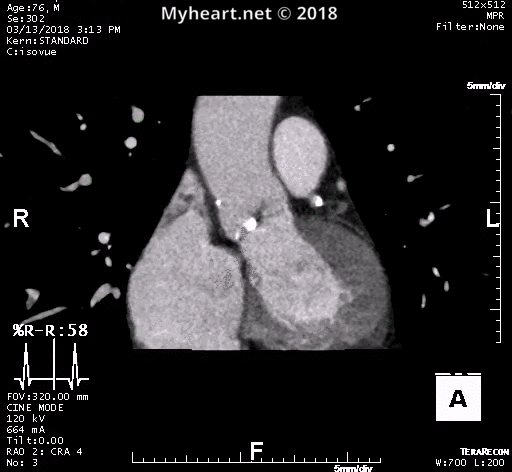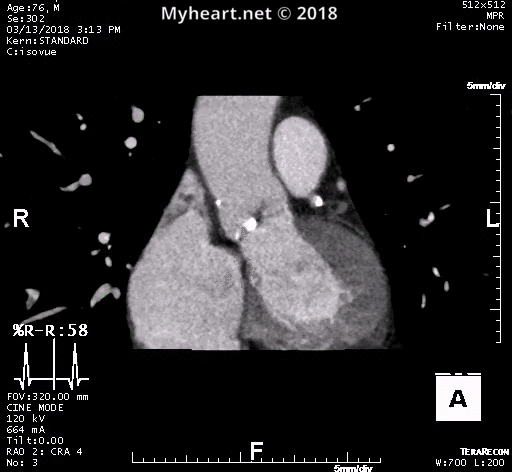 Cela inclut la racine aortique, l’aorte thoracoabdominale et les vaisseaux iliofémoraux. Et l’acquisition de la racine aortique à haute résolution fermée par ECG est effectuée. Une phase systolique pour les mesures de la surface valvulaire et l’évaluation annulaire est effectuée (voir ci-dessus). Il s’agit d’un patient qui a été traité par le dr Mustafa Ahmed, le Dr Clifton Lewis et le Dr Kyle Eudailey.
Cela inclut la racine aortique, l’aorte thoracoabdominale et les vaisseaux iliofémoraux. Et l’acquisition de la racine aortique à haute résolution fermée par ECG est effectuée. Une phase systolique pour les mesures de la surface valvulaire et l’évaluation annulaire est effectuée (voir ci-dessus). Il s’agit d’un patient qui a été traité par le dr Mustafa Ahmed, le Dr Clifton Lewis et le Dr Kyle Eudailey.
Nous tenons à souligner l’expertise de Jay Roberson chez VitalEngine, Lisa Burks et Reed Adair au département de radiologie de St. Vincent pour leur contribution inestimable. Si vous souhaitez en savoir plus sur les cardiopathies valvulaires et leur traitement, consultez certains des articles du Dr Mustafa Ahmed.
