US Pharm. 2011; 36(5): HS-15-HS-26.
La douleur thoracique est fréquente dans les établissements de soins primaires, aigus et urgents, et c’est l’une des raisons les plus citées pour lesquelles les gens consultent un médecin.1 Les douleurs thoraciques représentent environ 5% de toutes les visites aux urgences et 1% à 2% des visites ambulatoires.2-4 De plus, la douleur thoracique est l’une des principales causes d’admission à l’hôpital et une plainte fréquente dans le cadre des soins de courte durée.5
Les douleurs thoraciques ont des étiologies variées, allant de conditions potentiellement mortelles à des pathologies bénignes et à de simples tensions musculaires. Un diagnostic différentiel large est nécessaire, ce qui entraîne des défis dans l’évaluation et la prise en charge de la douleur thoracique. De plus, l’évaluation de la douleur thoracique est compliquée par la dissociation entre l’intensité des signes et symptômes et la gravité de la cause sous-jacente de la douleur thoracique, ainsi que par la présentation souvent vague et la localisation indistincte de la douleur.1,2
En général, la douleur est une expérience complexe et subjective. La douleur viscérale, y compris la douleur thoracique, est difficile à localiser, de caractère diffus et se réfère généralement à des structures somatiques.1,2 La douleur viscérale est également associée à plus de réponses autonomes et motrices que la douleur somatique. Plus précisément, la douleur thoracique est généralement caractérisée par une sensation désagréable localisée au thorax.1 Les descriptions des douleurs thoraciques varient considérablement, impliquant des termes tels que « brûlure », « douleur », « coups de couteau » ou « pression ». »2
L’un des facteurs les plus importants dans l’évaluation de la douleur thoracique est la distinction entre la douleur thoracique cardiaque et la douleur thoracique non cardiaque. Il est souvent difficile de faire la distinction entre ces deux types de douleur, et les patients peuvent avoir des causes cardiaques et non cardiaques simultanées.6,7 Les causes non cardiaques sont fréquentes, mais les causes cardiaques ne doivent pas être négligées, car la douleur thoracique cardiaque peut être un indicateur de maladie cardiovasculaire (MCV).4 Les maladies cardiaques restent la principale cause de décès aux États-Unis; chaque année, 36% des décès (environ 870 000 cas) aux États-Unis sont attribués aux MCV.2-4 En 2009, les coûts directs et indirects des MCV ont totalisé plus de 165 milliards de dollars aux États-Unis.3 La détection précoce de la douleur thoracique cardiaque et l’intervention précoce sont essentielles pour réduire la morbidité et la mortalité associées aux MCV.8
ÉVALUATION DE LA DOULEUR THORACIQUE
Des antécédents médicaux et un examen physique approfondis sont essentiels à l’évaluation de la douleur thoracique.2,3 Afin de reconnaître les patients nécessitant une intervention rapide et potentiellement vitale, le Programme national d’alerte aux crises cardiaques recommande l’évaluation immédiate des patients présentant les symptômes suivants: douleur thoracique, pression, oppression ou lourdeur, ou douleur irradiant vers le cou, la mâchoire, les épaules, le dos ou les bras; indigestion, brûlures d’estomac ou nausées et / ou vomissements associés à une douleur thoracique; essoufflement persistant; ou faiblesse, vertiges, étourdissements ou perte de conscience.6
Si les symptômes ne justifient pas une intervention immédiate pour des causes potentiellement mortelles, l’évaluation initiale devrait inclure des antécédents médicaux mettant l’accent sur les caractéristiques et l’emplacement de la douleur, le moment de l’apparition de la douleur, l’activité au moment de l’apparition, la durée des symptômes, les facteurs atténuants ou aggravants, les antécédents de douleur antérieure, la présence de facteurs de risque et d’autres symptômes associés.Les facteurs de risque coronariens 1,2,4,6 doivent également être évalués, ainsi que la possibilité de consommation illégale de drogues.6 Les facteurs de risque courants de maladie coronarienne (CAD) comprennent l’âge avancé, le sexe masculin, les antécédents familiaux de CAD et les maladies comorbides telles que le diabète sucré, l’hypertension, l’hypercholestérolémie et le tabagisme.3,9
En plus des antécédents médicaux et de l’examen physique, la plupart des adultes souffrant de douleur thoracique devraient subir un ECG et une radiographie thoracique, à moins qu’une cause évidente de douleur thoracique ne mettant pas la vie en danger ne soit déterminée lors de l’enquête initiale.2,4 En outre, des marqueurs sanguins pour les lésions myocardiques, des aides à la décision pour stratifier les patients en fonction de leur risque de complications, des tests d’exercice précoces et diverses techniques d’imagerie et voies cliniques permettent d’améliorer la précision et l’efficacité de l’évaluation de la douleur thoracique. Pour les patients présentant un faible risque de complications ou de MCV, les avantages d’un test et d’une évaluation supplémentaires doivent être mis en balance avec les coûts et les inconvénients qui accompagnent les tests et les procédures avec une faible probabilité d’amélioration des résultats et un risque de résultats faussement positifs.6
PRISE EN CHARGE DE LA DOULEUR THORACIQUE
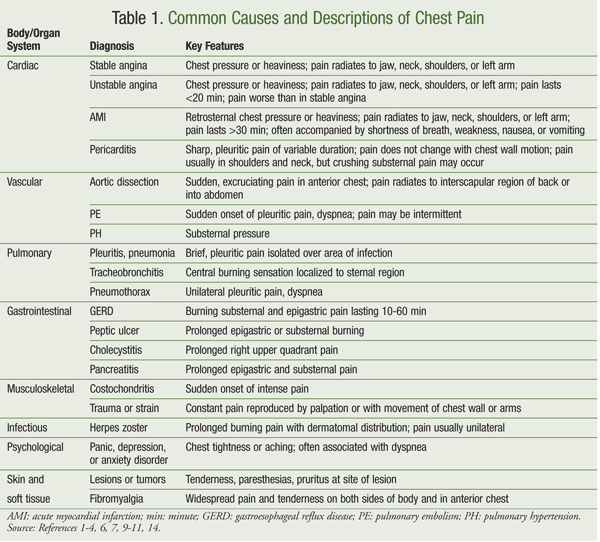
Les causes courantes de douleur thoracique et leurs descriptions sont énumérées dans le TABLEAU 1. Le but de la gestion de la douleur thoracique, comme pour tout contrôle de la douleur, est de trouver la cause et de la traiter de manière appropriée, avec le bon médicament à la dose efficace la plus faible avec le moins d’effets secondaires possibles.1,10 Les principes généraux des troubles respiratoires, cardiaques, musculo-squelettiques, gastro-intestinaux (IG) et psychologiques s’appliquent au traitement des douleurs thoraciques cardiaques et non cardiaques.1,7,10
Douleur thoracique cardiaque
Plusieurs causes potentiellement mortelles de douleur thoracique nécessitent une attention immédiate et doivent être exclues avant que d’autres causes puissent être déterminées. Ces conditions comprennent le syndrome coronarien aigu (SCA), l’embolie pulmonaire (EP) et la dissection aortique.1-3,9 ACS est le diagnostic potentiellement mortel le plus important de douleur thoracique.2 Quinze pour cent à 25% des patients souffrant de douleurs thoraciques reçoivent un diagnostic de SCA, un diagnostic large qui comprend toute affection entraînant une ischémie myocardique, allant de l’angor instable à l’infarctus aigu du myocarde (IAM). L’ischémie myocardique survient généralement en présence d’athérosclérose coronarienne, mais l’ischémie peut accompagner toute maladie ou tout processus qui obstrue une artère coronaire ou diminue la perfusion myocardique, comme un thrombus ou une embolie, une sténose aortique ou une cardiomyopathie.6
L’angine de poitrine, manifestation classique de l’ischémie myocardique, est généralement décrite comme une forte pression thoracique ou une sensation de compression ou de brûlure et s’accompagne souvent de difficultés respiratoires. L’angine irradie souvent vers l’épaule, le cou ou le bras gauche et augmente en intensité sur une période de plusieurs minutes.6 Alors que l’exercice ou le stress psychologique peuvent déclencher une angine de poitrine, la maladie survient le plus souvent sans facteurs de précipitation évidents.3,6 La présentation typique comprend une douleur sous-cutanée, provoquée par un effort et soulagée par le repos ou la nitroglycérine.3,4 La douleur thoracique angineuse indique un risque élevé de CAD.4
Une présentation atypique de la douleur thoracique diminue la probabilité que la douleur thoracique soit due à une ischémie. Les directives de l’American College of Cardiology et de l’American Heart Association (ACC / AHA) énumèrent plusieurs descripteurs qui ne sont pas caractéristiques de l’ischémie myocardique: douleur pleurale (douleur aiguë causée par des mouvements respiratoires ou une toux); douleur ou inconfort situé principalement au milieu ou au bas de l’abdomen; douleur localisée au bout d’un doigt; douleur reproduite par le mouvement ou par la palpation de la paroi thoracique ou des bras; douleur constante persistant pendant de nombreuses heures; douleur brève de quelques secondes; et douleur qui irradie vers les membres inférieurs.6 Cependant, les symptômes atypiques ne peuvent exclure la présence d’ACS et ne devraient être qu’une considération dans le diagnostic de la douleur thoracique.6,8,11
La supplémentation en oxygène est une routine pour tous les patients souffrant de douleurs thoraciques liées au SCA. Il est recommandé pour tous les patients atteints d’IAM pendant les 6 premières heures suivant l’apparition des symptômes, et plus longtemps si d’autres états pathologiques provoquant une hypoxémie sont présents.9 De plus, chez les patients présentant une douleur thoracique compatible avec l’ACS, l’aspirine doit être administrée dès que possible et poursuivie indéfiniment en l’absence d’allergie à l’aspirine. Le clopidogrel doit être remplacé en cas d’allergie à l’aspirine ou d’intolérance gastro-intestinale.9,12
Les inhibiteurs de la glycoprotéine IIb / IIIa bloquent l’agrégation plaquettaire et sont recommandés pour les patients présentant un angor instable et un infarctus du myocarde sans élévation de la ST.9,12 agents actuellement disponibles comprennent l’abciximab, le tirofiban et l’eptifibatide.8 De plus, les lignes directrices de l’ACC/ AHA recommandent l’anticoagulation avec de l’héparine non fractionnée (UFH) ou de l’héparine de bas poids moléculaire (LMWH) ajoutée au traitement antiplaquettaire pour le traitement de l’ACS.12 LMWH actuellement disponibles comprennent l’énoxaparine, la daltéparine et la tinzaparine.8 L’HNF doit être ajustée pour maintenir un temps de thromboplastine partielle de 1,5 à 2,0 fois le contrôle.9 L’HBMT est une alternative à l’HFN chez les patients de moins de 75 ans ayant une fonction rénale stable; L’HBMT est préférée à l’héparine comme anticoagulant en l’absence d’insuffisance rénale.9,12
La nitroglycérine, la pierre angulaire du traitement antiangineux, soulage les symptômes chez les patients souffrant de douleurs thoraciques cardiaques continues.9,11 La morphine peut également être utilisée pour contrôler la douleur chez les patients atteints d’IAM, mais doit être administrée avec prudence à de faibles doses.9 En outre, des bêta-bloquants intraveineux ou oraux doivent être administrés aux patients atteints d’IAM sans contre-indication à un tel traitement, tels qu’un infarctus du myocarde en élévation ST et une insuffisance ventriculaire gauche modérée, ou une bradycardie, une hypotension, un choc, un asthme actif ou une maladie des voies respiratoires réactives.8,9
La dissection aiguë de l’aorte est l’urgence aortique la plus courante et la plus mortelle, et elle présente le taux de mortalité le plus élevé parmi les causes de douleur thoracique potentiellement mortelles.9 La dissection aortique aiguë provoque l’apparition soudaine d’une douleur atroce et déchirante dont l’emplacement reflète le site et la progression de la dissection.6,9 La dissection aortique peut également se manifester par un accident vasculaire cérébral, une insuffisance cardiaque, une syncope, des douleurs ou une faiblesse aux membres inférieurs, des douleurs au dos et au flanc et des douleurs abdominales.9
La dissection aortique se produit généralement en présence de facteurs de risque tels que l’hypertension, la grossesse, l’athérosclérose, la consommation illégale de drogues, les maladies du tissu conjonctif et les conditions conduisant à la dégénérescence du tissu aortique.6,9,11 La dissection aortique est traitée en éliminant les facteurs favorables à la progression de la dissection, y compris l’hypertension artérielle. Les interventions appropriées comprennent le nitroprussiate de sodium administré par voie intraveineuse pour atteindre une pression artérielle systolique comprise entre 100 et 120 mmHg, et des bêta-bloquants oraux ou intraveineux pour éviter une tachycardie réflexe secondaire au nitroprussiate de sodium. Une consultation chirurgicale rapide est recommandée pour les patients présentant une dissection aortique suspectée.9
L’incidence annuelle de l’EP est estimée à 200 cas par million de personnes.10 Le taux de mortalité pour l’EP non traitée est de 18,4%, ce qui représente jusqu’à 200 000 décès par an aux États-Unis 9,11 L’EP provoque souvent une dyspnée et des douleurs thoraciques pleurales, mais l’EP peut être asymptomatique. Les emboles plus grosses provoquent des douleurs sous-sternales sévères et persistantes, tandis que les emboles plus petites provoquent des douleurs thoraciques pleurétiques latérales.6 La thérapie anticoagulante avec l’HNF, l’HNFM ou le fondaparinux réduit efficacement la mortalité dans l’EP.11
Douleur thoracique non cardiaque
La douleur thoracique non cardiaque peut être causée par des troubles musculo-squelettiques, des anomalies des viscères abdominaux et des conditions psychologiques, entre autres anomalies.6,13 Encore plus que la douleur thoracique cardiaque, la douleur thoracique non cardiaque est difficile à définir, à diagnostiquer et à gérer.1,14
Environ 20% à 30% des patients souffrant de douleur thoracique sont classés comme présentant une douleur thoracique non cardiaque sur la base des résultats normaux d’un cathétérisme cardiaque ou d’autres évaluations diagnostiques. Chaque année, environ 200 000 nouveaux cas de douleur thoracique non cardiac surviennent aux États-unis14 La morbidité chez les patients souffrant de douleur thoracique non cardiac est considérable, et ces patients ont tendance à avoir un recours élevé aux services de soins de santé et aux thérapies empiriques et à signaler une insatisfaction générale à l’égard des soins reçus.7,14
Les troubles respiratoires et pleuropulmonaires sont des causes courantes de douleurs thoraciques non cardiaques. La pleurite et les épanchements pleuraux surviennent fréquemment dans les maladies du tissu conjonctif, et la douleur est souvent soulagée par des anti-inflammatoires non stéroïdiens (AINS); les corticostéroïdes peuvent réduire l’inflammation chez les patients qui restent symptomatiques après un traitement par AINS. La pneumonie se présente fréquemment avec une douleur thoracique localisée sur la zone d’infection. Le traitement de la pneumonie repose sur une thérapie antimicrobienne guidée par des rapports de surveillance locaux.10
Les troubles gastro-intestinaux sont une source courante de douleur thoracique non cardiaque. Le reflux gastro-œsophagien (RGO), l’une des causes les plus fréquentes de douleurs thoraciques non cardiaques, se présente avec une douleur ressemblant à une angine de poitrine.14 Le RGO peut être associé à une douleur sous-cutanée de type compression ou brûlure qui irradie vers le cou, le dos ou les bras.6,14 La douleur est généralement pire après les repas et en décubitus dorsal, et l’exercice et le stress émotionnel peuvent précipiter la douleur associée au RGO.11 RGO a été signalé chez pas moins de 60% des personnes souffrant de douleurs thoraciques.13,14
La douleur thoracique associée au RGO est gérable, le plus souvent avec un inhibiteur de la pompe à protons. De plus, la perte de poids est recommandée pour les patients en surpoids ou obèses atteints de RGO et de douleurs thoraciques non cardiaques. D’autres modifications du mode de vie, notamment en évitant les aliments déclencheurs et en levant la tête du lit, peuvent ne pas soulager complètement la douleur thoracique associée au RGO.14
Les facteurs psychologiques sont importants dans le diagnostic et la prise en charge de la douleur thoracique. Environ 30% des patients souffrant de douleurs thoraciques non cardiaques souffrent de troubles de panique ou d’anxiété.13 Il existe un taux élevé d’anxiété et de dépression chez les patients souffrant de douleurs thoraciques cardiaques et non cardiaques, de sorte que la douleur ne doit pas être immédiatement attribuée à des facteurs psychologiques avant d’exclure les étiologies organiques.15 Le traitement des causes psychogènes de la douleur thoracique n’est pas spécifique à la douleur thoracique et comprend la thérapie cognitivo-comportementale et la thérapie anxiolytique et antidépresseur.7
Les affections musculo-squelettiques sont la cause chez 25% à 35% des patients souffrant de douleurs thoraciques non cardiaques.13 La douleur thoracique reproductible par palpation est très probablement d’origine musculo-squelettique. Une cause fréquente de douleur thoracique non cardiaque est la costochondrite, l’inflammation d’une côte ou d’un cartilage attaché à une côte. Cette condition est soulagée par des analgésiques, des anesthésiques locaux ou des agents anti-inflammatoires. Des maladies infectieuses telles que le zona peuvent également causer des douleurs thoraciques diffuses. La douleur disparaît généralement une fois que l’infection est traitée de manière adéquate avec des agents antiviraux.7
Traitement
Avec un diagnostic différentiel large, une cause définitive de la douleur thoracique n’est pas toujours établie et une évaluation continue est souvent la meilleure solution.2 En l’absence de diagnostic définitif, une analgésie systémique pour les douleurs thoraciques est appropriée. Les analgésiques de première intention, y compris l’acétaminophène et les AINS, peuvent être utilisés en toute sécurité pour la douleur légère chez la plupart des patients. Des opioïdes et des analgésiques adjuvants peuvent être ajoutés si le traitement de première intention ne soulage pas la douleur. Les doses d’analgésiques doivent être ajustées individuellement en fonction du niveau de douleur, des antécédents médicamenteux et des allergies.7,8
Une évaluation et une prise en charge appropriées de la douleur thoracique, que son origine soit cardiaque ou non cardiaque, impliquent de traiter la cause sous-jacente de la douleur tout en améliorant les résultats pour le patient et en minimisant les interactions médicamenteuses et les événements indésirables. Chez les patients en milieu de soins actifs, des douleurs thoraciques peuvent survenir dans le cadre des symptômes ou des séquelles qui nécessitent une attention et une prise en charge pharmacologique.8
RÔLE DU PHARMACIEN
Les pharmaciens sont bien placés pour assurer une prise en charge complète de plusieurs états pathologiques afin d’améliorer la qualité de vie, de réduire la récurrence des douleurs thoraciques et de minimiser les complications. Les pharmaciens devraient examiner les médicaments et faire des recommandations aux prescripteurs en fonction des meilleures preuves disponibles. Étant donné que le rythme de la recherche clinique est rapide, les pharmaciens doivent être vigilants pour être à jour sur les recommandations actuelles fondées sur des données probantes et agir sur ces recommandations dans la pratique clinique. Les pharmaciens jouent également un rôle important dans l’éducation des patients sur leurs médicaments et le renforcement des modifications du mode de vie dans le cadre d’un traitement complet. Les pharmaciens de soins actifs peuvent faciliter une transition en douceur vers le milieu communautaire pour les patients qui continueront à suivre un traitement chronique pour des affections causant des douleurs thoraciques. En améliorant la gestion des traitements médicamenteux et en optimisant la qualité des soins, les pharmaciens sont des membres importants de l’équipe de soins multidisciplinaire.8
1. Lee-Chiong T, Gebhart GF, Matthay RA. Douleur thoracique. Dans : Mason RJ, Broaddus VC, Martin T, et coll., éd. Manuel de médecine respiratoire de Murray et Nadel. 5e éd. Philadelphie, Pennsylvanie: Saunders Elsevier; 2010.
2. Brown JE, Hamilton GC. Douleur thoracique. Dans : Marx JA, Hockberger RS, Walls RM, et al, éd. Médecine d’urgence de Rosen: Concepts et pratique clinique. 7e éd. Philadelphie, Pennsylvanie : Mosby Elsevier; 2009.
3. Jones ID, Slovis CM. Pièges dans l’évaluation du patient souffrant de douleur thoracique à faible risque. Emerg Med Clin Nord Am.
4. Cayley WE Jr. Diagnostique la cause de la douleur thoracique. Je suis Médecin de famille. 2005;72:2012-2021.
5. Karnath B, Holden MD, Hussain N. Douleur thoracique: différencier les causes cardiaques des causes non cardiaques. Médecin Hosp. 2004;40:24-27,38.
6. Canon CP, Lee TH. Approche du patient souffrant de douleur thoracique. Dans: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Maladie cardiaque de Braunwald: Un manuel de médecine cardiovasculaire. 8e éd. Philadelphie, Pennsylvanie: Saunders Elsevier; 2007.
7. Yelland M, Cayley WE Jr, Vach W. Un algorithme pour le diagnostic et la prise en charge de la douleur thoracique en soins primaires. Med Clin Nord Am. 2010;94:349-374.
8. DiPiro JP, Talbert RL, Yee GC, et coll., éd. Pharmacothérapie : Une Approche Physiopathologique. 7e éd. New York, États-Unis: McGraw-Hill Medical; 2008.
9. Haro LH, Decker WW, Boie ET, Wright RS. Approche initiale du patient souffrant de douleurs thoraciques. Cardiol Clin. 2006; 24:1-17, v.
10. FJ, Davies IL, Lee YC. Douleur thoracique respiratoire: diagnostic et traitement. Med Clin Nord Am.
11. Woo KM, Schneider JI. Plaintes en chef à haut risque I: douleur thoracique — les trois grands. Emerg Med Clin Nord Am. 2009; 27:685-712, x.
12. Braunwald E, Antman EM, Beasley JW, et al. Mise à jour des lignes directrices ACC/AHA pour la prise en charge des patients souffrant d’angor instable et d’infarctus du myocarde sans élévation du segment ST — 2002: article sommaire: un rapport du Groupe de travail de l’American College of Cardiology / American Heart Association sur les Directives de pratique (Comité sur la prise en charge des Patients Souffrant d’Angine instable). Circulation.
13. Ruigómez A, Massó-González EL, Johansson S, et al. Douleur thoracique sans cardiopathie ischémique établie chez les patients en soins primaires: comorbidités et mortalité associées. J Gen Pract. 2009; 59: e78-e86.
14. Oranu AC, Vaezi MF. Douleur thoracique non cardiaque: reflux gastro-œsophagien. Med Clin Nord Am.
15. Eken C, Oktay C, Bacanli A, et al. Troubles anxieux et dépressifs chez les patients présentant des douleurs thoraciques au service des urgences: comparaison entre l’origine cardiaque et non cardiaque. J Emerg Med. 2010;39:144-150.
