Zusammenfassung
Intrazerebrale Blutungen (ICH) sind ein seltenes Phänomen, bei dem 10% im Kleinhirn auftreten. Sie treten bei älteren Erwachsenen auf und sind in den meisten Fällen mit Bluthochdruck verbunden. Sie wurden bei Jugendlichen und jungen Erwachsenen in Verbindung mit arteriovenösen Fehlbildungen und Angiomen berichtet. Spontane Kleinhirnblutungen ohne Trauma oder erkennbare, gut etablierte Risikofaktoren treten äußerst selten auf, wobei die Mortalität zwischen 25 und 57% liegt. Ein Fall eines 26-jährigen Mannes mit einer spontanen Kleinhirnblutung wird vorgestellt. Er ist ein gesunder junger Erwachsener ohne erkennbare Risikofaktoren für einen zerebrovaskulären Unfall (CVA), abgesehen vom Marihuanakonsum, der nicht definitiv als Risikofaktor festgelegt wurde. Mehrere mögliche Ätiologien werden untersucht, und nach neun Jahren wird sein Post-Event-Status bewertet.
Schlüsselwörter
intrazerebrale Blutung, Kleinhirnblutung, Trauma, Hämatom
Einleitung
Spontane Kleinhirnblutung ist definiert als Auftreten ohne vorherige Warnung, Trauma oder äußere Ursache und ohne erkennbare Risikofaktoren. Kleinhirnblutungen können neben anderen Arten von intrazerebralen Blutungen (ICH) als hämorrhagischer Schlaganfall eingestuft werden. Schlaganfall ist definiert als eine Unterbrechung der Blutversorgung des Gehirns, die zu einer unzureichenden Sauerstoffversorgung des Hirngewebes führt. Nach Angaben der American Heart Association liegt die Schlaganfallprävalenz in den USA bei rund 2, 5% und betrifft etwa 7 Millionen Amerikaner, wobei mehr als 90% dieser Fälle auf modifizierbare Risikofaktoren zurückzuführen sind. ICH kann auf ein Trauma, eine zugrunde liegende Pathologie oder spontan zurückzuführen sein. Es kann weiter nach der Region des Gehirns klassifiziert werden. Blutungen aus dem Kleinhirn machen fast 10% der Fälle aller ICH aus . Die erste berichtete Operation an einer Kleinhirnblutung war 1906 nach Ott et al. . Seitdem haben weitere Berichte und Forschungen dieser Pathologie weitere Aufmerksamkeit und Kenntnisse gebracht. Studien haben berichtet, dass der Kleinhirninfarkt fast 3% aller Schlaganfälle ausmacht, etwa 20.000 neue Kleinhirninfarkte pro Jahr in den Vereinigten Staaten . Die weltweite Inzidenz hat bei jungen Erwachsenen in den letzten drei Jahrzehnten zugenommen, wobei Schlaganfälle unbestimmter Ätiologie bis zu 30% der Fälle ausmachen . Nicht-traumatische Kleinhirnblutung betrifft etwa 10.000 Patienten in den Vereinigten Staaten jedes Jahr , mit der Mehrheit umfasst ältere Erwachsene aufgrund einer identifizierbaren chronischen Erkrankung. Spontane Kleinhirnblutungen bei gesunden jungen Erwachsenen ohne zugrunde liegende Erkrankungen und Risikofaktoren sind jedoch selten.
Der posteroinferiore Aspekt des Schädels enthält den Hirnstamm und das Kleinhirn. Das Kleinhirn besteht aus zwei seitlichen Hemisphären und einem Mittellinien-Vermis, die als wichtig für die Koordination von Bewegungen und die Organisation visueller Informationen angesehen werden. Eine Schädigung des Kleinhirns führt zu Defiziten, die ipsilateral zur betroffenen Region liegen . Drei gepaarte Arterien versorgen das Kleinhirn; die A. cerebellaris posterior inferior (PICA), die A. cerebellaris anterior inferior (AICA) und die A. cerebellaris superior (SCA). Diese drei Arterien sind Teil der hinteren Zirkulation des Gehirns, bekannt als das vertebrobasiläre System . Dieses Gefäßsystem versorgt das Kleinhirn und seine sehr spezifische Mikroschaltung, so dass es viele komplexe Funktionen ausführen kann. Ebenso besitzen die Zellen der Kleinhirnrinde eine gleichmäßige laminare Anordnung, wodurch eine spezifische Ausrichtung und ein bestimmter Verlauf der Nervenfasern zum und vom Kleinhirn erzeugt werden. Dies steht im Gegensatz zur Orientierung der Nervenfasern, die durch den Kortex und andere Teile des Gehirns verlaufen. Obwohl allgemein bekannt ist, dass das Kleinhirn für Haltung, freiwillige Bewegung, zielgerichtete und spontane Bewegungen verantwortlich ist , bleibt seine spezifische Rolle bei der Verarbeitung relevanter räumlicher Informationen schwer zu erfassen. Molinari und Leggio erwähnen, dass, obwohl berichtet wurde, dass Kleinhirnschäden die räumliche Wahrnehmung beeinträchtigen, „die Reaktionsmuster sich sehr von Schäden an klassischen räumlichen Gehirnstrukturen wie dem Hippocampus und dem parietalen Kortex unterschieden“ . Eine Schädigung des Kleinhirns führt nicht zu vorhersehbaren Defiziten wie eine Schädigung anderer Gehirnstrukturen. Patienten mit einem Kleinhirninfarkt können eine Vielzahl von Defiziten und Beeinträchtigungen aufweisen, die von geringfügigen Erkrankungen bis hin zu lebensbedrohlichen Situationen reichen. Obwohl der Fall, der vorgestellt wird, in Kanada aufgetreten ist, ist er relevant, da viele Bürger der Karibikinseln Verbindungen und Verbindungen zu den USA und Kanada haben und hin und her reisen.
Fallbericht
Ein 26-jähriger, zuvor gesunder Mann wurde an einem Wintertag im Jahr 2011 in ein Krankenhaus im Großraum Toronto gebracht. Während der Untersuchung in der Notaufnahme erbrach er sich unaufhörlich, schien lethargisch mit geschlossenen Augen zu sein und hatte verschwommene Sprache. Eine intravenöse (IV) Leitung mit Dimenhydrinat in normaler Kochsalzlösung beendete sein Erbrechen. Die Routinearbeit war unauffällig. Eine Kopf-CT mit Kontrast zeigte eine zerebelläre Abschwächung im Bereich des rechten Kleinhirnlappens, die mit einem Kleinhirnhämatom übereinstimmte, was zu einem Interfazilitätstransfer in ein Krankenhaus mit neurochirurgischen Einrichtungen führte (Abbildung 1).
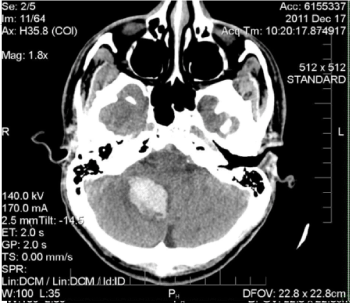
Abbildung 1. Nicht erweiterter axialer CT-Scan des Kopfes. Es gibt eine 25 x 28 x 33 mm hyperdense, akute parenchymale Blutung in der rechten Kleinhirnhemisphäre, die einen Bruch der rechten Kleinhirntonsille
in das Foramen magnum mit partieller Auslöschung des vierten Ventrikels und frühem Hydrozephalus verursacht. Die Ätiologie der Blutung ist aufgrund bildgebender Befunde unspezifisch und könnte mit einer hämorrhagischen Transformation eines ischämischen Infarkts oder einer Blutung in ein Neoplasma oder eine kavernöse Fehlbildung zusammenhängen
Während des Aufenthalts des Patienten auf der Intensivstation wurde eine gründliche Anamnese erhalten. Laut dem Patienten begann alles wie folgt: Während er mit dem Gesicht nach unten im Bett lag, drehte er den Kopf zur Seite, um etwas zu sehen. Als er dies tat, spürte er ein seltsames Gefühl im Nacken. Er dachte damals nicht viel darüber nach, da es sich wie ein Nacken- „Krampf“ anfühlte. Jedoch, im Laufe von 15 Protokoll; Es änderte sich schnell zum Schlechteren. Nach dem seltsamen Nackengefühl begann er ein vages Gefühl von Unbehagen in Magen und Darm zu verspüren; er dachte, es könnte während eines Stuhlgangs gelindert werden. Er hatte keinen Erfolg beim Stuhlgang, aber das vage Gefühl des Unbehagens verwandelte sich in ausgewachsene Übelkeit, und er begann sich zu fühlen, als würde sich die Welt drehen. Er wurde besorgt und rief Ontarios Telemedizin-Hotline an. Telemedizin Ontario ist eine Telefon-Hotline für die Bewohner, die medizinische Beratung von Krankenschwestern bietet. Nach der Meldung seiner Symptome wurde ein Besuch in der nächstgelegenen Notaufnahme des Krankenhauses empfohlen. Zu diesem Zeitpunkt begann er unkontrolliert zu erbrechen, und der ausgeprägte Schwindel machte es äußerst schwierig, die Augen offen zu halten. Innerhalb einer halben Stunde nach seinen ersten Symptomen wurde er ins Krankenhaus gefahren, wo er auf dem Bürgersteig zusammenbrach.
Ein detaillierter Bericht seiner Krankengeschichte einige Tage nach der Aufnahme erwähnte keine identifizierbaren Risikofaktoren wie: vorgeschichte von Bluthochdruck, Koagulopathie, Kopftrauma, bekannte Familienanamnese von intrakraniellen Aneurysmen oder arteriovenösen Missbildungen (AVM), Vorgeschichte von Malignität oder Drogenkonsum (z. B. Kokain und Amphetamine) . Er benutzte regelmäßig Marihuana und hatte in der Nacht zuvor geraucht, aber nicht am Morgen. Da Marihuana damals in Kanada noch illegal war, gab es nur illegale Beschaffungswege, was den Verdacht auf die Herkunft und Verarbeitung des Cannabis aufkommen lässt. Von besonderem Interesse ist die folgende Aussage: „In dieser Nacht fühlte ich mich unwohl, als ich das Marihuana beschaffte, weil es von einem anderen Lieferanten stammte. Ich bemerkte, dass es anders brannte als normalerweise in dieser Nacht, viel feuchter als ich mich jemals erinnerte „. Es wurde kein Drogenscreening durchgeführt.
Der Krankenhausaufenthalt des Patienten verlief ereignislos und wurde medizinisch behandelt. Während seines Aufenthalts auf der Intensivstation erhielt der Patient eine MRT für eine detailliertere Bildgebung, die das Ausmaß des Hämatoms zeigte (Abbildung 2 und 3).
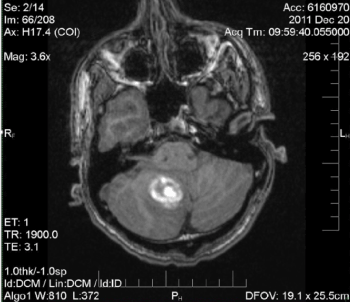
Abbildung 2. MRT: Unspezifisches rechtes inferomediales intraparenchymales Hämatom der Kleinhirnhemisphäre mit einer Größe von 2,8 cm. Milder lokaler Masseneffekt auf den unteren vierten Ventrikel. Kein obstruktiver Hydrozephalus. Zu diesem Zeitpunkt wurde keine zugrunde liegende Läsion identifiziert
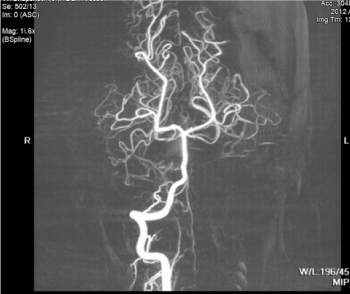
Abbildung 3. MR-Angiogramm ist unauffällig
Die MRT zeigte keine weitere Pathologie. Er blieb eine Woche auf der Intensivstation, gefolgt von mehreren Tagen auf der allgemeinen Station, und wurde schließlich bei der Entlassung aus dem Krankenhaus an den Rollstuhl gebunden. Der Patient blieb aufgrund eines instabilen Ganges drei Wochen lang an den Rollstuhl gebunden. Physiotherapie wurde empfohlen, aber nicht verwendet, da es out-of-pocket-Kosten erforderlich. Ein zerebrales Angiogramm wurde empfohlen, aber der Patient lehnte aufgrund von Bedenken hinsichtlich der wahrgenommenen Risiken ab. Das neurochirurgische Team empfahl daher 6 – 12 Monate nach der Entlassung ein Angiogramm, das möglicherweise eine vaskuläre Läsion aufdecken und in Zukunft Risiken bergen könnte. Ein Angiogramm ein Jahr nach der Entlassung ergab Hinweise auf eine nicht aggressive langsam fließende durale arteriovenöse Fistel, die als zufälliger Befund beschrieben wird und höchstwahrscheinlich nicht mit der früheren Präsentation des Patienten zusammenhängt. Ein zweites zerebrales Angiogramm ein Jahr nach dem Datum des ersten wurde abgeschlossen, um mögliche Veränderungen im Gefäßsystem zu verfolgen, was letztendlich keine Veränderungen zeigte, und der Patient wurde bedingungslos aus der Obhut des Teams entlassen.
Die Erholung von einem ICH variiert stark zwischen den Individuen und kann sehr schwierig sein, früh während der akuten Phasen vorherzusagen. Follow-up mit dem Patienten im Jahr 2020, 9 Jahre nach dem Ereignis, ergab einen 35-jährigen Mann, der sich gut erholt hatte. Seine Rede war flüssig und kohärent; jedoch, Er verlor leicht das Gleichgewicht und konnte nicht von Ferse zu Fuß gehen, ohne umzufallen. Seine Vitalwerte lagen alle im normalen Bereich. Die einzigen Medikamente, die er einnahm, waren Loratadin oder Diphenhydramin für Allergien nach Bedarf. Nach Angaben des Patienten erlebt er in Ruhe Zittern, das bei Stress gelegentlich absichtlich wird. Es gibt Anfälle von extremem Schwindel, die dazu führen, dass er herumrollt und zu Boden fällt, da er das Gefühl hat, die motorische Kontrolle zu verlieren. Ein Dix-Hallpike-Test ist negativ. Sein Gleichgewicht ist leicht gefährdet, besonders auf der rechten Seite, aber ansonsten hat er sich unter den gegebenen Umständen bemerkenswert erholt. Er verwendet immer noch gelegentlich Marihuana.
Diskussion
Die Mehrzahl der Kleinhirnblutungen tritt bei älteren Erwachsenen mit Hypertonie auf (60-70% der Fälle), während der Rest hauptsächlich auf arteriovenöse Missbildungen (AVM), Blutungsdiathese und Tumore zurückzuführen ist . Andere Ursachen für Kleinhirnblutungen sind Trauma, Koagulopathie, ischämischer Schlaganfall mit hämorrhagischer Transformation, zerebrale Amyloidangiopathie, septische Embolie, Enzephalitis, Vaskulitis, Sympathomimetika (z. B. Kokain, Amphetamine) und Aneurysma des hinteren Hirnkreislaufs. Wenn ein Tumor die Ursache für Blutungen ist, handelt es sich durchweg um ein Glioblastom . Eine zerebelläre Blutung sekundär zu einem AVM neigt dazu, bei jüngeren Menschen auftreten, während diejenigen, die durch Gefäßerkrankungen sekundär zu Bluthochdruck verursacht wird häufiger bei älteren Menschen gesehen . Die Symptomdarstellung variiert stark je nach Ort und Größe der Blutung . Kleinere Blutungen können den mentalen Status des Patienten nicht verändern, während größere den Patienten betäuben oder nicht mehr reagieren können. Zu den häufig berichteten Symptomen für Kleinhirnblutungen gehören abrupt einsetzende Kopfschmerzen, Übelkeit und Erbrechen, verkürzte Ataxie, Schwindel, Dysarthrie, Nackensteifigkeit und ein veränderter mentaler Status oder Bewusstseinszustand . Dies ist bemerkenswert, da der untersuchte Patient nicht über Kopfschmerzen klagte.Kleinhirnblutung fällt unter ICH-Management-Richtlinien ; Es gibt jedoch eine große klinische Erfahrung, die einen Faktor bei der Bestimmung der Anwendung der Richtlinien spielt. Nach Little, et al. dies gilt insbesondere bei Hirnstammkompression oder großen Hämatomen mit Masseneffekt, die zu einem akuten Hydrozephalus führen . In diesen Fällen hatten nicht operierbare Patienten eine schwerwiegende Prognose. Nichtsdestotrotz gibt es einen Mangel an Beweisen, die das chirurgische Management von Patienten mit ICH unterstützen, was zu einer insgesamt verringerten Mortalität führt, nach CLEAR III und MISTE III Studien. Die Entfernung großer Hämatome ist nicht unbedingt mit verbesserten funktionellen Ergebnissen verbunden .
In diesem Fall entschied sich das neurochirurgische Team gegen eine chirurgische Behandlung, eine Entscheidung, die auf ihrer klinischen Erfahrung beruhte. Die Entscheidung, sich bei unserem Patienten, der ein Kleinhirnhämatom mit teilweiser Auslöschung des vierten Ventrikels und teilweiser Herniation durch das Foramen magnum hatte, einer nichtchirurgischen Behandlung zu unterziehen, ist umstritten. Die mit einer Kleinhirnblutung verbundene Mortalität kann zwischen 25 und 57% liegen und ist weitgehend auf Komplikationen wie Hirnstammkompression, Kleinhirnherniation und Kompression des vierten Ventrikels mit anschließendem obstruktivem Hydrozephalus zurückzuführen .
Die überwiegende Mehrheit der Kleinhirnblutungen hat identifizierbare Ursachen oder prädisponierende Risikofaktoren. Nur ein Bruchteil der Fälle von Kleinhirnblutungen sind wirklich spontan, dass es keine Geschichte von Trauma, identifizierbare Ursache oder prädisponierende Risikofaktoren. In: Dayes, et al. berichten Sie über die Fälle von 3 jungen männlichen Erwachsenen im Alter von 30, 38 und 27 Jahren, die ein Medulloblastom, Hämophilie A bzw. Zwei der drei Fälle betrafen einen Tumor und einer eine Blutungsstörung, die alle als Risikofaktoren identifiziert wurden. Mitchell & Angrist untersuchte 12 Todesfälle durch Kleinhirnblutungen . Alle von ihnen hatten identifizierbare Risikofaktoren, einschließlich maligner Nephrosklerose, zerebraler Arteriosklerose und myeloischer Leukämie, wobei der häufigste Risikofaktor die mit Bluthochdruck verbundene Herz-Kreislauf-Erkrankung war. Hyland und Levy identifizierten 32 Fälle von Kleinhirnblutungen, von denen vier eine zugrunde liegende Läsion nicht zeigten. Die Autoren vermuten, dass die Läsionen so klein waren, dass sie im Wesentlichen ausbluteten und komprimiert wurden .Eine Überprüfung der Literatur ergab eine andere mögliche Assoziation, die berücksichtigt werden muss, nämlich Marihuana. Der wichtigste psychoaktive Bestandteil in Marihuana ist Tetrahydrocannabinol (THC), eine lipidlösliche Substanz mit einem hohen Verteilungsvolumen. Der Konsum eines Marihuana-Joints oder einer Zigarette kann zwischen 2,5 und 5 mg THC liefern. Es gibt viele andere Substanzen in Marihuana, einschließlich Cannabidiol (CBD), und sie alle haben unterschiedliche Auswirkungen auf das zentrale Nervensystem, einschließlich Sedierung, Analgesie und antikonvulsive Eigenschaften. Die Literatur über Cannabiskonsum ist zweideutig, mit Berichten über neuroprotektive Wirkungen von oxidativen Verletzungen auf andere Vorteile wie Analgesie, Augenhypotonie und antiemetische Eigenschaften . Der Konsum von Marihuana ist mit systemischer Hypotonie, gestörten peripheren vasomotorischen Reflexen, verändertem zerebralen Blutfluss und zerebraler vaskulärer Autoregulation verbunden . Ein Zusammenhang zwischen Marihuana-Konsum und Schlaganfall bei Erwachsenen wurde ebenfalls berichtet, obwohl der Mechanismus und die Art dieser Beziehung unklar bleibt. Eine Hypothese ist, dass Marihuana Gefäßverletzungen verursacht, indem es Vasospasmus fördert, insbesondere bei seltenen Anwendern. Laut einer landesweiten stationären Stichprobendatenbank von 2004-2011 betrug die Inzidenz eines akuten ischämischen Schlaganfalls bei Marihuanakonsumenten 0,4% bei den 15- bis 54-Jährigen. Mit der Legalisierung von Marihuana in Ländern wie Kanada ist seine Verwendung noch weiter verbreitet. Daher würde man erwarten, mehr Fälle zu sehen, aber nur eine kleine Anzahl von Kleinhirninfarkten bei Benutzern wird weltweit gefunden. Eine mögliche Erklärung ist, dass es verwirrende Variablen geben könnte, wie die Kontamination von Marihuana mit anderen Substanzen .
Die Literatur liefert keine definitive Antwort in Bezug auf den Zusammenhang zwischen akuter Ischämie und Marihuanakonsum. Zwei prospektive Studien zeigten keinen Zusammenhang zwischen Marihuanakonsum und Schlaganfall. Eine fallkontrollierte Studie fand eine 2-3 mal erhöhte Wahrscheinlichkeit eines Schlaganfalls bei Marihuana-Konsumenten, bestimmt durch die verwirrende Variable des Tabakkonsums im Zusammenhang mit Marihuana-Rauchen. Obwohl. eine nationale Datenbank-Studie fand eine 1-17 mal erhöhte Wahrscheinlichkeit von Schlaganfall im Zusammenhang mit Marihuana-Konsum, auch nach der Kontrolle für den Tabakkonsum . Daher gibt es keine definitive Unterstützung für die Hypothese, dass Marihuanakonsum mit Schlaganfällen bei jungen Erwachsenen verbunden ist. Unser Patient benutzte Marihuana täglich für viele Jahre vor, aber nicht am Morgen des Vorfalls.
Cannabis und die damit verbundenen Produkte können mit Pestiziden, Schimmelpilzen, Bakterien, Metallen und Lösungsmitteln kontaminiert werden . Da Marihuana in vielen Ländern und Staaten Amerikas illegal ist, besteht die Wahrscheinlichkeit, dass Marihuana mit Kokain oder Amphetaminen kreuzkontaminiert werden kann, da viele Lieferanten mit mehr als einer illegalen Substanz handeln. Cannabispflanzen und -produkte können während des Wachstums Schimmelpilze oder Bakterien aufnehmen und hohe Metallgehalte aus dem Boden oder Wachstumsmedium ansammeln. Kontamination durch Düngemittel kann ebenfalls auftreten. Herstellung von Cannabisprodukten wie Konzentraten (z. b. Shatter, Batter, Budder), bieten Verarbeitungsmitteln wie Butan und Propan weitere Möglichkeiten, gesundheitliche Probleme darzustellen. Illegal erworbenes Marihuana wird nicht kontrolliert und es gibt keine regulatorischen Standards für die Filtration. Es ist möglich, dass in diesem Fall das Marihuana, das der Patient in der Nacht zuvor verwendet hat, kontaminiert war.
Schlussfolgerung
Spontane Kleinhirnblutungen bei jungen gesunden Erwachsenen sind ein äußerst seltenes Phänomen, das weitere Untersuchungen und Forschungen erfordert. Obwohl ein kausaler Weg möglicherweise nie aufgeklärt wird, kann die schnelle Erkennung und Behandlung einer Kleinhirnblutung den Unterschied zwischen Leben und Tod ausmachen. Richtlinien zum Management von ICH existieren, sind aber für Kleinhirnblutungen nicht gut definiert. Da jeder Fall einzigartig ist, sollte Nachsicht bei der strikten Einhaltung der Richtlinien erwartet werden. Weitere Untersuchungen können Ursachen und zugrunde liegende Pathophysiologie aufdecken. Weitere Untersuchungen zwischen Marihuanakonsum, Additiven und Schlaganfall sind erforderlich, um den Zusammenhang mit ICH, insbesondere mit Kleinhirnblutungen, die eine hohe Sterblichkeitsrate aufweisen, zu beweisen oder zu widerlegen.
- Benjamin EJ, Muntner P, Alonso A, Bittencourt MS, Callaway CW, et al. (2019) Statistik zu Herzerkrankungen und Schlaganfällen – Update 2019: Ein Bericht der American Heart Association. Auflage 139: e56-e528.
- Fischer MA, Das JM (2019) Kleinhirnhämatom. StatPerlen .
- Ott KH, Kase CS, Ojemann RG, Mohr JP (1974) Kleinhirnblutung: Diagnose und Behandlung. Archiv der Neurologie 31: 160-167.
- Edlow JA, Newman-Toker DE, Savitz SI (2008) Diagnose und Erstbehandlung von Kleinhirninfarkt. Die Lanzette Neurologie 7: 951-964.
- Viswanathan V, Yu C, Sambursky JA, Kaur S, Simpkins AN (2019) Akute zerebrale Ischämie, die zeitlich mit dem Konsum von Marihuana verbunden ist. Cureus 11: e5239.
- Hemphill JC, Amin-Hanjani S (2019) Zerebelläre intrazerebrale Blutung. JAMA 322: 1355-1356.Middleton FA, Strick PL (1998) Das Kleinhirn: ein Überblick. Trends in den Kognitionswissenschaften 2: 305-306.
- Molinari M, Leggio MG (2007) Zerebelläre Informationsverarbeitung und visuelle Funktionen. Das Kleinhirn 6: 214-220.
- Schahhal I,Cojocaru T, Knierim D, et al. (1986) Akute spontane Kleinhirnblutung. Zeitschrift der National Medical Association 78: 495-499.
- Odom GL, Tindall GT, Dukes HT (1961) Kleinhirnhämatom durch angiomatöse Missbildungen. Zeitschrift für Neurochirurgie 18: 777-782.
- Hemphill JC, Greenberg SM, Anderson CS, Becker K, Bendok BR, et al. (2015). Leitlinien für die Behandlung von spontanen intrazerebralen Blutungen. Schlaganfall 46: 2032-2060.Little JR, Tubman DE, Ethier R (1978) Kleinhirnblutung bei Erwachsenen: Diagnose durch Computertomographie. Zeitschrift für Neurochirurgie 48: 575-579.
- Mitchell N, Angrist A (1942) Spontane Kleinhirnblutung: Bericht über fünfzehn Fälle. Das amerikanische Journal der Pathologie 18: 935-953.
- Hyland HH, Levy M (1954) Spontane Kleinhirnblutung. Zeitschrift der Canadian Medical Association 71: 315-323.Geller T, Loftis L, Brink DS (2004) Kleinhirninfarkt bei jugendlichen Männern im Zusammenhang mit akutem Marihuanakonsum. Pädiatrie 113: 365-370.
- Seltenrich N (2019) Cannabis-Kontaminanten: Regulierung von Lösungsmitteln, Mikroben und Metallen in legalem Unkraut. Perspektiven der Umweltgesundheit 127: 0820011-0820016.
- https://data.worldbank.org/indicator/BX.TRF.PWKR.DT.GD.ZS?locations=GD
