REVIEW
Calcific Metamorphosis – Eine Überprüfung der Literatur und des klinischen Managements
PJ van der VyverI; M VorsterII; CH JonkerIII; N PotgieterIV
IBChD, PG Dip Dent (Endo), PG Dip Dent (Aesthet Dent), MSc, PhD (Pret), Abteilung für Zahnheilkunde, School of Dentistry, University of Pretoria, Pretoria, Südafrika. ORCID-Nummer: 0000-0003-1951-6042
IIBChD, PG Dip Dent (Endo), MSc (Pret), Abteilung für Zahnheilkunde, Fakultät für Zahnmedizin, Universität von Pretoria, Pretoria, Südafrika. ORCID-Nummer: 0000-0003-4470-1530
IIIBChD (Pret), Dip Odont (Endo), MSc (Pret), Abteilung für operative Zahnmedizin, Sefako Magatho Health Sciences University, Ga-Rankuwa, Südafrika. ORCID-Nummer: 0000-0002-9110-5208
IVBChD, PG Dip Dent (Endo), MSc (Pret), Abteilung für Zahnheilkunde, Fakultät für Zahnmedizin, Universität von Pretoria, Pretoria, Südafrika. ORCID-Nummer: 0000-0003-4061-3322
Korrespondenz
EINFÜHRUNG
Kalkmetamorphose (CM) oder Obliteration des Pulpakanals (Abb. 1A-C) tritt häufig nach Gehirnerschütterungen und Subluxationsverletzungen auf.1,2 Obwohl der genaue Mechanismus, durch den der Kanal auslöscht, unbekannt ist, wird angenommen, dass er mit neurovaskulären Schäden und Ablagerungen von hartem Gewebe im Kanal zusammenhängt.3,4
Diese Verkalkung des Pulpakanalraums führt zu einem Verlust der Transluzenz und hinterlässt eine gelbe Verfärbung der Krone ( Abb. 2 und 3).5 CM können bereits drei Monate nach der Verletzung klinisch nachgewiesen werden, bleiben aber in den meisten Fällen bis zu einem Jahr nach dem Trauma unentdeckt.6-8


Asymptomatische Zähne mit CM erfordern zunächst keine andere Behandlung als eine jährliche Überprüfung.1,9 Der Pulpastatus in teilweise ausgelöschten Kanälen kann jedoch zu einer apikalen Pathologie führen, die einer Behandlung bedarf.10-14
Behandlungsprotokolle und genaue Interventionszeiten für die Behandlung von CM bleibt umstritten und eine Herausforderung für selbst den erfahrenen Kliniker.15-17
Ätiologie und Inzidenz
CM ist ein häufiges Ergebnis eines Traumas, das häufig mit Frontzähnen junger Erwachsener verbunden ist und durch eine teilweise oder vollständige Obliteration des Wurzelkanals gekennzeichnet ist.6,8,15
In einer Studie von Holcomb und Gregory wurden 15 881 Teilnehmer auf das Vorhandensein von CM untersucht. Erste peri-apikale Röntgenaufnahmen wurden vom Teilnehmer gemacht und vier Jahre später wiederholt.
Die Umfrage ergab eine Inzidenz von teilweiser oder vollständiger Kanalobliteration von 3,86% bei der Erstuntersuchung. Nur drei (7.3%) der 41 Zähne entwickelten nach dem vierjährigen Follow-up periradikuläre Rarefunktionen. Über 79% der Teilnehmer konnten sich an eine traumatische Zahnverletzung im Alter zwischen 10 und 16 Jahren erinnern. Die Autoren dieser Studie kamen zu dem Schluss, dass eine signifikante Korrelation zwischen einer früheren traumatischen Zahnverletzung und der Inzidenz von CM besteht. Sie kommentierten auch, dass eine damit verbundene periapikale Verdünnung ungewöhnlich ist und dass eine endodontische Intervention nur in seltenen Fällen in Betracht gezogen werden sollte.
In einer Folgestudie von Andreasen,6 in der 189 Zähne mit Zahnluxation in der Vorgeschichte untersucht wurden, beschrieben die Autoren CM als eine beschleunigte Ablagerung von Dentin und befürworteten keine frühe endodontische Intervention. Pulpakanal-Obliteration wurde bei 22% der luxierten Zähne über einen mittleren Beobachtungszeitraum von 3,4 Jahren beobachtet. Nur 7% der Zähne wurden während der Nachbeobachtungszeit nekrotisch. Es wurde ein Zusammenhang zwischen dem Auftreten von Pulpa-Obliteration und dem Stadium der Wurzelentwicklung gefunden. Die Inzidenz von CM war bei Zähnen mit unvollständiger Wurzelentwicklung höher.
Eine weitere Studie von Andreason et al., 18 zeigte eine 5% Inzidenz von CM in 637 bleibenden Schneidezähnen nach Luxationsverletzungen. Nur 1% dieser Zähne entwickelten eine pulpale Nekrose, wenn sie über einen Zeitraum von fünf Jahren untersucht wurden.Stalhane und Hedegard19 führten eine Langzeitstudie an 76 Zähnen durch, die CM nach traumatischen Verletzungen zeigten. Nachuntersuchungen wurden 3-21 Jahre nach Verletzungen durchgeführt. Von den 76 Zähnen entwickelten 12 Zähne (16%) in diesem Untersuchungszeitraum eine periapiale Verdünnung.
Das Stadium der Wurzelentwicklung, der Zeitpunkt des Traumas sowie die Art der traumatischen Verletzung wurden ebenfalls aufgezeichnet. Die Autoren kommentierten die Tatsache, dass der Erfolg der modernen endodontischen Behandlung bei der Entscheidung über klinische Behandlungsoptionen gegen die Inzidenz der Entwicklung einer periapikalen Pathologie abgewogen werden sollte.Eine Studie von Jacobsen und Kerekes, 20, verfolgte radiologische Hartgewebsveränderungen von 122 Zähnen, 10-23 Jahre nach der Verletzung. Von den 36% der Fälle mit partieller und 64% der Fälle mit vollständiger Kanalobliteration wurde keiner der teilweise obliterierten Kanäle nekrotisch mit peri-apikalen Verdünnungen und nur 13% der vollständigen Obliterationen entwickelten schließlich eine Pulpalnekrose. Die Ergebnisse dieser Studie stärken die Gründe für die Durchführung einer endodontischen Behandlung nur dann, wenn sich periradikuläre Verdünnungen entwickeln.
In einer Studie von Robertson et al.,21 82 bleibende Schneidezähne mit einer Traumaanamnese wurden über einen Zeitraum von 7-22 Jahren nachverfolgt. Häufige gelbe Verfärbungen wurden beobachtet, und durch die Bewertung des periradikulären Knochenverlusts berichteten die Autoren, dass 8,5% der Fälle in dieser Zeit eine Pulpal-Nekrose entwickelten.
Die Überlebensrate betrug nach 20 Jahren 84% und es wurde berichtet, dass Karies, neues Trauma, kieferorthopädische Behandlung sowie Kronenabdeckung die Häufigkeit von Pulpal-Nekrosen nicht erhöhten.
Rock und Grundy7 schlugen einen anderen Ansatz als die vorherigen Studien vor und führten eine retrospektive Studie durch, in der 517 traumatisierte Zähne auf die Entwicklung von CM untersucht wurden. Sie fanden heraus, dass 16% der Zähne CM entwickelten. Obwohl nicht statistisch signifikant, wurde CM in den jüngeren Altersgruppen (<9 Jahre) beobachtet, während die Wurzelresorption in der älteren Altersgruppe (>9 Jahre) beobachtet wurde.
Klinische, radiologische und histologische Befunde
Die meisten Zähne mit Kanalobliteration sind asymptomatisch1,9,21 einschließlich fehlender Empfindlichkeit gegenüber Erschütterungen.10 CM ist daher oft ein Zufallsbefund bei klinischen oder radiologischen Untersuchungen.1,9
CM ist in der Regel durch eine dunkelgelbe Verfärbung des Zahnes gekennzeichnet.9,10 Diese deutliche Verfärbung der Krone wurde bei 79% von 122 Zähnen mit Pulpaobliteration9,20 beobachtet und kann auf die Ablagerung von dunklem Tertiärdentin zurückgeführt werden.8,10,13,14
Oginni et al.1 berichtete, dass von 276 Zähnen mit partieller Kanalverödung 186 (67%) gelb verfärbt waren und weitere 34 (12%) Zähne grau waren.
Interessanterweise war die Inzidenz von Pulpa oder periapikaler Pathologie bei Zähnen mit grauer Verfärbung größer als bei Zähnen mit gelber Verfärbung.1 Es ist wichtig zu beachten, dass Zähne mit radiographischen Anzeichen einer Pulpa-Obliteration auch ohne Farbveränderung vorhanden sein können,9 und obwohl Farbveränderungen CM anzeigen können, ist dies nicht unbedingt ein Hinweis auf eine Pulpa- oder Periapi-cal-Pathose.1,9,20,21
Bei Vorliegen einer partiellen Kanalverödung ist allgemein anerkannt, dass Vitalitätstests unzuverlässig sind.1,9,21,22 Diese Zähne zeigen eine verzögerte oder völlig fehlende Reaktion auf Vitalitätstests.10,11,23 Die Reaktion auf Vitalitätstests nimmt mit fortschreitender Pulpa-Obliteration tendenziell ab.1,5,9,16
Im Allgemeinen verläuft die Obliteration des Kanals in corono-api-cal-Richtung.10 Eine Abnahme des Pulpakammervolumens ist oft das erste radiologische Zeichen, gefolgt von einer allmählichen Verengung des gesamten Wurzelkanals.10,23
Obliteration kann entweder als partielle (koronale) oder vollständige (radikuläre) Obliteration des Pulpakanalraums klassifiziert werden.9,10 CM weist normalerweise einen normalen parodontalen Bandraum und eine intakte Lamina dura auf.11,14,23,24
Eine Verdickung des parodontalen Bandraums oder eine Periradikula-Pathologie kann jedoch bei Vorliegen einer Infektion sichtbar sein.9,10,14,24
Die Kegelstrahl-Computertomographie (CBCT) kann sich bei der Lokalisierung der Wurzelkanäle als hilfreich erweisen.10,24-26 Die Möglichkeit, Kanäle in multiplanaren Rekonstruktionen anzuzeigen, liefert dem Kliniker wertvolle Informationen bei der Diagnose und Behandlung von CM.10,27
Das Fehlen eines Wurzelkanals auf herkömmlichen Röntgenaufnahmen bedeutet nicht unbedingt das völlige Fehlen dieses Kanals.5,8,9,16 Die histologische Beurteilung von Pulpakanälen, bei denen radiographisch eine Obliteration diagnostiziert wurde, bestätigt fast immer die Existenz eines engen Pulpakanals, der Pulpagewebe enthält.10,12,14,23 Die Kanalmineralisierung wurde daher als genauerer Begriff im Gegensatz zur Kanalvernichtung vorgeschlagen.10,23,28
Pulpakanal-Obliteration wurde ursprünglich als unregelmäßige tertiäre Dentinablagerung beschrieben, aber in jüngerer Zeit als multifokale, dystrophische Verkalkungen, die aus schlecht definiertem sekundärem Dentin bestehen.8,29-31 Verkalkungen wurden von einigen Autoren auch als dentinartig, knochenartig und fibrotisch beschrieben.10,32,33 Holan24 beschriebene Verkalkungen als röhrenförmige Osteo-Dentin-Strukturen, die sich über die gesamte Länge des Pulpakanals erstrecken und von Pulpagewebe umgeben sind, das nur an einigen Stellen mit dem Wurzeldentin verbunden ist.
In einer Studie von Lundberg und Cvek wurden 32 in keiner der untersuchten Proben Mikroorganismen gefunden. Entzündliche Komponenten, die auf einen pathologischen Prozess hinweisen, fehlen normalerweise bei Zähnen mit CM.5,8,10,13,4,32,34 Basierend auf diesen histopathologischen Studien weist eine asymptomatische CM nicht auf die Notwendigkeit einer Wurzelkanalbehandlung hin.10,14,18,32
Behandlungsmöglichkeiten
Das dunkle Aussehen der von CM betroffenen Zähne ist nicht nur ein großes ästhetisches Problem, sondern stellt den Kliniker auch vor eine große Behandlungsherausforderung. Kürzlich schlug West35 vier mögliche Behandlungsoptionen für die Wiederherstellung der Ästhetik bei verfärbten Zähnen vor, die von Sklerose des Wurzelkanalkomplexes betroffen sind. Die vier Behandlungsoptionen mit einem Beispiel eines Fallberichts zu Option eins und zwei werden im Folgenden beschrieben.
1. Vitales Bleichen / Externes Bleichen
Aufgrund seiner konservativen Natur befürworten mehrere Autoren, dass externes oder vitales Bleichen als erste Behandlungsoption in Betracht gezogen werden sollte.35-38 Greenwall37 beschrieb eine lebenswichtige Zahnaufhellungstechnik für betroffene Einzelzähne. Der Autor befürwortete die Verwendung von 20% Carbamidperoxidgel in einer modifizierten konventionellen Vital-Bleichschale, bei der Fenster neben dem verfärbten Zahn auf beiden Seiten erzeugt werden.
Diese Modifikation verhindert das Überlaufen von Bleichflüssigkeit auf benachbarte Zähne, was zu einer ungleichmäßigen Aufhellung führen kann. Der Nachteil dieser speziellen Technik besteht darin, dass der Fortschritt aufgrund der Art der Verfärbung langsam sein kann und das Endergebnis möglicherweise nicht akzeptabel ist. Ein Vorteil dieser Behandlungsoption ist, dass die Patienten während des Aufhellungsvorgangs eine begrenzte oder keine Empfindlichkeit erfahren.37
Joiner39 schlug vor, dass die Verwendung einer niedrigen Konzentration für eine längere Behandlungszeit die negativen Auswirkungen des Bleichens (infolge der schnellen Diffusion freier Radikale) verringert. Darüber hinaus bietet die längere Verwendung von Bleichprodukten mit einer niedrigen Konzentration (z. B. 10-20% Carbamidperoxid) eine größere Stabilität.39
Haywood und DiAngelis40 diskutierten zwei Ansätze, wenn sie das externe Bleichen als Behandlungsoption zur Verbesserung der Ästhetik in Betracht zogen:
Tablettbleichen: Die Autoren befürworteten einen hufeisenförmigen Guss, auf dem das Tablett ohne Vorraum hergestellt wird, um eine ordnungsgemäße Anpassung der Bleichlösung zu ermöglichen.
Einzelne Zahnbleichschale: Eine nicht überbackene, nicht reservoirförmige Schale, die so modifiziert und zugeschnitten ist, dass sie zu einem einzelnen verfärbten Zahn passt. Die Patienten erhalten eine Bleichlösung mit einer einzigen Spritze.
FALLBERICHT
Bei einer 29-jährigen Frau wurde im Alter von 13 Jahren ein Trauma an den Frontzähnen des Oberkiefers und eine Agenese der linken und rechten seitlichen Schneidezähne des Oberkiefers festgestellt (Abb. 4). Historisch wurde kieferorthopädische Behandlung versucht, die Eckzähne in die Position der Laterale zu bewegen. Nach einer kieferorthopädischen Behandlung erlitt der Patient einen Rückfall mit einem daraus resultierenden unästhetischen Erscheinungsbild.
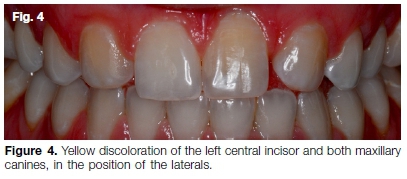
Das Hauptanliegen war eine gelbe Verfärbung sowohl der Eckzähne im Oberkiefer als auch des linken mittleren Schneidezahns (Abb. 4). Die Patientin suchte eine sofortige ästhetische Lösung, da sie in vier Wochen heiraten würde. Die radiographische Untersuchung ergab eine vollständige Kanalobliteration des asymptomatischen linken mittleren Schneidezahns des Oberkiefers (Abb. 5A), mit vitalen und sichtbaren Wurzelkanalsystemen an den Eckzähnen (Abb. 5B).

Es wurde beschlossen, den Fall drei Wochen lang mit der Vital Bleaching-Technik mit 16% Carbamidperoxid (Flash Take Home Whitening System, Whitesmile GmbH, Deutschland) zu behandeln. Der Patient wurde angewiesen, die verfärbten Zähne täglich 45 Minuten lang zu bleichen, und der Rest des Zahnbogens wurde jeden dritten Tag gebleicht.
Abbildung 6 zeigt das Ergebnis nach vitalem Bleaching und Abbildung 7 das sofortige postoperative Ergebnis nach minimalinvasiven direkten Komposit-Restaurationen, um die anatomische Form der Zähne zu modifizieren und das Diastema zwischen 21 und 23 zu schließen.


2. Absichtliche Wurzelkanalbehandlung gefolgt von intrakoronalem/nicht vitalem Bleaching
Rock and Grundy7 empfahl eine Wurzelkanalbehandlung, sobald radiologisch Anzeichen einer Verengung der Pulpakammer festgestellt wurden.Die Begründung basierte auf zwei klinischen Überlegungen: Erstens besteht nach dem Verlust des Zugangs zum Kanal ein erhöhtes Risiko einer Wurzelperforation, und zweitens kann ein Verlust des koronalen Zugangs zum Wurzelkanal zu einem chirurgischen Eingriff führen, sollte der Rest des Kanals nekrotisch werden.
De Cleen11 empfahl einen invasiveren Ansatz, indem eine vollständig erweiterte Zugangshöhle geschaffen wurde, die einem gesunden, nicht betroffenen Zahn mit normaler Kammergröße ähnelt.
Der Autor war überzeugt, dass durch diesen Ansatz der Großteil des tertiären Dentins entfernt wird und letztendlich eine Transluzenz innerhalb der Krone entsteht.
Rotstein & Walton41 kam zu dem Schluss, dass bei den betroffenen Zähnen durch intrakoronales Bleaching ein akzeptables ästhetisches Ergebnis erzielt werden kann, sobald die Wurzelkanalbehandlung erfolgreich abgeschlossen ist. Der Nachteil der nicht-vitalen Bleichtechnik ist jedoch die erhöhte Möglichkeit einer Farbregression im Laufe der Zeit.
Der genaue Mechanismus, der für diese Farbregression verantwortlich ist, ist noch nicht definiert, obwohl Mikrolecks durch die endgültige Deckrestauration eine Rolle spielen könnten.42
Friedman et al.43 beobachteten endodontisch behandelte Zähne mit nicht vitalem Bleaching und stellten fest, dass 79% dieser Zähne über einen Zeitraum von ein bis acht Jahren eine verbesserte Farbe und Ästhetik im Vergleich zu ihrem ursprünglichen Aussehen aufwiesen. Es sollte jedoch festgestellt werden, dass die Einführung von Bleichlösung in die Pulpakammer das Risiko einer externen Zervixresorption erhöhen kann.44 Das Bleichverfahren für endodontisch behandelte Frontzähne kann je nach Beurteilung und Diagnose intern, extern oder in einer Kombination aus beidem durchgeführt werden. Haywood und DiAngelis40 diskutierten verschiedene Ansätze, wenn es darum ging, das Bleichen als Behandlungsoption bei nicht vitalen Zähnen in Betracht zu ziehen:
In-Office-Bleaching: Bei der klassischen In-Office-Technik des nicht vitalen Bleichens wird ein hochkonzentriertes Wasserstoffperoxid (35%) verwendet, das in die vorbereitete Pulpakammer gegeben und mit einer Licht- oder Wärmequelle aktiviert wird.
Gehen und Technik: eine klassische Technik, bei der Guttapercha 2 mm unterhalb der Zement-Ena-Mel-Verbindung entfernt und mit einem Auskleidungsmaterial (z. B. Glasionomer) mit Bleichlösung abgedichtet und versiegelt wird. Der Patient wird angewiesen, für nachfolgende Besuche und Nachuntersuchungen zurückzukehren.
Internes-externes geschlossenes Bleaching: Das Bleaching wird sowohl innerhalb des betroffenen Zahns als auch der äußeren Oberfläche durchgeführt. Die Pulpekammer wird vorbereitet und die Walking-Bleach-Technik wird wie oben beschrieben verwendet. Zusätzlich wird eine einzelne Zahnschale hergestellt, um das Bleichen von außen zu ermöglichen, und der Patient befolgt die oben angegebenen Anweisungen.
Laut Haywood und DiAngelis und anderen Autoren wird dieser Ansatz als am effektivsten angesehen und erweist sich als am vorteilhaftesten.40’45,46
Intern-extern offenes Bleaching: Die Technik ähnelt der intern-extern geschlossenen Technik, bei der der betroffene Zahn offen gelassen wird und der Patient angewiesen wird, den Zahn und die Schale mit Bleichlösung zu füllen. Die Technik ist in hohem Maße auf das Verständnis und die Zusammenarbeit des Patienten angewiesen.
Bei allen Ansätzen ist es entscheidend, alle Reste von Zellstoffhörnern zu entfernen, bevor der interne Bleichvorgang durchgeführt wird. Sehr oft führt eine ordnungsgemäße Reinigung der Zellstoffkammer und der Zellstoffhörner zu einem verbesserten Erscheinungsbild.
FALLBERICHT
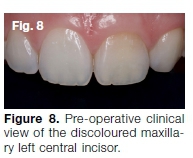
Eine 27-jährige Frau zeigte eine Perkussionsempfindlichkeit an ihrem linken mittleren Schneidezahn im Oberkiefer. Sie war auch besorgt über eine gelbbraune Verfärbung dieses Zahns (Abb. 8) und drückte den Wunsch aus, ihre Zähne „gebleicht“ zu haben. Eine peri-apikale Röntgenaufnahme und ein CBCT-Scan zeigten, dass der Kanal fast vollständig ausgelöscht war (Abb. 9).

Der Zahn wurde mit Kofferdam unter Verwendung einer Brinker Tissue Retractor (Hygenic) Klemme isoliert (Abb. 10), um die Beibehaltung der Klemme aufgrund des Fehlens eines ausreichenden Cingulumbereichs auf der palatinalen Seite des Zahns sicherzustellen.

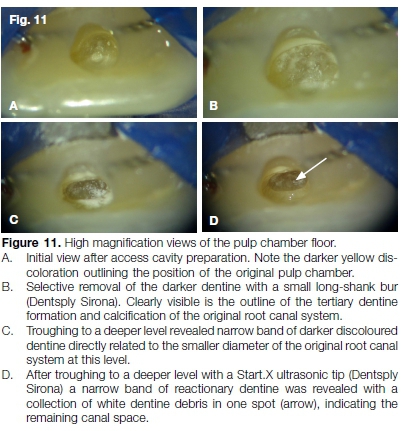
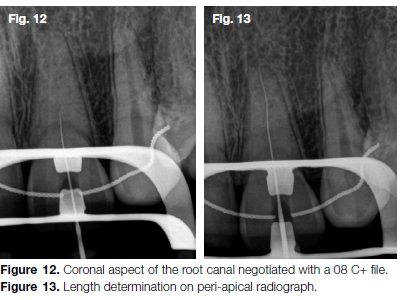
Nach der Kavitätenpräparation folgte die dunklere Dentinverfärbung des Pulpabodens mit kleinen Langschaftbohrern (Dentsply Sirona) und einem Start.X Ultraschallspitze (Dentsply Sirona), bis eine eher verkalkte Kanalöffnung lokalisiert war (Abb. 11A-D). Der koronale Aspekt des Kanals wurde mit einer Feile der Größe 08 C+ (Dentsply Sirona) ausgehandelt (Abb. 12) gefolgt von einer 08 K-Datei. Diese Sequenz wurde wiederholt, bis die Kanaldurchgängigkeit und die volle Arbeitslänge (Abb. 13) erreicht werden.
Eine K-Datei der Größe 10 wurde verwendet, um einen reproduzierbaren Mikrogleitweg zu erstellen, bevor der Makrogleitweg mit dem TruNatomy Glider (Dentsply Sirona) in 8-12 Back-Stroke-Bürstbewegungen fertiggestellt wurde. Die Kanalvorbereitung erfolgte mit der Feile TruNatomy Prime (Dentsply Sirona), gefolgt von einer Kanalspülung mit 17% EDTA (Vista Dental) und 3,5% Natriumhypochlorit.
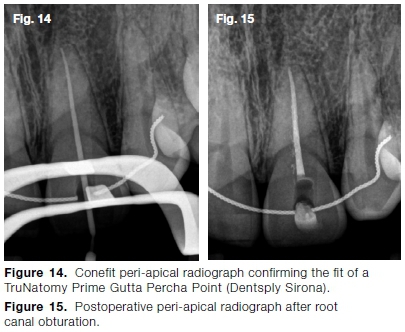
Ein TruNatomy Prime Guttapercha Point (Dentsply Sirona) wurde in das präparierte Wurzelkanalsystem eingebracht und die Passung radiologisch verifiziert (Abb. 14). Schließlich wurde das Wurzelkanalsystem mit einem TruNatomy Prime Guttapercha Point, AH Plus Sealer (Dentsply Sirona) und dem Gutta Smart Obturation System (Dentsply Sirona) obturiert (Abb. 15).
Der Zahn wurde mit der Walking Bleach-Technik 48 Stunden lang mit 35% igem Wasserstoffperoxid (Opal Endo, Ultradent) gebleicht, bis ein leichterer Wert im Vergleich zu den anderen Oberkieferzähnen erhalten wurde. Die ungleichmäßige Zahnfleischkontur des Zahnes wurde mit einem Sirolase Blue (Dentsply Sirona) korrigiert (Abb. 16).

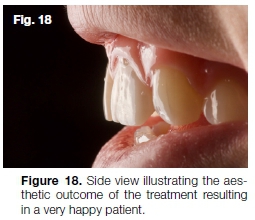
Es folgte ein Home Bleaching der anderen Oberkieferzähne mit 10% Wasserstoffperoxid (Flash Take Home Whitening System). Die palatinale Zugangshöhle wurde mit Luftpolitur gereinigt, bevor sie mit SDR (Dentsply Sirona) und Kompositharz restauriert wurde. Abbildung 17 und 18 zeigen das endgültige ästhetische Ergebnis, das nach der Behandlung erhalten wurde.

3. Internes und externes Bleaching ohne Wurzelkanalbehandlung
Pedorella, Meyer und Woollard47 beschrieben eine Technik, bei der die Zugangshöhle vorbereitet wird, indem das sklerotische Dentin im koronalen Teil des betroffenen Zahns entfernt wird, gefolgt von der Platzierung einer geeigneten Basis / Auskleidung auf dem Boden der vorbereiteten Höhle. Der Ansatz zielt darauf ab, die ästhetischen Bedenken mit internem und externem Bleichen anzugehen, ohne das Wurzelkanalverfahren zu versuchen.
Obwohl dieser Ansatz als geeignete Behandlungsoption betrachtet wird, ist die Technik in der Literatur nicht gut unterstützt und hat keine breite Unterstützung. Verschiedene Studien haben ergeben, dass in den meisten Fällen ein Pulparaum mit Pulpagewebe vorliegt.Herkömmliche Röntgenaufnahmen können das Vorhandensein eines mikroskopischen Wurzelkanalsystems nicht erfassen und werden daher als vollständig sklerotischer Zahn ohne Wurzelkanal und Pulpakammer interpretiert.5,8,16 Sobald die Kavitätenpräparation für das intrakoronale Bleichen versucht wird und ein mikroskopisches Wurzelkanalsystem unwissentlich durchdrungen wird, ist das Pulpagewebe einer möglichen Infektion ausgesetzt, die zu einer periradikulären Pathologie führen kann.9
4. Extrakoronale vollständige oder teilweise Abdeckung
Traditionell wurden verschiedene invasive Behandlungsansätze verfolgt, um das Erscheinungsbild der von CM betroffenen Zähne zu verbessern. Direkte oder indirekte Veneers, Keramikkronen oder die Entfernung eines Teils des Gaumendentins (ähnlich dem traditionellen endodontischen Zugang) gehören zu den Behandlungsansätzen, die versucht werden, die Ästhetik wiederherzustellen.
Der Nachteil dieser invasiven Ansätze ist die Entfernung der gesunden Zahnstruktur und die Schwächung der verbleibenden Zahnstruktur.44 Jüngste Berichte haben externes Bleichen als erste Behandlungsoption vorgeschlagen. Diese Behandlung ist nicht invasiv, relativ kostengünstig und einfach mit vorhersehbaren Ergebnissen.48
West35 schlug eine invasivere Behandlungsoption vor, indem eine vollständige Wiederherstellung in Betracht gezogen wurde. In Anbetracht der Tatsache, dass die meisten von CM betroffenen Zähne intakt sind und keine strukturellen Schäden aufweisen, sollte die Vorbereitung und Platzierung einer vollständigen oder teilweisen deckenden Restauration nur dann sorgfältig in Betracht gezogen werden, wenn konservativere Ansätze versagt haben. Malhotra10 schlug auch die Vorbereitung und Platzierung von Veneers auf Zähnen mit großen vorhandenen Restaurationen, Frakturen oder Defekten vor. Eine Kombination von Behandlungsmöglichkeiten kann ebenfalls in Betracht gezogen werden.
FAZIT
Die Behandlung von CM, sowohl endodontisch als auch ästhetisch, bleibt selbst für den erfahrenen Kliniker eine Herausforderung. In diesem Artikel geben die Autoren einen Überblick über CM und einige klinische Ratschläge zur Behandlung dieser Erkrankung sowohl endodontisch als auch ästhetisch. Eine genaue Diagnose, basierend auf klinischen und radiologischen Befunden, wird den Arzt bei der Auswahl des geeigneten Behandlungsansatzes oder einer Kombination von Ansätzen für jeden individuellen Fall unterstützen.
Erklärung
Die Autoren haben keinen Interessenkonflikt zu erklären.
Klinische Bedeutung
Dieser Übersichtsartikel soll dem Leser einen eingehenden Überblick über die Ätiologie und klinische Darstellung der Kalkmetamorphose geben. Die Autoren geben auch einen Einblick in das klinische Management dieser oft komplexen und klinisch schwer zu handhabenden Fälle.
1. Oginni AO, Adekoya-Sofowora CA, Kolawole KA. Bewertung von Röntgenaufnahmen, klinischen Anzeichen und Symptomen im Zusammenhang mit der Obliteration des Pulpakanals: eine Hilfe bei der Behandlungsentscheidung. In: Dent Traumatol. 2009; 25(6): 620-5.
2. Andreasen JO, Andreasen FM, Andersson L. Lehrbuch und Farbatlas traumatischer Verletzungen der Zähne. 4. Aufl. Kopenhagen: Munksgaard International Publishers. 2007; 411-27.
3. Yaacob H, Hamid JA. Pulpal Verkalkungen in Milchzähnen: eine lichtmikroskopische Studie. J Pedod. 1985; 10(3): 254-64.
4. Robertson A. Eine retrospektive Bewertung von Patienten mit unkomplizierten Kronenfrakturen und Luxationsverletzungen. In: Dent Traumatol. 1998; 14(6): 245-56.
5. Patterson SS, Mitchell DF. Kalkmetamorphose der Zahnpulpa. Oral Surg Oral Med Oral Pathol. 1965; 20(1): 94-101.
6. Andreasen J. Luxation bleibender Zähne aufgrund eines Traumas. Eine klinische und radiologische Follow-up-Studie von 189 verletzten Zähnen. In: Eur J Oral Sci. 1970; 78(1-4): 273-86.
7. Rock W, Grundy M. Die Wirkung von Luxation und Subluxation auf die Prognose von traumatisierten Schneidezähnen. J Dent. 1981; 9(3): 224-30.
8. Torneck C. Die klinische Bedeutung und das Management der Verkalkung der Pulpa. Der Alpha-Omegan. 1990; 83(4): 50-4.
9. McCabe P, Dummer PMH. Pulpakanal Obliteration: eine endo-diagnostische Diagnose und Behandlung Herausforderung. Int Endod J. 2012; 45(2): 177-97.
10. Malhotra N., Mala K. Kalkmetamorphose. Literaturübersicht und klinische Strategien. Dent aktualisieren. 2013; 40(1): 48-60.
11. de Cleen M. Obliteration des Pulpakanalraums nach Gehirnerschütterung und Subluxation: endodontische Überlegungen. Quintessence Int. 2002; 33(9): 661-69.
12. Feiglin B. Reaktion der Zahnpulpa auf traumatische Verletzungen – eine retrospektive Analyse mit Fallberichten. In: Dent Traumatol. 1996; 12(1): 1-8.
13. Gopikrishna V, Parameswaran A, Kandaswamy D. Kriterien für das Management der Kalkmetamorphose: Überprüfung mit einem Fallbericht. Indische J Dent Res. 2004; 15(2): 54-7.
14. Amir FA, Gutmann JL, E Witherspoon D. Kalkmetamorphose: eine Herausforderung in der endodontischen Diagnose und Behandlung. Quintessence Int. 2001; 32(6): 447-55.
15. Holcomb JB, Gregory WB. Calcific Metamorphose der Pulpa: ihre Inzidenz und Behandlung. Oral Surg Oral Med Oral Pathol. 1967; 24(6): 825-30.
16. Schindler WG, Gullickson DC. Begründung für das Management von kalzifizierter Metamorphose infolge traumatischer Verletzungen. J Endod. 1988; 14(8): 408-12.
17. In: Smith JW. Kalkmetamorphose: ein Behandlungsdilemma. Oral Surg Oral Med Oral Pathol. 1982; 54(4): 441-4.
18. Andreasen FM, Zhjie Y, Thomsen BL, Andersen PK. Auftreten von Pulpakanal-Obliteration nach Luxationsverletzungen im bleibenden Gebiss. In: Dent Traumatol. 1987; 3(3): 103-15.
19. Stalhanse I. Traumatisierte bleibende Zähne bei Kindern im Alter von 715 Jahren, Teil II. Swedley J. 1975; 68: 157-69.
20. Jacobsen I, Kerekes K. Langzeitprognose von traumatisierten bleibenden Frontzähnen mit Verkalkungsprozessen in der Pulpahöhle. In: Eur J Oral Sci. 1977; 85(7): 588-98.
21. Robertson A, Andreasen FM, Bergenholtz G, Andreasen JO, Norén JG. Inzidenz von Pulpennekrose nach Pulpenkanalobliteration durch Trauma der bleibenden Schneidezähne. J Endod. 1996; 22(10): 557-60.
22. Holcomb JB, Gregory WB. Calcific Metamorphose der Pulpa: ihre Inzidenz und Behandlung. Oral Surg Oral Med Oral Pathol. 1967; 24(6): 825-30.
23. Abbott P, Yu C. Eine klinische Klassifikation des Status der Pulpa und des Wurzelkanalsystems. Aust, J. 2007; 52(1): 17-31.
24. Holan G. Röhrenartige Mineralisierung in der Zahnpulpa traumatisierter primärer Schneidezähne. In: Dent Traumatol. 1998; 14(6): 279-84.
25. Tyndall DA, Rathore S. Cone-Beam CT diagnostische Anwendungen: Karies, parodontale Knochen Beurteilung und Endodontie-Anwendungen. Dent Clin N Am. 2008; 52(4): 825-41.
26. Mora MA, Mol A, Tyndall DA, Rivera EM. In-vitro-Beurteilung der lokalen Computertomographie zur Erkennung von Zahnlängsfrakturen. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103(6): 825-9.
27. Nair AUF, Nair AUF. Digitale und fortschrittliche Bildgebung in der Endodontie: ein Rückblick. J Endod. 2007; 33(1): 1-6.
28. Levin LG, Gesetz ALS, Holland G, Abbott PV, Roda RS. Identifizieren und definieren Sie alle diagnostischen Begriffe für pulpale Gesundheits- und Krankheitszustände. J Endod. 2009; 35(12): 1645-57.
29. Johnson PL, Bevelander G. Histogenese und Histochemie der Pulpaverkalkung. J Dent Res. 1956; 35(5): 714-22.
30. Eversole LR. Klinischer Überblick über die orale Pathologie: Diagnose und Behandlung. Lea und Febiger, Philadelphia: 1978; 273-4.
31. Kuster CG. Calcific metamorphosis / interne Resorption: ein Fallbericht. Pediatr Dent. 1981; 3(3): 274-5.
32. Lundberg M, Cvek M. Eine lichtmikroskopische Untersuchung von Pulpen aus traumatisierten bleibenden Schneidezähnen mit reduziertem Pulpallumen. In: Acta Odontol Scand. 1980; 38(2): 89-94.
33. Oginni AO, Adekoya-Sofowora CA. Pulpafolgen nach Trauma der Frontzähne bei erwachsenen nigerianischen Zahnpatienten. In: BMC Oral Health. 2007; 7(1): 1-5.
34. Cvek M, Granath L, Lundberg M. Ausfälle und Heilung bei endodontisch behandelten nicht vitalen Frontzähnen mit posttraumatisch reduziertem Pulpallumen. In: Acta Odontol Scand. 1982; 40(4): 223-8.
35. West J. Die ästhetischen und endodontischen Dilemmata der Kalkmetamorphose. Pract Parodontologie Aesthet Dent. 1997; 9(3): 289-93.
36. Munley P, Goodell G. Kalkmetamorphose. Clin-Aktualisierung. 2005; 27(4).
37. Greenwall L. Einzelne lebenswichtige Zahnaufhellung. Int Dent SA. 2007; 10(1): 48-52.
38. Borkar N, Jaggi S, Pandit V, Shetty S. Kalkmetamorphose – eine Rezension. IIOABJ. 2016; 7(6): 71-6.
39. Joiner A. Das Bleichen der Zähne: eine Überprüfung der Literatur. J Dent. 2006; 34(7): 412-9.
40. In: Haywood VB, DiAngelis AJ. Bleichen der einzelnen dunklen Zahn. Innen Dent. 2010; 6(8): 42-52.
41. McDonald NJ, Torabinejad M. Endodontische Chirurgie. Prinzipien der Endod. 2002; 3: 357-75.
42. Friedman S. Internes Bleichen: langfristige Ergebnisse und Komplikationen. J Am Dent Assoc. 1997; 128: 51-5.
43. Friedman S, Rotstein I, Libfeld H, Stabholz A, Heling I. Inzidenz der externen Wurzelresorption und ästhetische Ergebnisse bei 58 gebleichten zelllosen Zähnen. In: Dent Traumatol. 1988; 4(1): 23-6.
44. Ramos T.M., Oliveira T.M., de Azevedo CS, de Gois D.N., de Aguiar Oliveira A.H., de Freitas P.M. Konservative ästhetische Behandlung eines verfärbten verkalkten bleibenden Zahns: fünfjährige klinische Bewertung. Braz Dent Sci. 2013; 16(4): 105-12.
45. Deliperi S, Bardwell DN, Papathanasiou A. Klinische Bewertung eines kombinierten In-Office- und Take-Home-Bleichsystems. J Am Dent Assoc. 2004; 135(5): 628-34.
46. Delgado E, Hernández-Cott PL, Stewart B, Collins M, de Vizio W. Zahnaufhellung Wirksamkeit von benutzerdefinierten Tablett geliefert 9% Wasserstoffperoxid und 20% Carbamidperoxid während des Tages: eine 14-tägige klinische Studie. Puerto Rico Gesundheit Sci J. 2009; 26 (4): 367-72.
47. Pedorella C, Meyer R, Woollard G. Aufhellung von endodontisch unbehandelten verkalkten Frontzähnen. Gen Dent. 2000; 48(3): 252-5.
48. Kwon SR. Bleaching der einzelnen verfärbten Zahn. Dent Clin N Am. 2011; 55(2): 229-39.
 Korrespondenz:
Korrespondenz:
Martin Vorster
Abteilung für Zahnheilkunde, Fakultät für Zahnmedizin, Universität Pretoria
Gauteng, Südafrika
E-Mail: [email protected]
Autorenbeiträge:
1 . Peet J van der Vyver: Behandelte Patienten, Follow-up mit Patienten, wissenschaftliches Schreiben und Korrekturlesen des Manuskripts – 25%
2 . Martin Vorster: Wissenschaftliches Schreiben und Korrekturlesen des Manuskripts – 25%
3. Casper H Jonker: Wissenschaftliches Schreiben und Korrekturlesen des Manuskripts – 25%
4 . Nicoline Potgieter: Wissenschaftliches Schreiben und Korrekturlesen des Manuskripts – 25%
