Patientpresentation
patienten är en tunn, 40-årig rökare som presenterade för akutavdelningen och klagade över obehag i bröstet och domningar. Han märkte en ny massa på sin vänstra bröstvägg, som gradvis hade blivit större under de senaste 3 månaderna. På senare tid hade han utvecklat parestesi i huden som ligger över massan och hade minskat rörelseomfånget för sin vänstra axel från bröstets täthet. Patienten har en historia av alkoholism och dålig tandvård inklusive återkommande dentala abscesser, den senaste som var två månader och dränerade sig spontant. Han säger att han har haft en torr, icke-produktiv hosta för föregående år. Han rapporterar en nyligen 15-20 lb. viktminskning och en 4-veckors historia av nattsvett. Hans tidigare medicinska och kirurgiska historia är annars unremarkable förutom barnastma. Ytterligare granskning av system var oupptäckt.
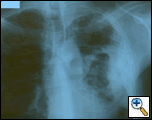
Figur 1: PA bröstfilm avslöjar en vänster pleural-baserad massa med pleural förtjockning och övre lob ärrbildning.
vid fysisk undersökning var patienten afebril med stabila vitala tecken. Han var en tunn man som verkade äldre än sin angivna ålder. Huvud-och nackundersökning avslöjade dålig tandvård utan någon palpabel cervikal eller supraklavikulär lymfadenopati. Det fanns en vänster bröstväggmassa ca 6 cm i diameter som omger den vänstra bröstvårtan, som var fast, icke-mobil och icke-öm för palpation. Det fanns ingen missfärgning av huden, erytem, fluktuation eller dränerande bihålor noterade. Patienten hade fullt passivt rörelseområde på sin vänstra axel. Lungundersökningen var tydlig bilateralt utan raler, ronchi eller signifikant väsande andning. Hans kardiovaskulära och återstående undersökning var utan grov abnormitet. Hans kemilabbvärden var inom det normala intervallet. Patienten har ett antal vita blodkroppar på 9800, en normal skillnad, och hans HIV-serologier var negativa.
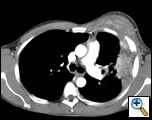
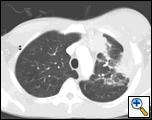
PA och lateral bröstfilm avslöjade ojämn konsolidering av vänster lunga med en stor pleuralbaserad massa, vänster apikal pleural förtjockning och ärrbildning i höger övre lob (Figur 1). Spiralformad CT-skanning av bröstet, buken och bäckenet med kontrast visar en stor, 10,8 x 4,1 cm Vänster pleuralbaserad massa som sträcker sig in i bröstväggen och vänster bröst (Figur 2). Det var periosteal förtjockning och oregelbundenhet hos intilliggande revben. Flera förstorade mediastinala, vänstra hilar och supraklavikulära noder noterades, de största 1,5 x 2,6 cm i AP-fönstret eller stationen fem regionen. Det var ojämn konsolidering av vänster och höger övre lober. En MR i bröstkorgen med kontrast erhölls och bekräftade närvaron av vänster supraklavikulär adenopati och en förstärkande massa med förlängning i bröstväggen som involverar revbenen, infiltrering av pectoralis-muskeln och förlängning i vänster lungparenkym. De viktigaste differentiella diagnoserna vid denna tidpunkt var neoplasma (sarkom, avancerad lungcancer, mesoteliom, lymfom, osteosarkom).
 |
 |
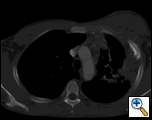 |
| figur 2a: CT scan thorax mjukvävnadsfönster visar en vänster pleuralbaserad massa som infiltrerar bröstväggen och vänster bröst. | Figur 2B: Lungfönstret visar samma, och belyser också mediastinal lymfadenopati och lungkonsolidering. | figur 2C: Benfönstret visar samma, och visar också periosteal reaktion av revben. |
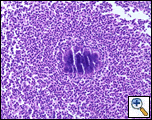
en Tru-cut nålbiopsi utfördes vid sängkanten som avslöjade icke-specifika patologiska fynd, men en upprepning med ökad provtagning avslöjade akut och kronisk inflammation med granulationsvävnad innehållande Aktinomyces bekräftad av periodisk syraförskjutning (PAS), Gomoris metamin silver (GMS) och modifierade Gramfläckar (Figur 3). Behandlingen började med intravenös Penicillin G (4 miljoner enheter var 4: e timme under en 6 veckors kurs) som kommer att följas av oral amoxicillin i 6-12 månader. En upprepad CT-skanning planerades på 4 veckor, eftersom aktinomykos är känd för att kolonisera malign vävnad. Patienten, vid tre månaders uppföljning, gjorde det bra ur lungsynpunkt och hade regression av bröstväggmassan.
 |
 |
figur 3a: (h &e) ett neutrofilt infiltrat omger en massa aktinomyceter som bildar en svavelgranulat. | figur 3b: (GMS) organismer verkar som förgrenande, filamentösa bakterier. Vid periferin av nodulen är det så kallade ”Splendore-Hoeppli” fenomenet clubbing uppenbart. |
diskussion
aktinomykos är en kronisk, suppurativ granulomatös infektion orsakad av Actinomyces-arter, oftast A. israelii. Många fall av aktinomykos är faktiskt polymikrobiella och sprids genom direkt förlängning till intilliggande vävnader . Den första fallrapporten hos människor var 1857, följt av den första fallrapporten om thorax aktinomykos 1882 . Den vanligaste presentationen (>50%) av aktinomykos är cervicofacial, som vanligtvis presenteras som en käkmassa, med thoraxaktinomykos som står för mellan 15-50% av fallen beroende på serien . Sjukdomen förekommer i en 3: 1 hane till hona förhållande, möjligen på grund av sämre munhygien och en högre förekomst av ansikts trauma hos män . Det finns också en bimodal åldersfördelning i förekomst: 11-20 och 4-5 årtionden av livet, där denna patient passar . Patienter med underliggande sjukdomar är predisponerade för infektion, men det kan förekomma hos annars friska individer. Intressant nog verkar det inte finnas någon ökning av patienter som är immunkompromitterade inklusive de med HIV, organtransplantation eller på steroider . I Storbritannien är patienter med KOL, bronkit och alkoholister predisponerade för aktinomykos, medan i Japan finns en förening med tandkaries (19%), diabetes (13%) och pyorrhea alveolaris (6%) . Den vanligaste presentationen av pulmonell aktinomykos i Storbritannien är hosta, feber och bröstsmärta. I en granskning av 95 fall i Japan var de vanligaste presentationerna: hemoptys (42%), hosta eller sputum (37%), feber (28%) . Avancerad eller spridd sjukdom kan associeras med viktminskning, sjukdom, hög feber och dränering av bihålor.
aktinomykos finns i floran i orofarynx, särskilt i tandplack och i GI-kanalen. Således har aspiration och aerosolisering föreslagits som mekanismer för pulmonell aktinomykos . Denna mekanism kan korrelera med den högre förekomsten hos alkoholister och hos patienter med dålig munhygien, som patienten som presenteras här. Denna etiologi överensstämmer också med den frekventa upptäckten av nedre lob och perifer lunginvolvering av pulmonell aktinomykos. Men andra etiologier som hematogen spridning av septisk emboli från kärlerosion har föreslagits eftersom uppenbarligen normala individer kan drabbas av pulmonell aktinomykos och radiologiska avvikelser i övre loben har noterats med viss frekvens . Sammantaget är aktinomykos ganska sällsynt och minskar i förekomst och virulens, kanske på grund av bättre munhygien och mer utbredd användning av antibiotika för behandling av andra tillstånd .
svårigheten att diagnostisera ligger i sjukdomens sällsynthet, dess radiologiska likhet med malign sjukdom och svårigheten att identifiera eller odla organismen (<50% framgångsrik), eftersom den är mycket kräsen och kräver speciell färgning med metamin silver (GMS) eller modifierad Gram-fläck . Observationen av” förgreningsfilament ”är otillräcklig för att skilja mellan kolonisering och infektion, men närvaron av” svavelgranuler ” som faktiskt är kolonier av Aktinomyces, tyder på infektiv aktinomykos . Laboratoriefynd är ospecifika; en mild leukocytos och förhöjda inflammatoriska markörer inklusive erytrocytsedimenteringshastighet (ESR) och C-reaktivt protein (CRP) kan ses . Vanliga radiografiska fynd av thoraxaktinomykos inkluderar vågig periostit, lungfibros, kavitation och pleural förtjockning och pulmonell osteoartropati . Många av dessa funktioner sågs radiografiskt i det aktuella fallet och kan förväxlas med malignitet. En normal bronkus som ses in i en massskada kan vara till hjälp för att skilja aktinomykos från malignitet, eftersom en normal bronkus nästan aldrig ses med en stor tumör . Fin nål aspiration (Fna) eller Tru-cut biopsi kan användas för vävnadsdiagnos, men har en hög falsk negativ hastighet som ses av svårigheten att erhålla ett adekvat prov i det aktuella fallet. Videoassisterad thorakoskopi (VATS) kan vara särskilt användbar för diagnos av perifer lung-eller thoraxaktinomykos . Det erbjuder fördelarna med direkt visualisering och förmågan att ta större vävnadsprover . Tyvärr görs de flesta diagnoserna av thorax-eller lungaktinomykos fortfarande vid thorakotomi, inklusive över hälften av fallen i Japan och Taiwan .
den första linjens behandling för aktinomykos är medicinsk med utökade kurser av intravenöst penicillin i 2-6 veckor följt av oral penicillin eller amoxicillin i 6-12 månader. Doxycyklin är en kan användas som ett substitut i penicillin allergiska patienter . Kirurgi har en roll för att hantera komplikationer av aktinomykos, inklusive abscess, empyem, fistel och hemoptys. Hemoptys på grund av aktinomykos har visat sig ha en 36.4% återblödning inom sex månader efter utskrivning från sjukhus för patienter som behandlades medicinskt och 50% dödlighet bland de patienter som blöder igen . Tidig behandling leder till ett utmärkt resultat med låg dödlighet, men totalt sett har lungaktinomykos en sämre prognos än sjukdom på andra platser .
