prezentarea pacientului
pacientul este un fumător subțire, în vârstă de 40 de ani, care s-a prezentat la secția de urgență plângându-se de disconfort toracic și amorțeală. El a observat o nouă masă pe peretele toracic stâng, care a crescut treptat mai mare în ultimele 3 luni. Mai recent, el a dezvoltat parestezie în piele deasupra masei și a scăzut gama de mișcare a umărului stâng de la etanșeitatea pieptului. Pacientul are antecedente de alcoolism și dentiție slabă, inclusiv abcese dentare recurente, cea mai recentă care a fost de două luni și s-a scurs spontan. El afirmă că a avut o tuse uscată, neproductivă pentru anul precedent. El raportează un recent 15-20 lb. pierdere în greutate și o istorie de 4 săptămâni de transpirații nocturne. Trecutul său medical și chirurgical este altfel de neimaginat, cu excepția astmului din copilărie. Revizuirea suplimentară a sistemelor nu a fost dezvăluită.
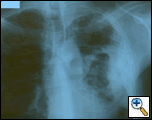
Figura 1: Filmul toracic pa dezvăluie o masă pe bază de pleural stâng, cu îngroșare pleurală și cicatrizare a lobului superior.
la examenul fizic, pacientul a fost afebril cu semne vitale stabile. Era un bărbat subțire care părea mai în vârstă decât vârsta sa declarată. Examenul capului și gâtului a evidențiat o dentiție slabă, fără limfadenopatie cervicală sau supraclaviculară palpabilă. A existat o masă a peretelui toracic stâng de aproximativ 6 cm în diametru care înconjura mamelonul stâng, care era ferm, non-mobil și non-tender la palpare. Nu a fost observată decolorarea pielii, eritemul, fluctuația sau sinusurile drenante. Pacientul a avut o gamă completă pasivă de mișcare a umărului stâng. Examenul pulmonar a fost clar bilateral, fără rales, ronchi sau respirație șuierătoare semnificativă. Examenul său cardiovascular și rămas a fost fără anomalii grave. Valorile sale de laborator de chimie au fost în limitele normale. Pacientul are un număr de celule albe din sânge de 9.800, un diferențial normal, iar serologiile sale HIV au fost negative.
PA și filmul toracic lateral au evidențiat o consolidare neuniformă a plămânului stâng cu o masă pleurală mare, îngroșarea pleurală apicală stângă și cicatrizarea lobului superior drept (Figura 1). Scanarea CT elicoidală a pieptului, abdomenului și pelvisului cu contrast demonstrează o masă mare, de 10,8 x 4,1 cm, pe bază de pleural stâng, care se extinde în peretele toracic și în sânul stâng (Figura 2). A existat îngroșarea periostală și neregularitatea coastelor adiacente. Au fost observate mai multe noduri mediastinale lărgite, hilar stâng și supraclaviculare, cele mai mari 1,5 x 2,6 cm din fereastra AP sau regiunea stației cinci. A existat o consolidare neuniformă a lobilor superiori stângi și drepți. A fost obținut un RMN al toracelui cu contrast și a confirmat prezența adenopatiei supraclaviculare stângi și o masă de creștere cu extensie în peretele toracic care implică coaste, infiltrarea mușchiului pectoral și extinderea în parenchimul pulmonar stâng. Principalele diagnostice diferențiale în acest moment au fost neoplasmul (sarcom, cancer pulmonar avansat, mezoteliom, limfom, osteosarcom).
 |
 |
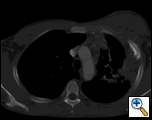 |
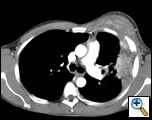
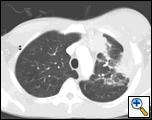
| figura 2A: scanarea CT a toracelui fereastra țesuturilor moi demonstrează o masă pleurală stângă infiltrată în peretele toracic și în sânul stâng. | figura 2b: fereastra pulmonară arată același lucru și evidențiază, de asemenea, limfadenopatia mediastinală și consolidarea pulmonară. | figura 2c: fereastra osoasă arată aceeași și demonstrează, de asemenea, reacția periostală a coastelor. |
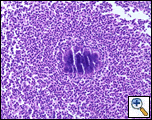
la noptieră s-a efectuat o biopsie cu ac Tru-cut, care a evidențiat constatări patologice nespecifice, dar o repetare cu eșantionare crescută a evidențiat inflamație acută și cronică cu țesut de granulație conținând actinomicete confirmate prin schimbarea periodică a acidului (pas), argintul de Metamină Gomori (GMS) și petele Gram modificate (Figura 3). Tratamentul a început cu penicilină G intravenoasă (4 milioane de unități la fiecare 4 ore pentru un curs de 6 săptămâni) care va fi urmat de amoxicilină orală timp de 6-12 luni. O scanare CT repetată a fost planificată în 4 săptămâni, deoarece actinomicoza este cunoscută pentru colonizarea țesutului malign. Pacientul, la trei luni de urmărire, se descurca bine din punct de vedere pulmonar și avea o regresie a masei peretelui toracic.
 |
 |
| figura 3A: (h&e) un infiltrat neutrofil înconjoară o masă de actinomicete care formează o granulă de sulf. | figura 3b: (GMS) organismele apar ca ramificare, bacterii filamentoase. La periferia nodulului, așa-numitul fenomen de clubbing „Splendore-Hoeppli” este evident. |
discuție
actinomicoza este o infecție granulomatoasă cronică, supurativă cauzată de speciile Actinomyces, cel mai frecvent A. israelii. Multe cazuri de actinomicoză sunt de fapt polimicrobiene și se răspândesc prin extensie directă în țesuturile adiacente . Primul raport de caz la om a fost în 1857, urmat de primul raport de caz de actinomicoză toracică în 1882 . Cea mai frecventă prezentare (>50%) a actinomicozei este cervicofacială, prezentându-se frecvent ca masă maxilară, actinomicoza toracică reprezentând între 15-50% din cazuri în funcție de serie . Boala apare într-un raport de 3: 1 bărbat la femeie, posibil din cauza igienei orale mai slabe și a unei incidențe mai mari a traumei faciale la bărbați . Există, de asemenea, o distribuție de vârstă bimodală în apariție: 11-20 și deceniile 4-5 ale vieții, unde acest pacient se potrivește . Pacienții cu boli subiacente sunt predispuși la infecții, dar pot apărea la indivizi altfel sănătoși. Interesant este că nu pare să existe nicio creștere a pacienților care sunt compromiși imun, inclusiv a celor cu HIV, transplant de organe sau steroizi . În Regatul Unit, pacienții cu BPOC, bronșită și alcoolici sunt predispuși la actinomicoză, în timp ce în Japonia se găsește o asociere cu carii dentare (19%), diabet (13%) și pyorrhea alveolaris (6%) . Cea mai frecventă prezentare a actinomicozei pulmonare în Marea Britanie este tusea, febra și durerea toracică. Într-o revizuire a 95 de cazuri în Japonia, cele mai frecvente prezentări au fost: hemoptizie (42%), tuse sau spută (37%), febră (28%) . Boala avansată sau diseminată poate fi asociată cu pierderea în greutate, stare generală de rău, febră mare și sinusuri drenante.actinomicoza poate fi găsită în flora orofaringelui, în special în placa dentară și în tractul GI. Astfel, aspirația și aerosolizarea au fost propuse ca mecanisme de actinomicoză pulmonară . Acest mecanism s-ar putea corela cu incidența mai mare la alcoolici și la pacienții cu igienă orală precară, precum pacientul prezentat aici. Această etiologie este, de asemenea, în concordanță cu constatarea frecventă a lobului inferior și a implicării pulmonare periferice a actinomicozei pulmonare. Cu toate acestea, alte etiologii, cum ar fi răspândirea hematogenă a embolilor septice din eroziunea vaselor, au fost propuse, deoarece indivizii aparent normali pot fi afectați de actinomicoză pulmonară și au fost observate anomalii radiologice ale lobului superior cu o anumită frecvență . În general, actinomicoza este destul de rară și scade în incidență și virulență, probabil datorită unei igiene orale mai bune și a utilizării mai răspândite a antibioticelor pentru tratarea altor afecțiuni .
dificultatea diagnosticului constă în raritatea bolii, asemănarea sa radiologică cu boala malignă și dificultatea identificării sau cultivării organismului (<50% reușită), deoarece este foarte fastidioasă și necesită o colorare specială cu argint metamină (GMS) sau pată gram modificată . Observarea ” filamentelor ramificate „este insuficientă pentru a distinge între colonizare și infecție, dar prezența” granulelor de sulf ” care sunt de fapt colonii de Actinomyces, sunt sugestive pentru actinomicoza infecțioasă . Constatările de laborator sunt nespecifice; se poate observa o leucocitoză ușoară și markeri inflamatori crescuți, inclusiv rata de sedimentare a eritrocitelor (VSH) și proteina C reactivă (CRP). Constatările radiografice comune ale actinomicozei toracice includ periostita ondulată, fibroza pulmonară, cavitația și îngroșarea pleurală și osteoartropatia pulmonară . Multe dintre aceste caracteristici au fost văzute radiografic în cazul actual și pot fi confundate cu malignitatea. O bronhie normală văzută intrând într-o leziune de masă poate fi utilă pentru a distinge actinomicoza de malignitate, deoarece o bronhie normală nu este aproape niciodată văzută cu o tumoare mare . Aspirația cu ac fin (FNA) sau biopsia Tru-cut pot fi utilizate pentru diagnosticarea țesuturilor, dar are o rată fals negativă ridicată, așa cum se vede prin dificultatea de a obține o probă adecvată în cazul actual. Toracoscopia asistată Video (cuve) poate fi deosebit de utilă pentru diagnosticul de actinomicoză pulmonară periferică sau toracică . Oferă avantajele vizualizării directe și capacitatea de a lua probe de țesut mai mari . Din păcate, majoritatea diagnosticelor de actinomicoză toracică sau pulmonară sunt încă făcute la toracotomie, inclusiv peste jumătate din cazurile din Japonia și Taiwan .
tratamentul de primă linie pentru actinomicoză este medical cu cursuri extinse de penicilină intravenoasă timp de 2-6 săptămâni urmate de penicilină orală sau amoxicilină timp de 6-12 luni. Doxiciclina este un poate fi utilizat ca substitut la pacienții alergici la penicilină . Chirurgia are un rol în gestionarea complicațiilor actinomicozei, inclusiv abcesul, empiemul, fistula și hemoptizia. S-a constatat că hemoptizia datorată actinomicozei are un 36.4% rata de re-sângerare în termen de șase luni de la externarea din spital pentru pacienții care au fost tratați medical și o mortalitate de 50% în rândul pacienților care au re-sângerat . Tratamentul precoce duce la un rezultat excelent, cu mortalitate scăzută, dar, în general, actinomicoza pulmonară are un prognostic mai slab decât boala în alte locații .
