síndrome de Bouveret é um tipo raro de íleo biliar, que consiste de obstrução duodenal secundário para a passagem de uma pedra através de um cholecystoduodenal fístula e apresenta em pacientes idosos. É descrito um caso clínico.um homem de 86 anos de idade procurou cuidados médicos para a dor epigástrica e os vómitos com os alimentos permaneceram durante vários dias associados a mal-estar geral e desidratação. O exame físico revelou dor epigástrica ligeira com timpanismo. Trabalho de laboratório-up relatado hemoglobina de 16,3 g/dL, uréia 133mg/dl, creatinina 3.20 mg/dl, lactato 2.14 mmol/L, e a PCR 189.6 mg/L. Um simples raio x abdominal mostrou dilatação gástrica. A endoscopia superior revelou um estômago dilatado com fluido abundante. Uma grande pedra foi encontrada sobre o piloro e o duodeno que impedia a passagem do endoscópio. Uma tentativa de fragmentar a Pedra não foi bem sucedida. Uma tomografia também identificou a presença de uma pedra, juntamente com gás na vesícula biliar. Foi realizada uma pyloroduodenotomia com extração de pedra e duodenorrhapia transversal com a técnica de Heineke-Mikulicz, mas não uma colecistectomia. Não houve complicações pós-operatórias e o paciente foi liberado do hospital (Fig. 1).
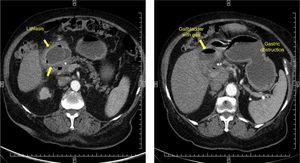
fístula Bilioentérica está presente em 2-3% dos casos de colelitíase.1 Esta comunicação permite que a pedra para entrar no intestino causando uma obstrução intestinal conhecida como ileus de cálculo biliar. A maioria das fístulas são colecistoduodenais, seguidas de fístulas colecistocólicas e colecistogástricas. No entanto, as pedras são pequenas e eliminadas sem causar obstrução. Apenas 6% das pedras associadas à fístula causam obstrução. O local de oclusão mais frequente é o intestino delgado. Quando a pedra é alojada ao nível do duodeno, obstruindo a saída gástrica, ela é chamada de síndrome de Bouveret, e representa apenas 1-3% dos casos de íleo de Gália.2,3 a síndrome recebeu o nome do médico francês, Leon Bouveret, que publicou 2 casos de patologia em 1896.4
A síndrome de Bouveret é mais frequente em mulheres idosas e apresenta náuseas, vómitos e dor epigástrica. Pode haver hemorragia gastrointestinal em casos graves. A complicação mais frequente é o desequilíbrio hidroelectrolítico.1,5 o diagnóstico é atrasado, uma vez que os doentes não têm antecedentes de colelitíase e os sintomas não são específicos. Ele pode ser confundida com outras causas de intussuscepção obstrução, e, portanto, o diagnóstico diferencial deve ser feito com o bezoar, corpo estranho impactação, volvo gástrico, tumor, estenose péptica, síndrome da artéria mesentérica superior, etc. O raio-X abdominal pode às vezes identificar a tríade Rigler (obstrução intestinal ou dilatação gástrica, pneumobilia, e visualização de pedra ectópica).1,3 endoscopia é diagnóstico em 70% dos casos.4 a extração de pedra endoscópica pode ser tentada, mas pode não ser possível se a Pedra for maior que 2,5 cm. A cirurgia é o tratamento escolhido. Existem 2 alternativas: cirurgia de um estágio (com enterotomia, extração de pedra, e colecistectomia com reparação da fístula) ou simples enterotomia e extração de pedra. A cirurgia combinada tem sido associada com maiores taxas de mortalidade pós-operatória (20-30%), em comparação com casos de duodenotomia isolada (6-12%).4 recorrência do íleo biliar (menos de 5%) ou persistência dos sintomas biliares (10%) são baixos.Em conclusão, a síndrome de Bouveret é rara, pelo que o diagnóstico é por exclusão. O tratamento ideal é endoscópico, mas se isso falhar, então a cirurgia é necessária.divulgação financeira não foi recebido apoio financeiro em relação a este estudo / artigo.
conflito de interesses
os autores declaram que não há conflito de interesses.
