Streszczenie
krwotok śródmózgowy (ICH) jest rzadkim zjawiskiem, w którym 10% występuje w móżdżku. Występują one u osób starszych i są związane z nadciśnieniem tętniczym w większości przypadków. Zgłaszano je u młodzieży i młodych dorosłych w związku z wadami rozwojowymi tętniczo-żylnymi i naczyniakami. Spontaniczne krwotok móżdżku, w przypadku braku urazu lub jakichkolwiek zidentyfikowanych dobrze ustalonych czynników ryzyka, jest niezwykle rzadkim zjawiskiem, ze śmiertelnością w zakresie od 25-57%. Przedstawiono przypadek 26-letniego mężczyzny z spontanicznym krwotokiem móżdżku. Jest zdrowym młodym dorosłym bez zidentyfikowanych czynników ryzyka wypadku mózgowo-naczyniowego (CVA), z wyjątkiem używania marihuany, co nie zostało ostatecznie ustalone jako czynnik ryzyka. Zbadano kilka możliwych etiologii, a po dziewięciu latach oceniono jego stan po zdarzeniu.
słowa kluczowe
krwotok śródmózgowy, krwotok móżdżkowy, uraz, krwiak
wprowadzenie
spontaniczny krwotok móżdżkowy jest zdefiniowany jako występujący bez uprzedniego ostrzeżenia, urazu lub przyczyny zewnętrznej i braku możliwych do zidentyfikowania czynników ryzyka. Móżdżku krwotok, wśród innych rodzajów krwotoku śródmózgowego (ICH), mogą być klasyfikowane jako udar krwotoczny. Udar mózgu jest definiowany jako przerwanie dopływu krwi do mózgu, co powoduje niewystarczające dostarczanie tlenu do tkanki mózgowej. Według American Heart Association, częstość występowania udaru mózgu w Stanach Zjednoczonych wynosi około 2,5% i dotyczy około 7 milionów Amerykanów, z ponad 90% tych przypadków można przypisać modyfikowanych czynników ryzyka. ICH może być z powodu urazu, podstawowej patologii, lub może być spontaniczne. Można go dalej sklasyfikować w zależności od regionu mózgu. Krwotok pochodzący z móżdżku stanowi prawie 10% przypadków wszystkich ICH . Pierwsza opisana operacja krwotoku móżdżku miała miejsce w 1906 roku według Ott, et al. . Od tego czasu kolejne raporty i badania przyniosły dalszą uwagę i wiedzę na temat tej patologii. Badania wykazały, że zawał móżdżku stanowi prawie 3% wszystkich udarów mózgu, około 20 000 nowych zawałów móżdżku każdego roku w Stanach Zjednoczonych . Na całym świecie częstość występowania wzrosła u młodych dorosłych w ciągu ostatnich trzech dekad, a udary o nieokreślonej etiologii stanowią do 30% przypadków . Nie traumatyczny krwotok móżdżku dotyka około 10,000 pacjentów w Stanach Zjednoczonych każdego roku, z większością obejmującą starszych dorosłych z powodu możliwej do zidentyfikowania przewlekłej choroby. Jednak spontaniczne krwotok móżdżku u zdrowych młodych dorosłych bez podstawowych schorzeń i czynników ryzyka, jest rzadkie.
tylna część czaszki zawiera pnia mózgu i móżdżku. Móżdżek składa się z dwóch półkul bocznych i linii środkowej, które są uważane za ważne dla koordynacji ruchów i organizowania informacji wizualnej. Uszkodzenie móżdżku powoduje deficyty, które są ipsilateralnie do dotkniętego regionu . Trzy sparowane tętnice zaopatrują móżdżek; tylna tętnica móżdżkowa dolna (PICA), przednia tętnica móżdżkowa dolna (AICA) i tętnica móżdżkowa górna (SCA). Te trzy tętnice są częścią tylnego krążenia mózgu, znanego jako system kręgowy. To unaczynienie dostarcza móżdżku i jego bardzo specyficzny mikroukład, dzięki czemu może on pełnić wiele złożonych funkcji. Ponadto komórki kory móżdżku mają jednolity układ laminarny, tworząc określoną orientację i bieg włókien nerwowych do iz móżdżku. Jest to w przeciwieństwie do orientacji włókien nerwowych biegnących przez korę mózgową i inne części mózgu. Chociaż powszechnie wiadomo, że móżdżek jest odpowiedzialny za postawę, ruch dobrowolny, ruchy ukierunkowane na cel i ruchy spontaniczne , jego specyficzna rola w przetwarzaniu istotnych informacji przestrzennych pozostaje nieuchwytna. Molinari i Leggio wspominają, że nawet jeśli uszkodzenie móżdżku zostało zgłoszone do upośledzenia funkcji poznawczych przestrzennych,” wzorce odpowiedzi były bardzo różne od uszkodzeń klasycznych przestrzennych struktur mózgu, takich jak hipokamp i kora ciemieniowa”. Uszkodzenie móżdżku nie powoduje przewidywalnych deficytów, podobnie jak uszkodzenie innych struktur mózgu. Pacjenci z zawałem móżdżku mogą wykazywać szeroki wachlarz deficytów i upośledzeń, począwszy od drobnych dolegliwości do sytuacji zagrażających życiu. Chociaż przypadek, który zostanie przedstawiony miał miejsce w Kanadzie, jest on istotny, ponieważ wielu obywateli Wysp Karaibskich ma połączenia i więzi z USA i Kanadą oraz podróżuje tam iz powrotem.
opis przypadku
26-letni wcześniej zdrowy mężczyzna został przewieziony do szpitala w rejonie greater Toronto w Zimowy dzień w 2011 roku. Podczas próby na izbie przyjęć stale wymiotował, wydawał się ospały z zamkniętymi oczami i miał niewyraźną mowę. Podanie dożylne (IV) dimenhydrynianu w normalnym roztworze soli fizjologicznej przerwało jego wymioty. Rutynowe badania były nijakie. Tomografia komputerowa głowy z kontrastem wykazała tłumienie móżdżku w obszarze prawego płata móżdżku, zgodne z krwiakiem móżdżku, co doprowadziło do przeniesienia połączenia do szpitala z ośrodkami neurochirurgicznymi (ryc. 1).
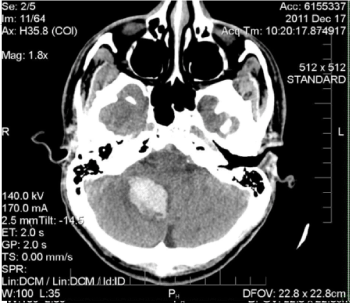
Rysunek 1. Niezakłócony tomograf osiowy głowy. Jest 25 x 28 x 33 mm hyperdense, ostry krwotok miąższowy w prawej półkuli móżdżku powodując przepuklinę prawego migdałka móżdżku
do otworu magnum z częściowym wymazaniem czwartej komory i wczesnym wodogłowiem. Etiologia krwotoku jest niespecyficzna na podstawie wyników badań obrazowych i może być związana z przekształceniem krwotocznym zawału niedokrwiennego lub krwotoku w nowotwór lub zniekształcenie jamiste
podczas pobytu pacjenta na OIOM uzyskano dokładny wywiad. Według pacjenta wszystko zaczęło się następująco; leżąc w łóżku z twarzą w dół, odwrócił głowę na bok, aby coś zobaczyć. Robiąc to poczuł dziwne uczucie przechodzące przez tylną część jego szyi. Nie myślał o tym zbyt wiele w tym czasie, ponieważ czułem się jak „skurcz szyi”. Jednak w ciągu 15 minut szybko zmienił się na gorsze. Po dziwnym odczuciu szyi zaczął odczuwać niejasne uczucie niepokoju w żołądku i jelitach; myślał, że może to być złagodzone podczas wypróżniania. Nie udało mu się przekazać stolca, jednak niejasne uczucie niepokoju zamieniło się w mdłości i zaczął czuć, jakby świat się kręcił. Zaniepokoił się i zadzwonił na infolinię telehealth Ontario. Telehealth Ontario jest Infolinią telefoniczną dostępną dla mieszkańców, która udziela porad medycznych od zarejestrowanych pielęgniarek. Po zgłoszeniu objawów, zalecono wizytę w najbliższym szpitalnym pogotowiu ratunkowym. W tym momencie zaczął niekontrolowane wymioty, a wyraźne zawroty głowy sprawiły, że niezwykle trudno było mu otworzyć oczy. W ciągu pół godziny od pierwszych objawów został przewieziony do szpitala, gdzie upadł na chodnik.
szczegółowy raport z jego przeszłości medycznej kilka dni po przyjęciu wspomniał o żadnych możliwych do zidentyfikowania czynników ryzyka, takich jak: nadciśnienie tętnicze w wywiadzie, koagulopatia, uraz głowy, tętniak wewnątrzczaszkowy w wywiadzie rodzinnym lub wady rozwojowe tętniczo-żylne (AVM), nowotwór złośliwy w wywiadzie lub stosowanie leków (np. kokainy i amfetaminy). Regularnie używał marihuany i palił noc wcześniej, ale nie rano. Ponieważ marihuana była w tym czasie nadal nielegalna w Kanadzie, jedynym sposobem pozyskiwania marihuany były nielegalne drogi, co budzi podejrzenia co do źródła i przetwarzania marihuany. Szczególnie interesujące jest następujące stwierdzenie: „Tej nocy czułem się nieswojo, kiedy kupowałem marihuanę, ponieważ pochodziła od innego dostawcy. Zauważyłem, że palił się inaczej niż zwykle Tej nocy, będąc dużo bardziej moister wtedy kiedykolwiek przypomniałem”. Nie przeprowadzono badań przesiewowych leków.
pobyt pacjenta w szpitalu był spokojny i przebiegał medycznie. Podczas pobytu na OIOM pacjent otrzymał MRI w celu bardziej szczegółowego obrazowania, które wykazało stopień krwiaka (ryc. 2 i 3).
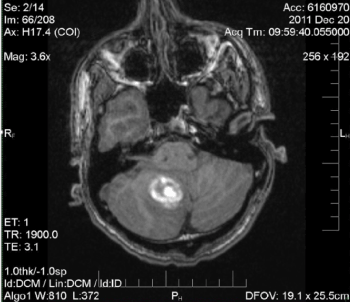
Rysunek 2. Rezonans magnetyczny: Krwiak śródmiąższowy prawej półkuli móżdżku mierzący 2,8 cm. Łagodny lokalny efekt masowy na gorszej czwartej komorze. Brak obturacyjnego wodogłowia. W tej chwili nie zidentyfikowano zmiany podstawowej
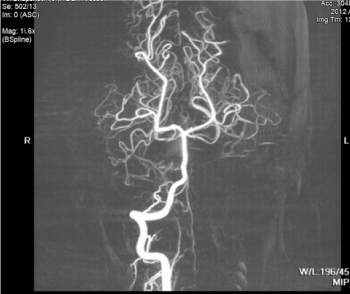
Rysunek 3. Angiogram MR jest niezauważalny
rezonans magnetyczny nie wykazał dalszej patologii. Przebywał przez tydzień na OIOM, a następnie kilka dni na oddziale ogólnym, a ostatecznie został związany na wózku inwalidzkim po wypisie ze szpitala. Pacjent pozostawał związany wózkiem inwalidzkim z powodu niestabilnego chodu przez trzy tygodnie. Fizjoterapia była zalecana, ale nie była stosowana, ponieważ wymagała kosztów pozapłacowych. Zalecono angiogram mózgu, ale pacjent odmówił z powodu obaw o postrzegane ryzyko. Zespół neurochirurgiczny zalecił zatem angiogram w ciągu 6-12 miesięcy po wypisie, który mógłby potencjalnie ujawnić zmianę naczyniową, nakładając ryzyko w przyszłości. Angiogram rok po wypisie ujawnił dowody na nieagresywną, wolno płynącą, twardą przetokę tętniczo-żylną, opisaną jako przypadkowe odkrycie i najprawdopodobniej nie związaną z przeszłością pacjenta. Drugi angiogram mózgu po roku od daty pierwszego został ukończony w celu śledzenia ewentualnych zmian w naczyniach, ostatecznie nie wykazując żadnych zmian, a pacjent został bezwarunkowo zwolniony z opieki zespołu.
odzyskiwanie z ICH różni się znacznie wśród osób i może być bardzo trudne do przewidzenia na początku podczas ostrych faz. Obserwacja pacjenta w 2020 r., 9 lat po zdarzeniu, ujawniła 35-letniego mężczyznę, który wyzdrowiał. Jego mowa była płynna i spójna, jednak łatwo stracił równowagę i nie mógł wykonać chodzenia od pięty do palców bez upadku. Jego funkcje życiowe były w normie. Jedynym lekiem, który przyjmował, była loratadyna lub difenhydramina na alergie. Według pacjenta, doświadcza drżenia w spoczynku, które od czasu do czasu stają się celowe, gdy zestresowany. Są ataki skrajnych zawrotów głowy, które powodują, że toczy się i spada w kierunku ziemi, jak czuje się, jakby stracił kontrolę nad silnikiem. Test Dix-Hallpike ’ a jest negatywny. Jego równowaga jest łatwo naruszona, zwłaszcza po prawej stronie, jednak w przeciwnym razie dokonał niezwykłego ożywienia biorąc pod uwagę okoliczności. Nadal używa marihuany od czasu do czasu.
dyskusja
większość krwotoków móżdżkowych występuje u osób starszych z nadciśnieniem tętniczym (60-70% przypadków), podczas gdy pozostałe są w dużej mierze spowodowane wadami tętniczo-żylnymi (AVM), skazą krwotoczną i guzami . Inne przyczyny krwotoku móżdżku to uraz, koagulopatia, udar niedokrwienny z transformacją krwotoczną, mózgowa angiopatia amyloidowa, zator septyczny, zapalenie mózgu, zapalenie naczyń, leki sympatykomimetyczne (np. kokaina, amfetamina) i tętniak tylnego krążenia mózgowego. Jeśli guz jest przyczyną krwawienia, konsekwentnie jest glejak . Krwotok móżdżkowy wtórny do AVM występuje zwykle u młodszych osób, podczas gdy te spowodowane przez choroby naczyniowe wtórne do nadciśnienia częściej występuje u osób starszych . Prezentacja objawów różni się znacznie w zależności od lokalizacji i wielkości krwotoku . Mniejsze krwotoki nie mogą zmieniać stanu psychicznego pacjenta, podczas gdy większe mogą pozostawić pacjenta w osłupieniu lub nie reaguje. Często zgłaszanymi objawami krwotoków móżdżkowych są nagłe bóle głowy, nudności i wymioty, ataksja okrojona, zawroty głowy, dyzartria, sztywność karku i zmieniony stan psychiczny lub poziom świadomości . Warto to zauważyć, ponieważ badany pacjent nie skarżył się na bóle głowy.
krwotok móżdżku podlega wytycznych ICH zarządzania ; jednak, istnieje wiele doświadczeń klinicznych, które odgrywa czynnik w określaniu, w jaki sposób wytyczne są stosowane. Według Little, et al. dotyczy to zwłaszcza przypadków kompresji pnia mózgu lub dużych krwiaków z efektem mass, co powoduje ostre wodogłowie . W tych przypadkach u pacjentów nieoperacyjnych rokowanie było poważne. Niemniej jednak, brak jest dowodów potwierdzających leczenie chirurgiczne pacjentów z ICH, co prowadzi do ogólnego zmniejszenia śmiertelności, zgodnie z badaniami CLEAR III i MISTIE III. Usunięcie dużych krwiaków niekoniecznie wiąże się z poprawą wyników funkcjonalnych .
w tym przypadku zespół neurochirurgiczny zdecydował się na odrzucenie leczenia chirurgicznego, decyzji opartej na ich doświadczeniu klinicznym. Decyzja o poddaniu się leczeniu niechirurgicznemu u pacjenta, u którego wystąpił krwiak móżdżku z częściowym wymazaniem czwartej komory i częściową przepukliną przez otwór magnum jest dyskusyjna. Śmiertelność związana z krwotokiem móżdżku może wynosić od 25-57% i wynika głównie z powikłań, takich jak kompresja pnia mózgu, przepuklina móżdżku i kompresja czwartej komory z wynikającym z niej wodogłowiem obturacyjnym .
zdecydowana większość krwotoków móżdżkowych ma zidentyfikowane przyczyny lub predysponujące czynniki ryzyka. Tylko ułamek przypadków krwotoku móżdżku są naprawdę spontaniczne, że nie ma historii urazu, zidentyfikowanej przyczyny lub predysponujących czynników ryzyka. Dayes, et al. zgłoś przypadki 3 młodych dorosłych mężczyzn w wieku 30, 38 i 27 lat, które ujawniły rdzeniaka, hemofilię A i czerniaka złośliwego odpowiednio . Dwa z trzech przypadków dotyczyło guza, a jeden dotyczył zaburzenia krwawienia, wszystkie zidentyfikowane jako czynniki ryzyka. Mitchell & Angrist zbadał 12 przypadków śmierci spowodowanej krwotokiem móżdżku . Wszystkie z nich miały zidentyfikowane czynniki ryzyka, w tym złośliwą miażdżycę nerek, miażdżycę tętnic mózgowych i białaczkę szpikową, przy czym najczęstszym czynnikiem ryzyka była choroba układu krążenia związana z nadciśnieniem. Hyland i Levy zidentyfikowali 32 przypadki krwotoku móżdżku, z których cztery nie wykazały zmiany podstawowej. Autorzy stawiają hipotezę, że zmiany były tak małe, że zasadniczo wykrwawiły się i zostały skompresowane .
przegląd literatury ujawnił jeszcze jeden potencjalny związek, który wymaga rozważenia, a mianowicie marihuanę. Głównym składnikiem psychoaktywnym marihuany jest tetrahydrokannabinol (THC), substancja rozpuszczalna w lipidach o dużej objętości dystrybucji. Spożywanie jednego jointa marihuany lub papierosa może dostarczyć od 2,5 do 5 mg THC. W marihuanie znajduje się wiele innych substancji, w tym kanabidiol (CBD) i wszystkie mają różny wpływ na ośrodkowy układ nerwowy, który obejmuje uspokojenie, analgezję i właściwości przeciwdrgawkowe. Literatura na temat zażywania konopi indyjskich jest niejednoznaczna, z doniesieniami o neuroprotekcyjnym wpływie na inne korzyści, takie jak analgezja, niedociśnienie oczne i właściwości przeciwwymiotne . Stosowanie marihuany wiąże się z niedociśnieniem ogólnoustrojowym, zaburzeniami odruchów naczynioruchowych obwodowych, zaburzeniami przepływu krwi w mózgu i autoregulacji naczyń mózgowych. Odnotowano również związek między używaniem marihuany a udarem u dorosłych, chociaż mechanizm i charakter tego związku pozostaje niejasny. Jedną z hipotez jest to, że marihuana powoduje uszkodzenia naczyń poprzez promowanie skurczu naczyń, zwłaszcza u rzadkich użytkowników. Według ogólnopolskiej bazy danych z lat 2004-2011 częstość występowania ostrego udaru niedokrwiennego u osób w wieku 15-54 lat wynosiła 0,4%. Dzięki legalizacji marihuany w takich miejscach jak Kanada, jej stosowanie jest jeszcze bardziej powszechne. Dlatego można się spodziewać więcej przypadków, ale tylko niewielka liczba zawałów móżdżku u użytkowników występuje na całym świecie. Jednym z możliwych wyjaśnień może być mylące zmienne, takie jak zanieczyszczenie marihuany innymi substancjami .
literatura nie dostarcza jednoznacznej odpowiedzi w odniesieniu do związku między ostrym niedokrwieniem a używaniem marihuany. Dwa prospektywne badania nie wykazały związku między używaniem marihuany a udarem. Jedno z badań kontrolowanych przez przypadek wykazało 2-3-krotne zwiększenie szans na udar u użytkowników marihuany, co wynika z mylącej zmienności używania tytoniu związanej z paleniem marihuany. Chociaż. krajowe badanie bazy danych wykazało 1-17-krotne zwiększenie szans na udar związany z używaniem marihuany, nawet po kontrolowaniu używania tytoniu . Tak więc nie ma ostatecznego poparcia hipotezy, że używanie marihuany jest związane z udarami u młodych dorosłych. Nasz pacjent używał marihuany codziennie przez wiele lat wcześniej, ale nie w dniu incydentu.
konopie indyjskie i związane z nimi produkty mogą zostać zanieczyszczone pestycydami, pleśniami, bakteriami, metalami i rozpuszczalnikami . Ze względu na to, że marihuana jest nielegalna w wielu krajach i stanach Ameryki, istnieje prawdopodobieństwo, że marihuana może być zanieczyszczona krzyżowo kokainą lub amfetaminą, ponieważ wielu dostawców ma do czynienia z więcej niż jedną nielegalną substancją. Rośliny i produkty Cannabis mogą wychwytywać pleśnie lub bakterie podczas wzrostu i mogą gromadzić wysokie poziomy metalu z gleby lub podłoża wzrostu. Może również wystąpić zanieczyszczenie nawozami. Produkcja produktów związanych z marihuaną, takich jak koncentraty (np. shatter, batter, budder), stwarzają dodatkowe możliwości dla czynników przetwórczych, takich jak Butan i propan, aby przedstawić problemy zdrowotne . Nielegalnie pozyskiwana marihuana nie jest kontrolowana i nie ma norm prawnych dotyczących filtracji. Możliwe, że w tym przypadku marihuana, której pacjent użył poprzedniej nocy, była zanieczyszczona.
wniosek
spontaniczny krwotok móżdżku u młodych zdrowych dorosłych jest niezwykle rzadkim zjawiskiem, które wymaga dalszych badań i badań. Chociaż szlak przyczynowy może nigdy nie zostać wyjaśniony, szybkie rozpoznawanie i leczenie krwotoku móżdżkowego może mieć wpływ na życie i śmierć. Wytyczne dotyczące zarządzania ich istnieją, ale nie są dobrze zdefiniowane dla krwotoku móżdżku. Ponieważ każdy przypadek jest wyjątkowy, należy spodziewać się złagodzenia w ściśle przestrzeganiu wytycznych. Dalsze badania mogą ujawnić przyczyny i podstawową patofizjologię. Więcej badań między używaniem marihuany, dodatkami i udarem jest wymagane, aby udowodnić lub obalić związek z ich, w szczególności krwotok móżdżkowy, który ma wysoką śmiertelność.
- Benjamin EJ, Muntner P, Alonso a, Bittencourt MS, Callaway CW, et al. (2019) statystyki chorób serca i udarów mózgu–aktualizacja 2019: raport American heart association. Obieg 139: e56-e528.
- Fischer MA, Das JM (2019) krwiak móżdżku. StatPearls .
- Ott Kh, Kase CS, Ojemann RG, Mohr JP (1974) krwotok móżdżkowy: diagnostyka i leczenie. Archives of Neurology 31: 160-167.
- Edlow JA, Newman-Toker DE, Savitz SI (2008) Diagnosis and initial management of cerebellar infarction. The Lancet Neurology 7: 951-964.
- Viswanathan V, YU C, Sambursky JA, Kaur S, Simpkins AN (2019) ostre niedokrwienie mózgu tymczasowo związane z używaniem marihuany. Cureus 11: e5239.
- Hemphill JC, Amin-Hanjani s (2019) krwotok śródmózgowy móżdżku. JAMA 322: 1355-1356.
- Middleton FA, Strick PL (1998) the cerebellum: an overview. Trends in Cognitive Sciences 2: 305-306.
- Molinari m, Leggio MG (2007) Cerebellar information processing and visuospatial functions. Móżdżek 6: 214-220.
- Dayes LA, Purtzer TJ, Shahhal I, Cojocaru T, Knierim D, et al. (1986) ostry spontaniczny krwotok móżdżkowy.
- Odom GL, Tindall GT, Dukes HT (1961) krwiak móżdżku spowodowany wadami naczynioruchowymi. Journal of Neurosurgery 18: 777-782.
- Hemphill JC, Greenberg SM, Anderson CS, Becker K, BENDOK BR, et al. (2015). Wytyczne dotyczące postępowania w przypadku spontanicznego krwotoku wewnątrzmózgowego. Skok 46: 2032-2060.
- Little JR, Tubman DE, Ethier R (1978). cerebellar krwotok in adults: diagnosis by computerized tomography. Journal of Neurosurgery 48: 575-579.
- Mitchell N, Angrist a (1942) Spontaneous cerebellar haemorrhework: Report of fifteen cases. The American Journal of Pathology 18: 935-953.
- Hyland HH, Levy M (1954) spontaniczny krwotok móżdżkowy. Canadian Medical Association Journal 71: 315-323.
- Geller T, Loftis L, Brink DS (2004) cerebellar infarction in adolescent Men associated with acute marihuana use. Pediatrics 113: 365-370.
- Seltenrich N (2019) zanieczyszczenia konopi indyjskich: regulowanie rozpuszczalników, drobnoustrojów i metali w legalnych chwastach. Environmental Health Perspectives 127: 0820011-0820016.
- https://data.worldbank.org/indicator/BX.TRF.PWKR.DT.GD.ZS?locations=GD
