CASE REPORTS
Primary squamous cell carcinoma of the rectum: histologia atypowa
pierwotny rak naskórka odbytnicy Środkowej: histologia atypowa
Araceli Ballestero-Perez, Pedro Abbadia-Barnaud, Franziska Garcia-Moreno-Nysa, Javier Die-Trill and Julio Galindo-Alvarez
Department of general surgery and Digestive Diseases. Szpital Uniwersytecki Ramon i Cajal. Madryt, Hiszpania
korespondencja
streszczenie
rak płaskonabłonkowy odbytnicy jest jedną z rozpoznań różnicowych nowotworów odbytnicy. Stanowi niską częstość występowania w populacji. Etiopatogeneza i biologia tych nowotworów są niejasne, z tego powodu złoty standard leczenia jest trudny do ustalenia. Przedstawiamy 47-letnią kobietę, która miała raka płaskonabłonkowego w średniej odbytnicy. Była leczona radioterapią i chemioterapią, a po zabiegu nastąpiło chirurgiczne wycięcie.
słowa kluczowe: rak odbytnicy. Odbytnica. Rak płaskonabłonkowy. Chirurgia. Radioterapia. Radiochemotheraphy.
abstrakcyjny
pierwotny rak płaskonabłonkowy odbytnicy jest częścią diagnostyki różnicowej guzów odbytnicy, co stanowi niską częstość występowania w populacji. Jego etiopatogeneza, a także Biologia nowotworu są nieznane, więc trudno jest ustalić leczenie w tej sprawie, nie ma konsensusu w tej sprawie. Opisujemy przypadek 47-letniej kobiety z rakiem naskórka odbytnicy Środkowej leczonej radioterapią i chemioterapią neoadiuwantową, a następnie resekcją chirurgiczną.
słowa kluczowe: Cáncer rectal. Recto. Rak naskórka. Cirugía. Radioterapia. Radioquimioterapia.
wprowadzenie
rak płaskonabłonkowy odbytnicy jest rzadkością w obrębie nowotworów jelita grubego. Częstość występowania tego rodzaju nowotworów szacuje się na 0,1-0,25 na 1000 guzów (1). Ze względu na niewielką liczbę przypadków tej choroby patogeneza jest niejasna i przypisuje się jej różne założenia dotyczące dostępnej literatury. Chociaż zabieg chirurgiczny został uznany za główną drogę podejścia, leczenie jest obecnie przedmiotem dyskusji.
opis przypadku
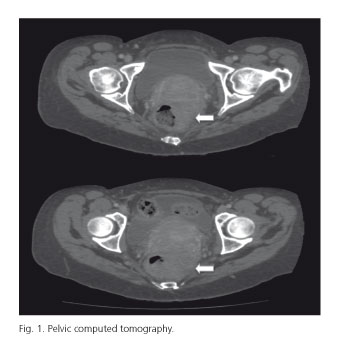
47-letnia kobieta z 10-letnią historią mięśniaka macicy i obustronną salpingektomią spowodowaną endometriozą. Była badana z powodu bólu brzucha zlokalizowanego w dolnej hemiabdomen, a także hematochezia i biegunka, objawy te towarzyszą utrata masy ciała w ciągu ostatniego miesiąca. Badanie fizykalne wykazało dobry ogólny wygląd, chociaż badanie odbytnicy wykazało kruche krwawienie masowe do tarcia koniuszka palca. Badanie krwi wykazało poziom hemoglobiny na dolnej granicy normy krwi. Kolonoskopia wykazała, że zmiana była na 8 cm krawędzi odbytu. Był to nowotwór egzofityczny i stenotyczny o złośliwym wyglądzie. Biopsje wykazały, że błona śluzowa odbytnicy została naciekana przez raka płaskonabłonkowego. Próbki immunohistochemiczne wykazały dodatni wynik CK7 i ujemny wynik ck20 z nadekspresją p16. HPV 16 wykryto techniką PCR. W cytologii szyjki macicy i biopsji łyżeczkowaniem macicy nie stwierdzono zmian patologicznych. Tomografia komputerowa (CT) wykazała nieregularną masę w środkowej odbytnicy, a także węzły chłonne w tłuszczu mezorektalnym o patologicznym wyglądzie i inne mniejsze nieokreślone węzły okołoortalne (Fig. 1). Rezonans magnetyczny wykazał dużą masę o długości 8 cm w środkowej odbytnicy z naciekowym wyglądem, która najechała mezorektalny tłuszcz i fornix pochwy bez płaszczyzny dekoltu (T4crm+N+) (Fig. 2). Sprawa została omówiona przez multidyscyplinarny komitet w naszym centrum, który zdecydował się na wykonanie neoadiuwantowej chemioterapii cisplatyną i neoadiuwantowej radioterapii. Po 4 miesiącach leczenia, badania kliniczne rewaluacyjne wykazały słabą odpowiedź i zaplanowano operację. Pacjent przeszedł wyekstrahowanie miednicy tylnej z otrzewnową miednicą i śródoperacyjną radioterapią. Pooperacyjnym stwierdzeniem histopatologicznym był rak płaskonabłonkowy odbytnicy o umiarkowanie zróżnicowanym naciekaniu promieniowego marginesu pT3N1. Testy immunohistochemiczne wykazały pozytywność AE1, AE3, CK7 i nadekspresję p16 i p63. Okres pooperacyjny był nieskomplikowany. Leczono ją adiuwantem cisplatyną i fluouracylem. Dziewięć miesięcy po zabiegu pacjentka wykazała miejscowy nawrót w badaniach obrazowych i była leczona do dnia dzisiejszego chemioterapią z niewielką odpowiedzią. W momencie napisania tego raportu pacjent miał 24 miesiące obserwacji.

dyskusja
rak płaskonabłonkowy odbytnicy jest niezwykle rzadkim stwierdzeniem. Jego częstość występowania szacuje się na około 0,1-0,25 na 1000 guzów jelita grubego (1). W literaturze opisano go w około stu przypadkach (opisy przypadków i serie przypadków). Pierwszy zgłoszony przypadek tego rodzaju nowotworu jelita grubego powstał w 1919 roku (2). Później, w 1933 roku, Raiford opisał pierwszego pierwotnego raka płaskonabłonkowego odbytnicy (3).
patogeneza jest nadal niepewna. Zaproponowano kilka hipotez, takich jak pojawienie się płaskonabłonkowej metaplazji spowodowanej zapaleniem wtórnym do infekcji (4), przewlekłym podrażnieniem spowodowanym ekspozycją na radioterapię (5) lub zapalną chorobą jelit (6). Opisano również możliwość różnicowania komórek macierzystych w tkankę płaskonabłonkową (7) lub prawdopodobieństwo przekształcenia gruczolaków lub gruczolakoraków w tego typu nowotwory (8).
u naszego pacjenta stwierdzono, że uporczywe zapalenie miednicy spowodowane endometriozą mogło mieć wpływ na patogenezę. Nie wykazano innych czynników lub niebezpiecznej płci, które mogłyby mieć wpływ na progresję nowotworu.
obecnie nie można z całą pewnością ustalić predysponujących czynników ryzyka. Nie wykazano związku z zakażeniem HPV (9), chociaż jest ono związane z innym rodzajem zakażeń, takim jak zapalenie okrężnicy wywołane przez Entamoeba histolytica lub schistosomiasis (4). Według publikacji i przeglądu literatury przez Kassir et al., pojawia się częściej w przypadkach postaci żeńskiej (66% kobiet/34% mężczyzn) i w ciągu 5-6 dekady życia, jak w tym przypadku (10).
objawy naskórka odbytnicy są podobne do objawów gruczolakoraka: ból brzucha, zmiana nawyku jelitowego, tenesmus i krwawienie z odbytnicy (1).
diagnoza może być opóźniona, dopóki objawy nie będą widoczne. W 1979 Williams et al. ustalono kryteria diagnostyczne raka naskórka jelita grubego (11): brak rozszerzenia zmiany z nabłonka odbytu, brak naskórka nowotworowego w innym miejscu pierwotnym, brak przetoki płaskonabłonkowej w obrębie zapalnej choroby jelit i wreszcie potwierdzenie histologiczne.
u naszego pacjenta odrzucono wszelkie zaangażowanie ginekologiczne lub inną przyczynę, która mogła spowodować miejscowy naciek do odbytnicy. Histologia to potwierdziła.
rezonans magnetyczny (MRI) i USG doodbytnicze są niezbędne do każdej diagnozy nowotworów odbytnicy. Dostarczają one informacji na temat zaangażowania loco-Regionalnego.
Immunohistochemia różnicuje pochodzenie raka płaskonabłonkowego odbytu lub odbytnicy poprzez analizę cytokeratyny, przy czym AE1/AE3, 34BE12 i CK5 są najczęstszymi (1).
nie ma zgody co do umiejscowienia tych guzów. Niektórzy autorzy wprowadzili klasyfikację TNM według gruczolakoraka odbytnicy, inni preferują klasyfikację TNM według raków płaskonabłonkowych odbytu ze względu na ich wspólną histologię (12).
nie opisano wytycznych dotyczących leczenia ze względu na niską częstość występowania tego rodzaju nowotworów i słabą znajomość ich biologii. Leczenie ekstrapoluje się z gruczolakoraka odbytnicy i raka płaskonabłonkowego odbytu.
od dawna uważa się, że operacja jest główną opcją opartą na retrospektywnych seriach i badaniach obserwacyjnych. Jednak niedawno opublikowano, że gdy chemio-radioterapia jest stosowana samodzielnie lub jako leczenie neoadiuwantowe, w wielu przypadkach uzyskuje się pełną odpowiedź kliniczną i patologiczną.
chirurgiczna resekcja guzów T1 (błony śluzowej i podśluzówkowej) i T2 (muscularis propria) była pierwszą opcją z 20% nawrotem nowotworu (1,13). W zaawansowanych guzach lokalnych, guzach węzłowych dodatnich lub słabo zróżnicowanych preferowana jest chemioterapia neoadiuwantowa.
całkowita dawka promieniowania jest podobna do chemioterapii gruczolakoraka odbytnicy, a chemioterapia opiera się na wytycznych dotyczących raka płaskonabłonkowego odbytu (fluorouracyl i mitomycyna C) (12).
Musio i in. (12) opublikował małą serię (8 pacjentów), którzy byli leczeni radioterapią (całkowite promieniowanie od 45 do 76,5 Gy) i chemioterapią (większość przypadków fluorouracylu i mitomycyny C), i zgłaszali tylko jeden nawrót, który ostatecznie wymagał chirurgicznej resekcji. Doszli do wniosku, że Wysokie dawki chemio-radioterapii mogą wystarczyć do odpowiedniej kontroli guza bez resekcji chirurgicznej.
(14) leczono dziesięciu pacjentów chemio-radioterapią i tylko jednego z radioterapią. Opisali częściową odpowiedź u czterech z nich i całkowitą odpowiedź U siedmiu bez dowodów nowotworu. Pacjenci z częściową odpowiedzią kliniczną przeszli resekcję chirurgiczną, z czego dwóch uzyskało całkowitą odpowiedź patologiczną. U dwóch pacjentów doszło do nawrotu nowotworu. Mediana okresu obserwacji wynosiła 42 miesiące. Tym samym autorzy ci sugerują, że chemo-promieniowanie może być stosowany jako technika gojenia i tylko w przypadkach nawrotu miejscowego lub brak reakcji operacja może być najlepszym rozwiązaniem.
(15) przedstawiono dziewięciu pacjentów leczonych chemio-radioterapią, a tylko dwóch z nich zostało wyleczonych tym leczeniem. Siedem z nich zostało poddanych resekcji chirurgicznej, sześć z nich wykazało całkowitą odpowiedź patologiczną.
autorzy, jak wcześniej opublikowano w literaturze, bronić stosowania wysokich dawek radioterapii i chemioterapii raka płaskonabłonkowego odbytnicy. Znaleziono pełne odpowiedzi w 60% przypadków. Tylko operacja będzie wykonywać w nawrocie lub Brak odpowiedzi klinicznej.
obecnie nie ma dowodów ani wytycznych dla tego rodzaju nowotworów, więc konieczne jest indywidualizowanie każdego przypadku i ocena ryzyka chirurgicznego, a także chemioterapii lub radioterapii.
przeprowadzono przegląd literatury i stwierdzono 103 przypadki raka płaskonabłonkowego odbytnicy. Wszystkie zostały opublikowane w języku hiszpańskim lub angielskim. Piętnastu autorów opublikowało serię przypadków (Tabela I), a dziewiętnastu autorów opisało przypadki (tabela II). Istnieje duża zmienność w zakresie leczenia chirurgicznego, przeżycia i wyników onkologicznych.
najważniejszym czynnikiem prognostycznym jest klasyfikacja TNM. Gorzej jest z rakiem płaskonabłonkowym odbytnicy niż z rakiem płaskonabłonkowym jelita grubego i gruczolakorakiem odbytnicy, ze zwiększoną śmiertelnością (1).
podsumowując, rak płaskonabłonkowy odbytnicy jest rzadkim nowotworem o nieznanej Biologii i patogenezie nowotworu. W rzeczywistości konieczne jest zindywidualizowanie optymalnego leczenia dla każdego guza i pacjenta.
3. Raiford TS. Nabłonek dolnej odbytnicy i odbytu. Surg Gynecol Obstet 1933; 57: 21-35.
4. Wiener MF, Polayes SH, Yidi R. rak płaskonabłonkowy z schistosomiozą jelita grubego. Am J Gastroenterol 1962;37: 48-54.
8. Jaworski RC, Biankin SA, Baird PJ. Rak płaskonabłonkowy in situ powstający w zapalnych polipach kloakogennych: raport z dwóch przypadków z analizą PCR dla DNA HPV. Patologia 2001; 33: 312-4.
9. Audeau a, Han HW, Johnston MJ, et al. Czy wirus brodawczaka ludzkiego odgrywa rolę w raku płaskonabłonkowym jelita grubego i górnej odbytnicy? Eur J Surg Oncol 2002;28:657-60.
17. Hohm WH, Jackman RJ. Rak płaskonabłonkowy odbytnicy komplikujący wrzodziejące zapalenie jelita grubego: raport z dwóch przypadków. Mayo Clin Proc 1964;39: 249-51.
20. Clark J, Cleator S, Goldin R, et al. Leczenie pierwotnego raka płaskonabłonkowego odbytnicy za pomocą pierwotnej chemioradioterapii: czy chirurgia nadal powinna być uważana za standard opieki? Eur J Cancer 2008;44:2340-3.
24. Jeong BG, Kim DY, Kim Sy. Równoczesna chemioradioterapia raka płaskonabłonkowego odbytnicy. Hepatogastroenterology 2013; 60: 512-6.
25. Sturgeon JD, Crane CH, Krishnan s, et al. Ostateczna chemioradiacja raka płaskonabłonkowego odbytnicy. Am J Clin Oncol 2014 Sep 12. (Epub przed drukowaniem).
28. Dixon CF, DOCKERTY MB, Powelson MH. Rak płaskonabłonkowy śródpiersia: opis przypadku. Proc Staff Meet Mayo Clin 1954; 29: 420-3.
30. Higton DI. Rak płaskonabłonkowy odbytnicy. Proc R Soc Med 1970; 63: 754.
34. Theodosopoulos TK, Marinis AD, Dafnios NA, et al. Agresywne leczenie raka płaskonabłonkowego odbytnicy z przerzutami do wątroby: opis przypadku i krótki przegląd literatury. Worl J Surg Oncol 2006; 4: 49-52. DOI: 10.1186/1477-7819-4-49.
38. Al Hallak MN, Hage-Nassar G, Mouchli A. Primary submucosal squamous cell carcinoma of the rectum diagnosed by endoscopic ultrasonograph: Case report and literature review. Case Rep Gastroenterol 2010; 4: 243-9. DOI: 10.1159/000319013.
40. Hogan NM, Leonard G, Sheehan m, et al. Wczesny nawrót i progresja rzadkiego raka płaskonabłonkowego odbytnicy po początkowej odpowiedzi na chemioradioterapię pierwotną. Tumori 2013; 99: e88-90.
41. Ferreira ao, Loureiro AL, Marques V, et al. Pierwotny rak płaskonabłonkowy najbardziej dystalnej odbytnicy: dylemat w pochodzeniu i leczeniu. BMJ Case Rep Apr 2 2014. DOI: 10.1136 / bcr-2013-201156.
