guzy atakujące kąt tchawiczo-oskrzelowy lub Karin stanowią wyzwanie ze względu na złożoność rekonstrukcji dróg oddechowych i zarządzania. Resekcja karinalna, złożona i agresywna procedura leczenia tych nowotworów, może być bezpiecznym podejściem dla wysoko wyselekcjonowanych pacjentów, w doświadczonych ośrodkach z akceptowalną zachorowalnością i śmiertelnością oraz dobrym długoterminowym przeżyciem.
Tło
nowotwory atakujące kąt tchawiczo-oskrzelowy lub karynę stanowią wyzwanie ze względu na złożoność rekonstrukcji dróg oddechowych i zarządzania. Pierwszy historyczny raport dotyczący pneumonektomii prawego rękawa tchawicy pochodzi od Abbotta, który w 1950 roku zgłosił chirurgiczną resekcję Kariny, ściany tchawicy i przeciwnej ściany oskrzeli u pacjentów poddanych prawej pneumonektomii. W 1959 Gibbon opisał pacjenta, który przeżył 6 miesięcy po wycięciu dystalnej tchawicy podczas prawej pneumonektomii i zespoleniu lewego oskrzeli z pozostałą tchawicą. W Europie po raz pierwszy pneumonektomię rękawową opisał Mathey w 1966 roku, który przedstawił dwa przypadki pneumonektomii prawego rękawa spośród 20 resekcji tchawicy i tchawiczo-oskrzelowych wykonanych w okresie 15 lat. W 1972 Jensik opublikował pierwszą dużą serię 17 przypadków pneumonektomii rękawów tchawiczych w zaawansowanym raku oskrzeli, z dwoma zgonami śródoperacyjnymi i trzema długotrwałymi osobami, które przeżyły.
Inne serie poświęcone resekcji karinalnej zostały opublikowane przez różnych autorów w latach 80.), jednak wczesne i długoterminowe wyniki pozostały niezadowalające. Dopiero w ostatnich latach niektórzy autorzy odnotowali duże serie o niskiej śmiertelności operacyjnej i akceptowalnym współczynniku przeżycia. Standaryzacja technik zespolenia i dostępność różnych metod wentylacji zostały uznane za determinanty poprawy wyników okołooperacyjnych, z wyraźnym zmniejszeniem śmiertelności (30% przed 1990 r.) i wskaźników zachorowalności. Ponadto zwiększone długoterminowe przeżycie w czasie było prawdopodobnie spowodowane lepszym wyborem kandydatów do operacji.
wybór pacjenta
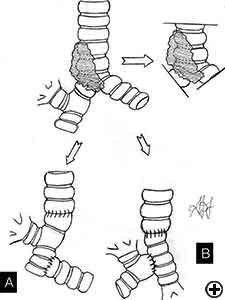
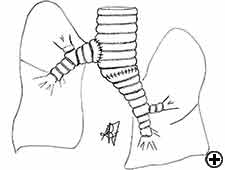
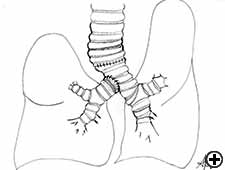
resekcja Karinalna jest złożoną i agresywną procedurą w leczeniu nowotworów oskrzeli z udziałem Kariny, kąta tchawiczo-oskrzelowego lub dystalnej części tchawicy (ryc. 1). Drogi oddechowe są rekonstruowane przez zespolenie przeciwległego oskrzeli głównej (pneumonektomia tulejowa tchawicy) lub obu oskrzeli (wyizolowana resekcja karinalna) z dolną tchawicą (ryc. 2). Najczęstszym wskazaniem do pneumonektomii tulejowej jest guz z udziałem pochodzenia prawego głównego oskrzeli lub rozciągający się do dolnej tchawicy. Pneumonektomia w lewym rękawie jest rzadko wskazana, ponieważ oskrzela główne lewe są znacznie dłuższe niż prawe, a w przypadku nacieku karinalnego guz zwykle atakuje również struktury w przestrzeni subaortalnej, co często pociąga za sobą nieoperacyjność. Wyizolowana resekcja i rekonstrukcja karinalna może mieć zastosowanie w przypadku centralnie położonych, małych i małych guzów carina nie rozciągających się do tej pory do głównych oskrzeli. Resekcja Karin stanowi wyzwanie dla chirurgów klatki piersiowej i anestezjologów związane z wymagającym śródoperacyjnym leczeniem dróg oddechowych, techniką rekonstrukcji anatomicznej oraz ryzykiem znaczącej zachorowalności pooperacyjnej, śmiertelności i słabego długoterminowego wyniku .
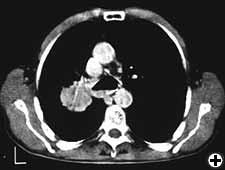
Figure 1A

Figure 2A

Figure 1B
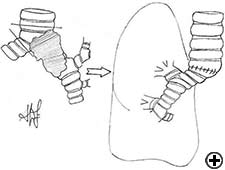
Figure 2B

rysunek 1C

rysunek 2C
ocena przedoperacyjna
wszyscy pacjenci planowani do resekcji Karin powinni otrzymać pełną ocenę medyczną, szczególnie skoncentrowaną na czynnościach sercowo-płucnych, współistniejącej chorobie i równoczesnym przyjmowaniu leków. Szczególną uwagę należy zwrócić na obecność długotrwałego leczenia steroidami, cukrzycy lub wcześniejszego napromieniania śródpiersia. Czynność płuc jest oceniana za pomocą testów podstawowych i wysiłkowych oraz analizy gazów krwi tętniczej. U pacjentów z FEV1 poniżej 2 L należy wykonać badanie wentylacyjno-perfuzyjne. Przewidywana wartość FEV1 pooperacyjna większa niż 1 L jest stosowana jako odcięcia w celu określenia funkcjonalności.
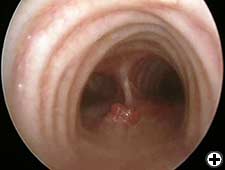
czynność serca oceniana jest na podstawie badania fizykalnego, elektrokardiografii i echokardiografii przezustkowej u wszystkich pacjentów. Badania radiologiczne obejmują standardowe zdjęcie rentgenowskie klatki piersiowej, tomografię komputerową całego ciała, scyntygrafię kości i tomografię PET, jeśli jest to wskazane. Wszyscy pacjenci powinni być poddani sztywnej bronchoskopii (ryc. 3), a czasami wirtualnej bronchoskopii (ryc. 4) w celu dokładnej oceny stopnia inwazji i wymaganej resekcji. Mediastinoskopia (w przypadku nowotworów złośliwych), wykonywana w czasie planowanej resekcji, może być przydatna do wykrycia potencjalnie zaangażowanych węzłów chłonnych, do oceny rozprzestrzeniania się śródpiersia i pozaczaszkowego nowotworu oraz do sekcji płaszczyzny przedtrzonowej, zwiększając mobilność górnej tchawicy i zmniejszając ryzyko nawracającego uszkodzenia nerwu krtaniowego.



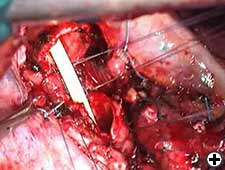
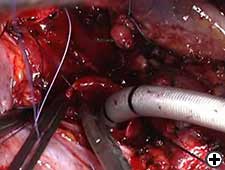
etapy operacyjne
znieczulenie
w znieczuleniu ogólnym pacjent jest wentylowany przez lewostronną rurkę o podwójnym świetle, która jest wciągana z powrotem do tchawicy podczas resekcji karinalnej. Etap zespolenia można wykonać podczas wentylacji oddzielną sterylną rurką intubacyjną przez pole operacyjne, przez cewnik wentylacji strumieniem wysokiej częstotliwości (Hfjv) (Fig. 5) lub w trybie kombinowanym. Zastosowanie HFJV pozwala na optymalną wentylację i natlenienie, umożliwiając łatwiejsze umieszczenie pojedynczych szwów z większą dokładnością. Ponadto Wiązanie szwów jest ułatwione dzięki zastosowaniu cewnika o małym otworze, eliminując potrzebę przerywanego wycofywania i ponownego zakładania rurki intubacyjnej. Po zakończeniu planowanej rekonstrukcji rurka intubacyjna jest najpierw umieszczona nad zespoleniem w celu sprawdzenia wycieku powietrza, a następnie wysunięta poza linię szwu i wentylacja może być dostarczona w standardowy sposób. Z naszego doświadczenia wynika, że obejście krążeniowo-oddechowe zwykle nie jest konieczne jako wsparcie podczas tego rodzaju operacji. Jednak w przypadku pneumonektomii lewego rękawa tchawiczego, zastosowanie CPB powinno być wskazane z pewnych powodów: ważna trakcja na strukturach naczyniowych jest często konieczna do wykonania zespoleń, a wentylacja prawego płuca może być trudna. Ponadto wydaje się, że stosowanie CPB nie zwiększa ryzyka rozprzestrzeniania się raka.
zabiegi chirurgiczne
zabiegi chirurgiczne mogą się różnić w zależności od rodzaju planowanej resekcji . Istnieje wiele możliwości rekonstrukcyjnych resekcji karinalnej. Wybór spośród nich zależy od konkretnej anatomii i choroby pacjenta. Chirurgiczne podejście do większości carinal resekcji jest prawej tylno-bocznej torakotomii. Mediana sternotomii i nacięcie muszli w przypadku wyizolowanej resekcji karinalnej oraz w przypadku pneumonektomii lewej karinalnej mogą być użyteczne. Mediana sternotomii zapewnia doskonałą ekspozycję Kariny, ułatwiając zespolenie i powodując mniejszy ból i ograniczenie wentylacji niż torakotomia tylno-boczna. Ponadto podejścia te umożliwiają wykonanie dwustronnego uwalniania hilara, a także lepszą kontrolę odpowiednich naczyń krwionośnych.
wady podejścia do sternotomii obejmują trudności w uwolnieniu zrostów ciemieniowo-opłucnowych, a także ryzyko niestabilności hemodynamicznej podczas mobilizacji serca. Z tych powodów, w przypadku pneumonektomii lewej karynalowej, niektórzy autorzy zaproponowali dwuetapową procedurę ze standardową lewą pneumonektomią poprzez torakotomię tylno-boczną, pozostawiając naciekany kikut oskrzelowy jako pierwszy krok, a następnie resekcję karynalową 3 do 5 tygodni później metodą prawostronną.
Pneumonektomia prawego rękawa Tchawiczego
dostęp do Kariny odbywa się poprzez prawą torakotomię tylno-boczną, poprzez czwartą lub piątą przestrzeń międzyżebrową. Żyła azygos jest podzielona, a opłucna śródpiersia jest otwarta, aby odsłonić i otoczyć tchawicę, Karinę, prawą i lewą główną oskrzelę. Boczne rozwarstwienie tchawicy powinno być ograniczone w celu zachowania ukrwienia i uniknięcia uszkodzenia nerwu krtaniowego. Przed rozpoczęciem procedury resekcji i rekonstrukcji, niezależnie od poziomu i rodzaju zespolenia, można wykonać różne manewry uwalniania w celu zmniejszenia napięcia: podział więzadła płucnego dolnego, mediastinoskopia wsteczna, uwolnienie hilara z otworem osierdziowym W Kształcie Litery U (wideo 1) i mobilizacja lewego głównego oskrzeli poprzez delikatne tępe rozwarstwienie łuku aorty i otaczającej tkanki. Rzadko wymagane jest uwolnienie krtani (z wyjątkiem przypadku poszerzenia tchawicy) i należy go unikać ze względu na ryzyko potencjalnego aspiracji.
Po wykonaniu prawej pneumonektomii tchawica jest przecięta co najmniej 1 cm powyżej guza, oskrzela główne lewe są nacinane zwykle jeden pierścień poniżej Kariny w zdrowej tkance i Karina jest usuwana (Wideo 2). Zamrożona sekcja jest konieczna, aby wykluczyć naciek miejsca podziału tchawico-oskrzelowego. Dwa szwy trakcyjne (2-0 Vicryl; Ethicon, Inc, Somerville, NJ) są przymocowane w środkowej pozycji bocznej na tchawicy proksymalnie i na lewej głównej oskrzeli dystalnie (wideo 3). Te szwy trakcyjne będą związane ze sobą po zakończeniu zespolenia w celu zmniejszenia napięcia. Zespolenie dróg oddechowych od końca do końca rozpoczyna się od wciągnięcia rurki do tchawicy, a cewnik wysokiej częstotliwości jet-ventilation (HFJV) jest przepuszczany przez rurkę intubacyjną i umieszczany w lewym oskrzelu głównym (Wideo 4). Przed rozpoczęciem zespolenia stosuje się łagodne zgięcie szyi, które umożliwia wciągnięcie górnej tchawicy do śródpiersia. Po zespoleniu tchawicy i oskrzeli cewnik jet jest wycofywany, a pacjent może być wentylowany przez rurkę intubacyjną pozostawioną nad zespoleniem. Po tym manewrze trzy przerwane szwy poliglaktynowe 3-0 (Vicryl; Ethicon, Inc, Somerville, NJ) są umieszczane w najgłębszej części, na poziomie lewego kąta błoniasto–chrzęstnego i wiązane węzłami poza światłem (wideo 5). Kilka przerwanych szwów poliglaktyny 3-0 umieszcza się następnie w pozostałej części zespolenia, w odległości około 2-3 mm od siebie, i zawiązuje się po umieszczeniu wszystkich, aby skorygować rozbieżności rozmiarów (wideo 6). Szwy nałożone na błoniastą część są wiązane na końcu, aby uniknąć trakcji i potencjalnych łez (wideo 7).
gdy linie szwu są zakończone i zbadane pod kątem wycieku powietrza, zespolenie może być pokryte obwodowym płatkiem tkanki żywotnej (np. osierdzie, opłucna osierdziowa, tkanka grasicy, mięsień międzykostny lub płat opłucnej ciemieniowej) w celu przytwierdzenia.
pod koniec procedury zespolenie jest sprawdzane za pomocą bronchoskopii, a wydzielina jest usuwana z dróg oddechowych. Pacjent może być ekstubowany w sali operacyjnej.
wyizolowana resekcja Karinalna
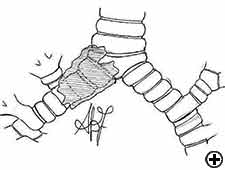
w wyizolowanej resekcji i rekonstrukcji karinalnej, mającej zastosowanie w przypadku centralnie położonych, małych i małych guzów (wideo 8), prawe i lewe oskrzela główne można zszywać przyśrodkowo, tworząc nową Karinę, która jest następnie zespolona z dystalną tchawicą (rysunek 2c i wideo 9). Mniej popularna technika zapewnia resekcję Kariny, po której następuje zespolenie od końca do końca między lewą główną oskrzelą a tchawicą, a następnie zespolenie prawej głównej oskrzeli z boczną, chrzęstną ścianą tchawicy, zwracając uwagę na pobyt co najmniej 2 cm powyżej pierwszego zespolenia (ryc. 6). W przypadku bardziej zaawansowanego zaangażowania tchawicy można zastosować dwie alternatywne techniki, aby uniknąć nadmiernego napięcia: zespolenie od końca do końca między prawą oskrzelą główną a tchawicą, a następnie zespolenie lewej oskrzeli głównej z boczną, chrzęstną ścianą oskrzeli pośredniej lub zespolenie od końca do końca między lewą oskrzelą główną a tchawicą, a następnie zespolenie prawej oskrzeli głównej z boczną, chrzęstną ścianą lewej oskrzeli głównej (ryc. 7). We wszystkich przypadkach konieczne jest szerokie uwolnienie hilara w celu zmniejszenia napięcia zespoleń.
Pneumonektomia lewego rękawa tchawicy
pneumonektomia lewego rękawa tchawicy jest rzadką operacją w opisywanej serii chirurgicznej i wiele kontrowersji. Można zaplanować jedno-lub dwuetapową operację; jednoetapowe podejście jest wykonywane przez nacięcie muszli lub środkową sternotomię z przednią lewą torakotomią lub bez niej . Zabieg prowadzi do ekspozycji dolnej tchawicy i Kariny przez drogę transperikardialną. Po lewej pneumonektomii i wycięciu karinalnym zespolenie między dolną tchawicą a prawym głównym oskrzelem jest zakończone w taki sam sposób, jak standardowa pneumonektomia prawego rękawa (wideo 10). Dwuetapowa procedura może być wykonana na różne sposoby: standardowa lewa pneumonektomia przez lewą torakotomię, po której następuje resekcja karinalna i zespolenie między tchawicą a prawym głównym oskrzelem ze standardowym podejściem prawostronnym; resekcja i rekonstrukcja karinalna poprzez prawą torakotomię, po której następuje minimalnie inwazyjna, wspomagana wideo lewa pneumonektomia .
lobektomia tulei tchawicy
lobektomia tulei tchawicy jest trudną operacją Zwykle wymaganą do leczenia nowotworów obejmujących tchawicę lub karynę i proksymalne prawe główne oskrzela rozciągające się do pochodzenia prawego górnego oskrzeli (ryc. 8). W przypadku przeciwwskazań do pneumonektomii rękawowej lub w przypadku nowotworu o niskim stopniu złośliwości można usunąć carina, prawe oskrzela główne i prawy górny płat. Rekonstrukcja składa się z zespolenia od końca do końca lewego głównego oskrzeli do tchawicy i utworzenia wtórnego zespolenia od końca do boku oskrzeli intermedius albo do tchawicy (ryc. 9) lub częściej do lewego głównego oskrzeli (ryc. 10), ponieważ podniesienie oskrzeli intermedius do boku tchawicy często powoduje nadmierne napięcie, z wysokim ryzykiem przetoki lub zwężenia.
rekonstrukcja dróg oddechowych rozpoczyna się zespoleniem między lewym oskrzelem głównym a tchawicą w sposób podobny do pneumonektomii rękawowej (wideo 11). Dwa pedicled klapy tylnej osierdzia (pokrywające lewy przedsionek i tylny SVC) są mobilizowane i jeden służy do pokrycia zespolenia pierwotnego (wideo 12).
w przypadku zespolenia oskrzeli pośredniej na tchawicy tworzy się okno w tchawicy (wideo 13) lub w lewej głównej oskrzeli; ten otwór powinien być całkowicie wewnątrz części chrzęstnej, a także hojny (aby uniknąć malacji i zwężenia), usuwając co najmniej 2 pierścienie chrzęstne. W przypadku rekonstrukcji tchawicy okno musi być wykonane co najmniej 2 cm powyżej zespolenia pierwotnego, aby uniknąć martwicy wewnętrznej części tchawicy. Zespolenie od końca do boku wykonuje się pojedynczymi szwami, zaczynając od części chrzęstnej (wideo 14); następnie druga klapa osierdziowa jest przekazywana do otaczania zespolenia (wideo 15). Bronchoskopowa ocena zespoleń jest obowiązkowa, aby postępować zgodnie z prawidłowym gojeniem (wideo 16).
skojarzona resekcja i rekonstrukcja żyły głównej górnej
guzy z udziałem Kariny lub prawego kąta tchawiczo-oskrzelowego mogą dotyczyć żyły głównej górnej (SVC), bezpośrednio lub przez węzłową infiltrację zewnątrztorebkową. W takich przypadkach połączony zabieg chirurgiczny jest obowiązkowy i stanowi trudną operację, ponieważ oprócz złożoności technicznej każda procedura wymaga sprzecznego śródoperacyjnego zarządzania płynami. W ostatnim dziesięcioleciu niektórzy autorzy wykazali wykonalność częściowej lub całkowitej resekcji SVC w połączeniu z pneumonektomią rękawową z akceptowalnymi wynikami wczesnymi i długoterminowymi w przypadku guzów T4, natomiast zaangażowanie węzłów śródpiersia negatywnie wpłynęło na rokowanie. Nie uważamy bezpośredniej inwazji SVC przez guza pierwotnego za przeciwwskazanie do pneumonektomii rękawowej, ale wykluczamy z operacji pacjentów z zajęciem SVC przez węzły chłonne z przerzutami.
pierwotny guz płuca Zwykle naciekaĺ 'bocznÄ … Ĺ” cianÄ ™ SVC, wymagajÄ … c w wiÄ ™ kszoĹ „ci po prostu bezpoĹ” redniego szwu SVC lub rekonstrukcji plastra (wideo 17) . Wskazanie do całkowitego zastąpienia SVC jest ograniczone do przypadku infiltracji przekraczającej 50% obwodu naczynia. SVC można zwykle zastąpić za pomocą protezy politetrafluoroetylenowej (PTFE) (wideo 18) , heterologicznej (bydlęcej) protezy osierdziowej lub rurki zbudowanej z autologicznego osierdzia (Fig .11). Przed zaciśnięciem podaje się dożylnie heparynę sodową 5000 UI, Solumedrol 4 mg i Mannitol 250 ml, aby zapobiec uszkodzeniu mózgu.



Karta preferencji
- elastyczny i sztywny bronchoskop do oceny przed, wewnątrz i pooperacyjnej
- wentylacja strumieniem wysokiej częstotliwości (HFJV)
- rurka intubacyjna i urządzenia do wentylacji międzypolecznej
wskazówki i pułapki
- wykonaj przedoperacyjną sztywną bronchoskopię, aby dokładnie ocenić rozszerzenie zajęcia intubacyjnego.
- wykonaj dokładną przedoperacyjną ocenę kliniczną i radiologiczną.
- w chorobach złośliwych, mediastinoskopia jest obowiązkowa w celu oceny zajęcia węzłów chłonnych, kąta tchawiczo-oskrzelowego i stopnia pozausznego guza. Umożliwia również rozwarstwienie płaszczyzny przedtrzonowej w celu zwiększenia mobilizacji górnych dróg oddechowych.
- rozwijaj płaszczyznę przedtrzonową bez przerywania bocznego dopływu krwi (unikaj dewaskularyzacji!).
- unikaj nadmiernego stosowania elektrokoagulacji podczas rozwarstwienia dooskrzelowego.
- unikaj napięcia zespolenia poprzez mobilizację i zwolnienie hilara (zwolnienie osierdziowe) oraz zgięcie szyi pod koniec operacji.
- wykonać śródoperacyjny zamrożony odcinek marginesów tchawiczo-oskrzelowych.
- w przypadku lobektomii rękawa tchawiczego otwór utworzony z boku tchawicy lub oskrzeli powinien znajdować się całkowicie w ścianie chrzęstnej.
- otwór powinien znajdować się co najmniej 1 cm od zespolenia od końca do końca, aby uniknąć dewaskularyzacji i martwicy.
- obwodowe owinięcie zespolenia należy wykonać z żywą tkanką.
wyniki
zgłaszana śmiertelność chirurgiczna waha się od 4% do 16%, przy współczynniku zachorowalności od 11,3% do 51%. Do najczęstszych powikłań chirurgicznych i pooperacyjnych należą: wyciek zespoleń (od 1,8% do 25,1%), zespół ostrej niewydolności oddechowej (Ards), kontralateralny obrzęk płuc, zapalenie płuc, empyema, przepuklina serca, arytmia nadkomorowa, nawracające porażenie nerwów i chylothorax.
krótko – i długoterminowe wyniki w literaturze przedstawiono w tabeli 1.
| Autor | rok | liczba pacjentów | śmiertelność (%) | zachorowalność (%) | powikłania zespolenia (%) | 5-letnie przeżycie (%) |
|---|---|---|---|---|---|---|
| Mitchell | 2001 | 60 | 15 | 45 | 16.6 | 42 |
| mezzetti | 2002 | 27 | 7.4 | 15 | 7.4 | 20 |
| Porhanov | 2002 | 231 | 16 | 35.4 | 25.1 | 24.7 |
| Regnard | 2005 | 65 | 7.7 | 51 | 10.7 | 26.5 |
| Macchiarini | 2006 | 50 | 4 | 36 | 16 | 51 |
| Roviaro | 2006 | 53 | 7.5 | 11.3 | 1.8 | 33.4 |
| De Perrot | 2006 | 119 | 7.6 | 47 | 10 | 44 |
| Rea | 2008 | 49 | 6, 1 | 28, 6 | 4, 1 | 27, 5 |
najważniejszymi czynnikami wpływającymi na długoterminowy wynik są kompletność resekcji i brak zaangażowania węzłowego.
w doświadczonych ośrodkach resekcja Cariny może być bezpiecznym podejściem u wysoko wyselekcjonowanych pacjentów, z akceptowalną zachorowalnością i śmiertelnością oraz dobrym długoterminowym przeżyciem.
- : Doświadczenia z chirurgiczną resekcją Kariny ludzkiej, ściany tchawicy i przeciwległej ściany oskrzeli w przypadkach prawej całkowitej pneumonektomii. J Thorac Surg 19: 906, 1950.
- Gibbon JH, in discussion to Chamberlain m, et al: Bronchogenic carcinoma. Agresywne podejście chirurgiczne. J Thorac Cardiovasc Surg 38: 727, 1959.
- Mathey J, Binet JP, Galey JJ, Evrard C, Lemoine G, Denis B. resekcje tchawicy i tchawiczo-oskrzelowe; technika i wyniki w 20 przypadkach. J Thorac Cardiovasc Surg 1966; 51: 1-13.
- Jensik RJ, Faber LP, Milloy FJ, Goldin MD. Pneumonektomia rękawa tchawiczego w zaawansowanym raku płuca. Surg Gynecol Obstet 1972;134: 231-6.
- Jensik RJ, Faber LP, Kittle CF, Miley RW, Thatcher WC, El-Baz N. przeżycie u chorych poddanych pneumonektomii rękawów tchawiczych z powodu raka oskrzeli. J Thorac Cardiovasc Surg 1982; 84: 489-96.
- Deslauriers J, Beaulieu M, McClish a: pneumonektomia tchawiczo-tulejowa. In Shields TW (ed): General Thoracic Surgery. 3.Ed. & Febiger, 1989, s. 382.
- Faber LP. Wyniki leczenia operacyjnego raka płuca III stopnia z bliskością karinalną. Rola lobektomii rękawowej a pneumonektomia i rola pneumonektomii rękawowej. Surg Clin North Am 1987 Oct; 67: 1001-14.
- Fujimura S, Kondo T, Imai T, Yamauchi a, Handa m, Okabe T, Nakada T. Prognostic evaluation of tracheobronchial reconstruction for bronchogenic carcinoma. J Thorac Cardiovasc Surg 1985; 90: 161-6.
- Muscolino G, Valente M, Ravasi G. przednia torakotomia do prawej pneumonektomii i rekonstrukcji karinalnej w raku płuca. Eur J Cardiothorac Surg 1992;6: 11-4.
- Dartevelle PG, Macchiarini P, Chapelier AR. 1986: tracheal sleeve pneumonectomy for bronchogenic carcinoma: report of 55 cases. Aktualizacja w 1995 r. Ann Thorac Surg 1995; 60: 1854-5.
- Mitchell JD, Mathisen DJ, Wright CD, Wain JC, Donahue DM, Allan JS, Moncure AC, Grillo HC. Resekcja raka oskrzeli z udziałem carina: długoterminowe wyniki i wpływ stanu węzłowego na wynik. J Thorac Cardiovasc Surg 2001;121: 465-71.
- Roviaro GC, Varoli F, Rebuffat C, Scalambra SM, Vergani C, Sibilla E, Palmarini L, Pezzuoli G. Pneumonektomia rękawa tchawiczego w przypadku raka oskrzeli. J Thorac Cardiovasc Surg 1994;107:13-8.
- Mezzetti m, Panigalli T, Giuliani L, Raveglia F, Lo Giudice F, Meda S. osobiste doświadczenie w lobektomii rękawa raka płuc i pneumonektomii rękawa. Ann Thorac Surg 2002; 73: 1736-9.
- Lanuti m, Mathisen DJ. Resekcja karinalna. Thorac Surg Clin 2004;14: 199-209. Przegląd.
- Mitchell JD, Mathisen DJ, Wright CD, Wain JC, Donahue DM, Moncure AC, Grillo HC. Doświadczenie kliniczne z resekcją Karin. J Thorac Cardiovasc Surg 1999;117: 39-52.
- Porhanov VA, Poliakov IS, Selvaschuk AP, Grechishkin AI, Sitnik SD, Nikolaev IF, Efimtsev JP, Marczenko LG. Wskazania i wyniki resekcji carinal rękawa. Eur J Cardiothorac Surg 2002;22: 685-94.
- Regnard JF, Perrotin C, Giovannetti R, Schussler O, Petino a, Spaggiari L, Alifano M, Magdeleinat P. Resection for tumors with carinal involvement: technical aspects, results, and prognostic factors. Ann Thorac Surg 2005; 80: 1841-6.
- Macchiarini P, Altmayer M, Go T, Walles T, Schulze K, Wildfang I, Haverich a, Hardin M. i Hannover Interdisciplinary Intrathoracic Tumor Task Force Group. Innowacje techniczne resekcji karinalnej w niepomałnokomórkowym raku płuca. Ann Thorac Surg 2006; 82: 1989-97.
- Roviaro G, Vergani C, Maciocco M, Varoli F, Francese m, Despini L. pneumonektomia rękawów Tchawiczych: wynik długotrwały. Lung Cancer 2006; 52: 105-10.
- de Perrot M, Fadel E, Mercier O, Mussot S, Chapelier A, Dartevelle P. długoterminowe wyniki po resekcji carinal w kierunku raka: czy korzyść uzasadnia ryzyko? J Thorac Cardiovasc Surg 2006;131: 81-9.
- Gilbert a, Deslauriers J, McClish a, Piraux M. pneumonektomia rękawa Tchawiczego w przypadku raków proksymalnego lewego głównego oskrzeli. Can J Surg 1984;27: 583-5.
- Deslauriers J, Jacques J: Sleeve pneumonectomy. Chest Surg Clin North Am 5:297, 1995.
- Watanabe Y. pneumonektomia rękawów Tchawiczych. In Shields TW (ed): General Thoracic Surgery. VI edycja. 2005 Lippincott Williams &
- Tse DG, Vadehra N, Iancu L. pneumonektomia lewego rękawa tchawicy: podejście kombinowane. J Thorac Cardiovasc Surg 2005;129: 454-5.
- Spaggiari L, Magdeleinat P, Kondo H, Thomas P, Leon ME, Rollet G, Regnard JF, Tsuchiya R, Pastorino U. wyniki resekcji żyły głównej górnej dla raka płuc. Analiza czynników prognostycznych. Lung Cancer 2004; 44: 339-46.
- Spaggiari L, Pastorino U. Combined tracheal sleeve and superior vena cava resections for nonsmall cell lung cancer. Ann Thorac Surg 2000; 70: 1172-5.
- Shargall Y, de Perrot M, Keshavjee S, Darling G, Ginsberg R, Johnston m, Pierre a, Waddell TK. 15 lat doświadczenia w pojedynczym centrum Z chirurgiczną resekcją żyły głównej górnej w przypadku niepalącego raka płuc. Lung Cancer 2004; 45: 357-63.
- Rea F, Marulli G, Sartori F. Superior vena cava zamiennik raka płuc przy użyciu heterologicznej (bydlęcej) protezy: wstępne wyniki. J Thorac Cardiovasc Surg 2007; 133: 592.
- Thomas P, Magnan PE, Moulin G, Giudicelli R, Fuentes P. Extended operation for lung cancer invading the superior vena cava. Eur J Cardiothorac Surg 1994; 8: 177-82.
- Spaggiari L, Galetta D, Veronesi G, Leo F, Gasparri R, Petrella F, Borri a, Pelosi G, Venturino M. Superior vena cava zamiennik raka płuc przy użyciu heterologicznej (bydlęcej) protezy: wstępne wyniki. J Thorac Cardiovasc Surg 2006;131: 490-1.
- Rea F, Marulli G, Schiavon m, Zuin a, Hamad AM, Feltracco P, Sartori F. pneumonektomia rękawów Tchawiczych w przypadku niedrobnokomórkowego raka płuc (NSCLC): krótko – i długoterminowe wyniki w jednej instytucji. Rak Płuc 2008; 61: 202-8.
