przegląd
Metamorfoza wapniowa – przegląd literatury i zarządzania klinicznego
PJ van der VyverI; M VorsterII; CH JonkerIII; N PotgieterIV
IBChD, PG Dip Dent (Endo), PG Dip Dent (Aesthet Dent), MSc, PhD (Pret), zakład Odontologii, Szkoła stomatologii, University of Pretoria, Pretoria, RPA. Numer ORCID: 0000-0003-1951-6042
IIBChD, PG Dip Dent (Endo), MSc (Pret), Department of Odontology, School of Dentistry, University of Pretoria, Pretoria, RPA. Liczba ORCID: 0000-0003-4470-1530
IIIBChD (Pret), Dip Odont (Endo), MSc (Pret), Department of Operative Dentistry, Sefako Magatho Health Sciences University, Ga-Rankuwa, RPA. Numer ORCID: 0000-0002-9110-5208
IVBChD, PG Dip Dent (Endo), MSc (Pret), Department of Odontology, School of Dentistry, University of Pretoria, Pretoria, RPA . Numer ORCID: 0000-0003-4061-3322
korespondencja
wprowadzenie
metamorfoza wapniowa (CM) lub obliteracja kanału miazgi (rys. 1A-C) jest częstym zjawiskiem po wstrząśnieniu mózgu i urazach podwichnięcia.1,2 chociaż dokładny mechanizm, za pomocą którego kanał obliterates jest nieznany, uważa się, że jest związany z uszkodzeniem nerwowo-naczyniowym i osadzaniem się twardych tkanek w kanale.3,4
to zwapnienie przestrzeni kanału miazgi powoduje utratę przezroczystości, pozostawiając koronę z żółtym przebarwieniem ( rys. 2 i 3).5 CM może zostać wykryty klinicznie już trzy miesiące po urazie, ale pozostaje niewykryty w większości przypadków nawet przez rok po urazie.6-8


bezobjawowe zęby z CM początkowo nie wymagają leczenia innego niż coroczny przegląd.1,9 jednak stan miazgi w częściowo zatartych kanałach może ostatecznie doprowadzić do patologii wierzchołkowej wymagającej leczenia.10-14
protokoły leczenia i dokładne czasy interwencji w leczeniu CM pozostają kontrowersyjne i stanowią wyzwanie nawet dla wykwalifikowanego klinicysty.15-17
etiologia i częstość występowania
CM jest częstym wynikiem urazu często związanego z przednimi zębami młodych dorosłych i charakteryzuje się częściowym lub całkowitym zatarciem kanału korzeniowego.6,8,15
w badaniu przeprowadzonym przez Holcomba i Gregory ’ ego przebadano 15 881 uczestników na obecność CM. Wstępne zdjęcia radiologiczne podokręgu wykonano Uczestnikowi i powtórzono cztery lata później.
badanie wykazało częstość występowania częściowego lub całkowitego zatarcia kanału 3,86% przy wstępnym badaniu. Tylko trzy (7.3%) z 41 zębów po czteroletniej obserwacji stwierdzono rozrzedzenie okrzepka. Ponad 79% uczestników mogło przypomnieć sobie urazowy uraz zęba między 10 a 16 rokiem życia. Autorzy tego badania doszli do wniosku, że istnieje znacząca korelacja między wcześniejszym urazowym urazem zębów a częstością CM. Stwierdzili również, że związane z tym rozrzedzenie okołowierzchołkowe jest rzadkie i że interwencja endodontyczna powinna być rozważana tylko w rzadkich przypadkach.
w badaniu uzupełniającym przeprowadzonym przez Andreasena 6,w którym przebadano 189 zębów z zwichnięciem zębów w wywiadzie, autorzy opisali CM jako przyspieszone osadzanie zębiny i nie opowiadali się za wczesną interwencją endodontyczną. U 22% zwichniętych zębów w średnim okresie obserwacji wynoszącym 3,4 roku obserwowano obliterację kanału miazgi. Tylko 7% zębów stało się martwicze w czasie obserwacji. Stwierdzono zależność między częstością obliteracji miazgi a etapem rozwoju korzeni. Częstość występowania CM była większa u zębów z niekompletnym rozwojem korzenia.
kolejne badanie Andreason et al.,18 wykazało 5% częstość występowania CM u 637 stałych siekaczy po urazach zwichnięcia. Tylko 1% tych zębów rozwinęło martwicę miażdżycy w okresie pięciu lat.
Stalhane i Hedegard19 przeprowadzili długoterminowe badanie na 76 zębach, które wykazało CM po urazach. Badania następcze wykonywano 3-21 lat po urazach. Spośród 76 zębów, 12 zębów (16%) rozwinęło rozrzedzenie Okapi-calowe w tym okresie badania.
zarejestrowano również etap rozwoju korzeni, czas urazu, a także rodzaj urazu. Autorzy komentowali fakt, że przy podejmowaniu decyzji o możliwościach leczenia klinicznego należy rozważyć powodzenie nowoczesnego leczenia endodontycznego z częstością rozwoju patologii okołowierzchołkowej.
badanie przeprowadzone przez Jacobsena i Kerekesa,20 następnie na radiograficznych zmianach tkanek twardych 122 zębów, 10-23 lata po urazie. Spośród 36% przypadków z częściowym i 64% przypadków z całkowitym zatarciem kanału, żaden z częściowo zatartych kanałów nie stał się nekrotyczny z rozrzedzeniami okołopęcherzowymi, a tylko 13% całkowitych zatarć ostatecznie rozwinęło martwicę pulpal. Wyniki tego badania wzmacniają podstawy prowadzenia leczenia endodontycznego tylko wtedy, gdy rozwijają się rozrzedzenia okrzepka.
w badaniu przeprowadzonym przez Robertsona i wsp., 21 82 stałe siekacze z historią urazu były badane przez okres 7-22 lat. Stwierdzono częste występowanie żółtych przebarwień, a oceniając ubytek tkanki kostnej okostnej, autorzy stwierdzili, że w tym czasie u 8,5% przypadków wystąpiła martwica miażdżycowa.
współczynnik przeżycia po 20 latach wynosił 84% i stwierdzono, że próchnica, nowy uraz, leczenie ortodontyczne, a także pokrycie korony nie zwiększały częstości martwicy miażdżycy.
Rock i Grundy7 zaproponowali inne podejście do poprzednich badań i przeprowadzili retrospektywne badanie, w którym oceniono 517 uszkodzonych zębów pod kątem rozwoju CM. Stwierdzono, że 16% zębów wykształciło CM. Chociaż nie jest to statystycznie istotne, CM obserwowano w młodszych grupach wiekowych (<9 lat), natomiast resorpcję korzeni obserwowano w starszej grupie wiekowej (>9 lat).
wyniki kliniczne, radiologiczne i histologiczne
większość zębów z obliteracją kanałową jest asympatyczna1,9,21, w tym brak wrażliwości na wstrząs mózgu.10 CM jest zatem często przypadkowym stwierdzeniem podczas badań klinicznych lub radiologicznych.1,9
CM charakteryzuje się zwykle ciemnożółtym przebarwieniem zęba.9,10 to wyraźne przebarwienie korony odnotowano u 79% ze 122 zębów z wymazaniem miazgi9,20 i może być przypisane osadzaniu się ciemnej trzeciorzędowej zębiny.8,10,13,14
Oginni i in.1 zgłosiło, że z 276 zębów z częściowym zacięciem kanału, 186 (67%) miało żółte zabarwienie, a dalsze 34 (12%) zęby były koloru szarego.
Co ciekawe, częstość występowania miazgi lub patologii okołowierzchołkowej była większa w zębach z szarym przebarwieniem w porównaniu do tych z żółtym przebarwieniem.1 ważne jest, aby pamiętać, że zęby z radiograficznymi oznakami obliteracji miażdżycy mogą również występować bez jakiejkolwiek zmiany koloru, 9 i chociaż zmiana koloru może wskazywać na CM, nie jest to koniecznie wskazanie na patozę miażdżycy lub periapi-cal.1,9,20,21
w przypadku częściowego zatarcia kanału powszechnie przyjmuje się, że testy witalności są zawodne.1,9,21,22 te zęby wykazują opóźnioną lub całkowicie nieobecną odpowiedź na testy witalności.10,11,23 odpowiedź na testy witalności również mają tendencję do zmniejszania się wraz z postępem obliteracji pulpal.1,5,9,16
ogólnie rzecz biorąc, obliteracja kanałów postępuje w kierunku Koronowo-api-cal.10 zmniejszenie objętości komory miazgi jest często pierwszym znakiem radiograficznym, po którym następuje stopniowe zwężenie pełnego kanału korzeniowego.10,23
obliterację można zaklasyfikować jako częściową (koronalną) lub całkowitą (rozszerzającą rodnikową) obliterację przestrzeni kanału miazgi.9,10 CM zwykle prezentuje się z normalną przestrzenią więzadeł przyzębia i nienaruszoną blaszką twardą.11,14,23,24
pogrubienie przestrzeni więzadła przyzębia lub patologia okołozębowa mogą być jednak widoczne w obecności zakażenia.9,10,14,24
tomografia komputerowa wiązki stożkowej (CBCT) może okazać się pomocna w lokalizacji kanałów korzeniowych.10,24-26 możliwość oglądania kanałów w rekonstrukcjach wielostanowiskowych dostarcza lekarzowi cennych informacji w diagnostyce i leczeniu CM.10,27
brak kanału korzeniowego na konwencjonalnych zdjęciach radiologicznych niekoniecznie oznacza całkowity brak tego kanału.5,8,9,16 ocena histologiczna kanałów miazgi, radio-graficznie diagnozowana jako zatarta, prawie zawsze potwierdza istnienie wąskiego kanału miazgi zawierającego tkankę miazgi.Mineralizacja kanałów 10,12,14,23 została zatem zasugerowana jako bardziej dokładny termin w przeciwieństwie do obliteracji kanałów.10,23,28
obliteracja kanału miazgi była początkowo opisywana jako nieregularne trzeciorzędowe odkładanie zębiny, ale ostatnio jako wieloogniskowe, dystroficzne zwapnienia złożone z źle zdefiniowanej drugiej zębiny.8,29-31 zwapnienia zostały również opisane przez niektórych autorów jako zębopodobne, kościopodobne i włókniste.10,32,33 Holan24 opisał zwapnienia rurkowatych struktur osteo-zębinowych rozciągających się na całej długości kanału miazgi, otoczonych tkanką miazgi połączoną tylko z zębiną korzeniową w niektórych obszarach.
w badaniu przeprowadzonym przez Lundberga i Cvek,32 nie znaleziono żadnych mikroorganizmów w żadnej z badanych próbek. Składniki zapalne, wskazujące na proces patologiczny, są zwykle nieobecne w zębach z CM.5,8,10,13,4,32,34 na podstawie tych badań histopatologicznych bezobjawowy CM nie wskazuje na konieczność leczenia kanałowego.10,14,18,32
możliwości leczenia
ciemny wygląd zębów dotkniętych CM jest nie tylko ogromnym problemem estetycznym, ale również stanowi ogromne wyzwanie dla lekarza. Ostatnio West35 zasugerował cztery potencjalne możliwości leczenia w celu przywrócenia estetyki w przebarwionych zębach dotkniętych stwardnieniem kompleksu kanałów korzeniowych. Cztery opcje leczenia z przykładowym opisem przypadku dla opcji pierwszej i drugiej są opisane poniżej.
1. Wybielanie witalne / wybielanie zewnętrzne
ze względu na jego konserwatywny charakter, kilku autorów opowiada się za tym, że wybielanie zewnętrzne lub witalne powinno być traktowane jako pierwsza opcja leczenia.35-38 Greenwall37 opisał istotną technikę wybielania zębów dla dotkniętych pojedynczych zębów. Autor zalecił zastosowanie 20% żelu nadtlenkowego karbamidu w zmodyfikowanej konwencjonalnej tacy wybielającej, gdzie po obu stronach powstają okna przylegające do przebarwionego zęba.
ta modyfikacja zapobiegnie przepełnieniu się płynu wybielającego do sąsiednich zębów, co może skutkować nierównomiernym wybielaniem. Wadą tej konkretnej techniki jest to, że postęp może być powolny ze względu na charakter przebarwień, a końcowy wynik może nie być akceptowalny. Zaletą tej opcji leczenia jest to, że pacjenci doświadczają ograniczonej lub żadnej wrażliwości podczas procedury wybielania.37
Joiner39 zasugerował, że stosowanie niskiej koncentracji przez dłuższy czas leczenia zmniejszy negatywne skutki (w wyniku szybkiej dyfuzji wolnych rodników) wybielania. Dodatkowo długotrwałe stosowanie produktów wybielających o niskim stężeniu (na przykład 10-20% nadtlenku karbamidu)zapewnia większą stabilność.39
Haywood i DiAngelis40 omówili dwa podejścia, rozważając wybielanie zewnętrzne jako opcję leczenia w celu poprawy estetyki:
wybielanie tacy: autorzy opowiadali się za odlewem w kształcie podkowy, na którym taca jest wytwarzana bez przedsionka, aby umożliwić odpowiednie dostosowanie roztworu wybielającego.
tacka do wybielania pojedynczego zęba: tacka do wybielania pojedynczego zęba zmodyfikowana i przycięta tak, aby pasowała do pojedynczego przebarwionego zęba. Pacjenci otrzymują roztwór wybielający w pojedynczej strzykawce.
opis przypadku
29-letnia kobieta, u której w wieku 13 lat doszło do urazu zębów przednich szczękowych i agenezy lewego i prawego siekacza bocznego (rys. 4). Historycznie, leczenie ortodontyczne próbowano przenieść kły do pozycji bocznych. Po leczeniu ortodontycznym pacjent nawrócił się, a w rezultacie nieestetyczny wygląd.
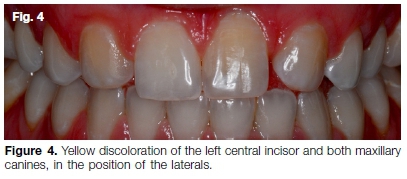
głównym problemem było żółte zabarwienie zarówno kłów szczękowych, jak i lewego siekacza centralnego (rys. 4). Pacjentka szukała natychmiastowego rozwiązania estetycznego, ponieważ za cztery tygodnie wychodzi za mąż. Badanie radiograficzne wykazało całkowite zatarcie kanału bezobjawowego lewego środkowego siekacza szczękowego (rys. 5A), z witalnymi i widocznymi systemami kanałów korzeniowych na kłach (rys. 5b).

podjęto decyzję o prowadzeniu sprawy przy użyciu techniki wybielania vital z 16% nadtlenkiem karbamidu (Flash Take Home Whitening System, Whitesmile GmbH, Niemcy) przez trzy tygodnie. Pacjentowi polecono wybielanie przebarwionych zębów codziennie przez 45 minut, a resztę łuku wybielano co trzeci dzień.
Rysunek 6 przedstawia wynik po żywotnym wybielaniu, a Rysunek 7 wynik bezpośrednio pooperacyjny po małoinwazyjnych bezpośrednich wypełnieniach kompozytowych w celu modyfikacji anatomicznego kształtu zębów i zamknięcia diastemy między 21 a 23.


2. Celowe leczenie kanałowe, a następnie wybielanie wewnątrzkoronalne/nieżyciowe
Rock and Grundy7 zalecał leczenie kanałowe, gdy tylko widoczne były dowody zwężenia komory miazgi radiologicznej.
uzasadnienie opierało się na dwóch przesłankach klinicznych: po pierwsze, po utracie dostępu do kanału istnieje zwiększone ryzyko perforacji korzenia, a po drugie, utrata dostępu koronalnego do kanału korzeniowego może skutkować interwencją chirurgiczną, jeśli pozostała część kanału stanie się martwicza.
De Cleen11 zalecił bardziej inwazyjne podejście, tworząc w pełni rozszerzoną jamę dostępową podobną do zdrowego nienaruszonego zęba o normalnej wielkości komory.
autor był przekonany, że dzięki takiemu podejściu większość zębiny trzeciorzędowej zostanie usunięta i ostatecznie utworzy półprzezroczystość w koronie.
Rotstein & Walton41 stwierdził, że akceptowalny wynik estetyczny można uzyskać na dotkniętych CM zębach za pomocą wybielania wewnątrz koronowego, po pomyślnym zakończeniu leczenia kanałowego. Jednak wadą mało istotnej techniki wybielania jest zwiększona możliwość regresji koloru w czasie.
dokładny mechanizm odpowiedzialny za tę regresję koloru nie jest jeszcze zdefiniowany, chociaż mikro wyciek przez ostateczne przywrócenie pokrycia może odgrywać rolę.
43 zaobserwowało zęby poddane zabiegowi endodontycznemu z wybielaniem nieistotnym i stwierdziło, że w okresie od jednego do ośmiu lat 79% tych zębów wykazywało poprawę koloru i estetyki w porównaniu z ich początkowym wyglądem. Należy jednak stwierdzić, że wprowadzenie roztworu wybielającego do komory miazgi może zwiększyć ryzyko resorpcji zewnętrznej szyjki macicy.Zabieg wybielania zębów przednich leczonych endodontycznie można zastosować wewnętrznie, zewnętrznie lub w zależności od właściwej oceny i diagnozy. Haywood i DiAngelis40 omówili różne podejścia, rozważając wybielanie jako opcję leczenia zębów nieistotnych:
wybielanie w biurze: klasyczna technika wybielania nieistotnych zębów w biurze polega na użyciu nadtlenku wodoru o wysokim stężeniu (35%), który jest umieszczany w przygotowanej komorze pulpy i aktywowany źródłem światła lub ciepła.
Technika wybielania chodu: klasyczna technika, w której gutaperka jest usuwana 2 mm poniżej złącza cemento-ena-mel, uszczelniana materiałem okładzinowym (takim jak szkło jonomerowe) z umieszczonym i uszczelnionym roztworem wybielającym. Pacjent jest poinstruowany, aby wrócić na kolejne wizyty i badania kontrolne.
wewnętrzne-zewnętrzne wybielanie zamknięte: wybielanie jest wykonywane z wnętrza dotkniętego zęba, jak również z powierzchni zewnętrznej. Komora pulpy jest przygotowywana i stosuje się technikę wybielania chodzenia, jak opisano powyżej. Dodatkowo, pojedyncza taca zęba jest produkowany, aby umożliwić wybielanie zewnętrznie i pacjent postępuje zgodnie z instrukcjami zalecanymi powyżej.
według Haywooda i Diangelisa oraz innych autorów takie podejście jest uważane za najbardziej skuteczne i okazuje się najbardziej korzystne.40 ’ 45,46
wewnętrzne-zewnętrzne wybielanie otwarte: technika jest podobna do wewnętrznej-zewnętrznej techniki zamkniętej. Technika ta w dużym stopniu zależy od zrozumienia i współpracy pacjenta.
w przypadku wszystkich podejść ważne jest usunięcie wszelkich pozostałości rogów miazgi przed przeprowadzeniem wewnętrznej procedury wybielania. Bardzo często prawidłowe czyszczenie komory pulpy i rogów pulpy spowoduje poprawę wyglądu.
opis przypadku
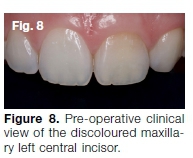
27-letnia kobieta z czułością na lewy środkowy siekacz szczękowy. Obawiała się również żółto-brązowego przebarwienia tego zęba (rys. 8) i wyrażała chęć „wybielania” zębów. RTG okołopokowy i skan CBCT wykazały, że kanał był prawie całkowicie zatarty (rys. 9).

ząb wyizolowano zaporą gumową za pomocą zacisku zwijającego tkankę Brinkera (higienicznego) (rys. 10) w celu zapewnienia utrzymania zacisku z powodu braku odpowiedniego obszaru cingulum na podniebiennym aspekcie zęba.

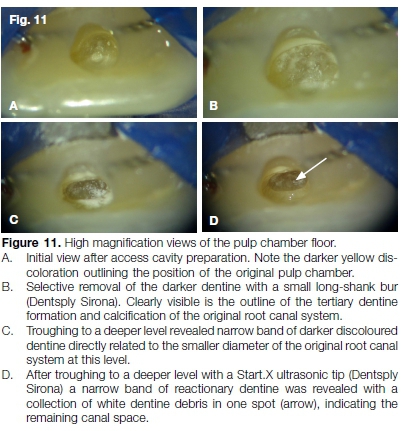
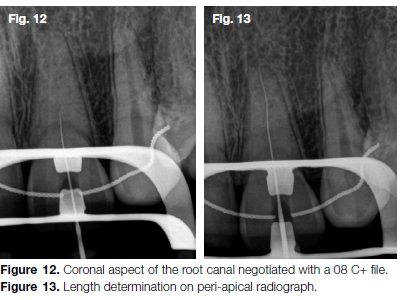
X Końcówka ultradźwiękowa (Dentsply Sirona) do momentu zlokalizowania dość zwapnionego otworu kanału (rys. 11A-D). Aspekt koronalny kanału negocjowano za pomocą pliku o rozmiarze 08 C+ (Dentsply Sirona) (rys. 12) po którym następuje plik 08 K. Sekwencję tę powtarzano aż do drożności kanału i pełnej długości roboczej (rys. 13) zostały osiągnięte.
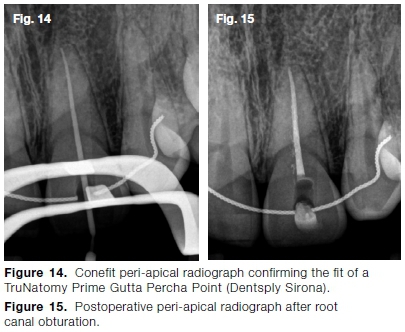
plik o rozmiarze 10 K został użyty do stworzenia powtarzalnej ścieżki mikro-ślizgowej przed ukończeniem ścieżki makro przy użyciu szybowca TruNatomy (Dentsply Sirona) w 8-12 ruchach szczotkowania w tył. Przygotowanie kanału przeprowadzono za pomocą pliku TruNatomy Prime (Dentsply Sirona), a następnie nawadniano kanał 17% EDTA (Vista Dental) i 3,5% podchlorynu sodu.
w przygotowanym systemie kanałowym umieszczono TruNatomy Prime Gutta Percha Point (Dentsply Sirona), a dopasowanie zweryfikowano radiologicznie (rys. 14). Wreszcie, system kanałowy został obturowany za pomocą TruNatomy Prime Gutta Percha Point, Ah Plus sealer (Dentsply Sirona) i Gutta Smart Obturation System (Dentsply Sirona) (Fig. 15).
ząb wybielano metodą „walking bleach” przez 48 godzin przy użyciu 35% nadtlenku wodoru (Opal Endo, Ultradent), aż do uzyskania jaśniejszej wartości w porównaniu z innymi zębami szczękowymi. Nierówny kontur dziąseł zęba skorygowano za pomocą Sirolazy niebieskiej (Dentsply Sirona) (rys. 16).

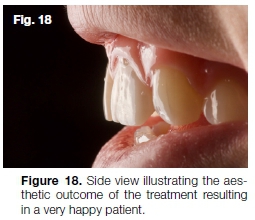
następnie przeprowadzono domowe wybielanie pozostałych zębów szczękowych przy użyciu 10% nadtlenku wodoru (Flash Take Home Whitening System). Wnękę dostępu podniebiennego oczyszczono polerowaniem powietrzem, zanim przywrócono ją za pomocą SDR (Dentsply Sirona) i żywicy kompozytowej. Fig. 17 i 18 przedstawiają końcowy efekt estetyczny uzyskany po zabiegu.

3. Wybielanie wewnętrzne i zewnętrzne bez leczenia kanałowego
Pedorella, Meyer i Woollard47 opisali technikę, w której przygotowuje się jamę dostępową poprzez usunięcie sklerotycznej zębiny w części koronowej dotkniętego zęba, a następnie umieszczenie odpowiedniej podstawy/wykładziny na podłodze przygotowanej jamy. Podejście ma na celu rozwiązanie problemów estetycznych z wewnętrznego i zewnętrznego wybielania bez próby procedury kanału korzeniowego.
chociaż uważa to podejście za odpowiednią opcję leczenia, technika ta nie jest dobrze poparta w literaturze i nie ma powszechnego poparcia. Różne badania wykazały, że w większości przypadków występuje przestrzeń miazgi z tkanką miazgi.
konwencjonalne zdjęcia rentgenowskie nie wykrywają obecności mikroskopijnego systemu kanałowego, dlatego są interpretowane jako całkowicie sklerotyczny ząb bez kanału korzeniowego i komory miazgi.5,8,16 po próbie przygotowania jamy do wybielania wewnątrzkoronalnego i nieświadomie wniknięciu mikroskopijnego systemu kanałowego, tkanka miazgi jest narażona na możliwe zakażenie, które może prowadzić do patologii okrzemkowej.9
4. Pozakoronalne pełne lub częściowe pokrycie
tradycyjnie stosowano różne inwazyjne metody leczenia w celu poprawy wyglądu zębów dotkniętych CM. Licówki bezpośrednie lub pośrednie, korony ceramiczne lub usunięcie części zębiny podniebiennej (podobnie jak w przypadku tradycyjnego dostępu endodontycznego) należą do metod leczenia, które próbują przywrócić estetykę.
wadą tych inwazyjnych metod jest usunięcie zdrowej struktury zęba i osłabienie pozostałej struktury zęba.44 ostatnie doniesienia sugerują wybielanie zewnętrzne jako pierwszą opcję leczenia. Zabieg ten jest nieinwazyjny, stosunkowo opłacalny i prosty z przewidywalnymi wynikami.
West35 zasugerował bardziej inwazyjną opcję leczenia, rozważając pełne przywrócenie pokrycia. Biorąc pod uwagę fakt, że większość zębów dotkniętych CM jest nienaruszona i nie ma uszkodzeń strukturalnych, przygotowanie i umieszczenie pełnego lub częściowego uzupełnienia pokrycia powinno być dokładnie rozważone tylko wtedy, gdy zawiodło bardziej konserwatywne podejście. Malhotra10 zasugerował również przygotowanie i umieszczenie licówek na zębach z dużymi istniejącymi wypełnieniami, złamaniami lub wadami. Można również rozważyć kombinację opcji leczenia.
wnioski
leczenie CM, zarówno endodontyczne, jak i estetyczne, pozostaje wyzwaniem nawet dla wykwalifikowanego lekarza. W niniejszej pracy autorzy przedstawiają przegląd CM i kilka porad klinicznych dotyczących postępowania z tym schorzeniem zarówno endodontycznie, jak i estetycznie. Dokładna diagnoza, oparta na wynikach badań klinicznych i radiograficznych, poprowadzi lekarza do wyboru odpowiedniego podejścia do leczenia lub kombinacji podejść dla każdego indywidualnego przypadku.
Deklaracja
autorzy nie mają konfliktu interesów do zadeklarowania.
znaczenie kliniczne
Ten artykuł przeglądowy ma na celu dać czytelnikowi dogłębny nadzór nad etiologią i kliniczną prezentacją metamorfozy wapniowej. Autorzy dostarczają również pewnych informacji na temat klinicznego postępowania w tych, często skomplikowanych i trudnych do klinicznego zarządzania, przypadkach.
1. Oginni ao, Adekoya-Sofowora CA, Kolawole KA. Ocena zdjęć radiologicznych, klinicznych objawów przedmiotowych i podmiotowych związanych z obliteracją kanału miazgi: pomoc w decyzji o leczeniu. Dent Traumatol. 2009; 25(6): 620-5.
2. Andreasen JO, Andreasen FM, Andersson L. Podręcznik i kolorowy atlas urazów zębów. IV edycja Copenhagen: Munksgaard International Publishers. 2007; 411-27.
3. Yaacob H, Hamid JA. Zwapnienia miażdżycowe w zębach pierwotnych: badanie mikroskopem świetlnym. J Pedod. 1985; 10(3): 254-64.
4. Robertson A. retrospektywna ocena pacjentów z nieskomplikowanymi złamaniami korony i urazami zwichnięcia. Dent Traumatol. 1998; 14(6): 245-56.
5. Patterson SS, Mitchell DF. Wapniowa metamorfoza miazgi zęba. Oral Surg Oral Med Oral Pathol. 1965; 20(1): 94-101.
6. Andreasen J. Zwichnięcie zębów stałych z powodu urazu. Badanie kliniczne i radiograficzne 189 uszkodzonych zębów. Eur J Oral Sci. 1970; 78(1-4): 273-86.
7. Rock W, Grundy M. Wpływ zwichnięcia i podwichnięcia na rokowanie urazowych zębów siekaczy. J Dent. 1981; 9(3): 224-30.
8. Torneck C. znaczenie kliniczne i postępowanie w zwapnieniu miazgi. Alfa omegan. 1990; 83(4): 50-4.
9. McCabe P, Dummer PMH. Obliteracja kanału miazgi: wyzwanie diagnostyki i leczenia endodontycznego. Int Endod J. 2012; 45(2): 177-97.
10. Malhotra N, Mala K. Metamorfoza wapniowa. Przegląd literatury i strategie kliniczne. Aktualizacja Dent. 2013; 40(1): 48-60.
11. de Cleen M. Obliteration of pulp canal space after concussion and subluxation: endodontic considerations. Quintessence Int. 2002; 33(9): 661-69.
12. Feiglin B. odpowiedź miazgi dentystycznej na urazy pourazowe-retrospektywna analiza z opisami przypadków. Dent Traumatol. 1996; 12(1): 1-8.
13. Gopikrishna V, Parameswaran a, Kandaswamy D. Criteria for management of calcific metamorphosis: review with a case report. Indian J Dent Res. 2004; 15 (2): 54-7.
14. Amir FA, Gutmann JL, e Witherspoon D. metamorfoza wapniowa: wyzwanie w diagnostyce i leczeniu endodontycznym. Quintessence Int. 2001; 32(6): 447-55.
15. Holcomb JB, Gregory WB. Metamorfoza wapniowa miazgi: jej występowanie i leczenie. Oral Surg Oral Med Oral Pathol. 1967; 24(6): 825-30.
16. Schindler WG, Gullickson DC. Uzasadnienie postępowania w przypadku metamorfozy wapniowej wtórnej do urazów. J Endod. 1988; 14(8): 408-12.
17. Smith jw. Metamorfoza wapniowa. dylemat leczenia. Oral Surg Oral Med Oral Pathol. 1982; 54(4): 441-4.
18. Andreasen FM, Zhjie Y, Thomsen BL, Andersen PK. Występowanie obliteracji kanału miazgi po urazach zwichnięcia w uzębieniu stałym. Dent Traumatol. 1987; 3(3): 103-15.
19. Stalhanse I. traumatyczne zęby stałe u dzieci w wieku 715 lat, Część II. Szwed Dent J. 1975; 68: 157-69.
20. Jacobsen I, Kerekes K. długoterminowe rokowanie uszkodzonych stałych zębów przednich wykazujących procesy zwapnienia w jamie miazgi. Eur J Oral Sci. 1977; 85(7): 588-98.
21. Robertson a, Andreasen FM, Bergenholtz G, Andreasen JO, Norén JG. Częstość występowania martwicy miazgi w następstwie zatarcia kanału miazgi w wyniku urazu stałych siekaczy. J Endod. 1996; 22(10): 557-60.
22. Holcomb JB, Gregory WB. Metamorfoza wapniowa miazgi: jej występowanie i leczenie. Oral Surg Oral Med Oral Pathol. 1967; 24(6): 825-30.
23. Abbott P, Yu C. a clinical classification of the status of the pulp and the root canal system. Aust Dent J. 2007; 52(1): 17-31.
24. Holan G. mineralizacja Rurkowata w miazdze zębowej uszkodzonych siekaczy pierwotnych. Dent Traumatol. 1998; 14(6): 279-84.
25. Tyndall DA, Rathore S. Cone-beam zastosowania diagnostyczne CT: próchnica, ocena kości przyzębia i zastosowania endodontyczne. Dent Clin N Am. 2008; 52(4): 825-41.
26. Mora MA, Mol a, Tyndall DA, Rivera EM. Ocena in vitro miejscowej tomografii komputerowej w celu wykrycia podłużnych złamań zębów. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103(6): 825-9.
27. Nair MK, Nair UP. Digital and advanced imaging in endodon-tics: a review. J Endod. 2007; 33(1): 1-6.
28. Levin LG, Law AS, Holland G, Abbott PV, Roda RS. Zidentyfikować i zdefiniować wszystkie terminy diagnostyczne dla pulpal zdrowia i stanów chorobowych. J Endod. 2009; 35(12): 1645-57.
29. Johnson PL, Bevelander G. Histogenesis and histochemistry of pulpal calcification. J Dent Res. 1956; 35 (5): 714-22.
30. Eversole LR. Zarys kliniczny patologii jamy ustnej: diagnostyka i leczenie. Lea and Febiger, Philadelphia: 1978; 273-4.
31. Kuster CG. Metamorfoza wapniowa / resorpcja wewnętrzna: opis przypadku. Pediatr Dent. 1981; 3(3): 274-5.
32. Lundberg M, Cvek M. Badanie mikroskopem świetlnym miazgi z uszkodzonych siekaczy stałych o zmniejszonym świetle miazgi. Acta Odontol Scand. 1980; 38(2): 89-94.
33. Oginni ao, Adekoya-Sofowora CA. Następstwa Pulpal po urazie zębów przednich u dorosłych pacjentów z Nigerii. BMC zdrowie jamy ustnej. 2007; 7(1): 1-5.
34. Cvek m, Granath L, Lundberg M. awarie i gojenie w nieżyciowych zębach przednich leczonych endodontycznie ze zmniejszonym pourazowo światłem pulpalowym. Acta Odontol Scand. 1982; 40(4): 223-8.
35. West J. estetyczne i endodontyczne dylematy metamorfozy wapiennej. Pract Periodontologia Aesthet Dent. 1997; 9(3): 289-93.
36. Munley P, Goodell G. calcific metamorphosis. Clin Update. 2005; 27(4).
37. Greenwall L. pojedyncze wybielanie zębów. Int DENT SA. 2007; 10(1): 48-52.
38. Borkar N, Jaggi S, Pandit V, Shetty S. Metamorfoza Kalcyficzna-recenzja. IOABJ. 2016; 7(6): 71-6.
39. Stolarz A. wybielanie zębów. przegląd literatury. J Dent. 2006; 34(7): 412-9.
40. Haywood VB, DiAngelis AJ. Wybielanie pojedynczego ciemnego zęba. Wewnątrz Wgniecenia. 2010; 6(8): 42-52.
41. McDonald NJ. Torabinejad M. chirurgia endodontyczna. Zasady Praktyki Endod. 2002; 3: 357-75.
42. Friedman S. wewnętrzne wybielanie: długoterminowe wyniki i powikłania. J Am Dent Assoc. 1997; 128: 51-5.
43. Friedman S, Rotstein i, Libfeld H, Stabholz a, Heling I. częstość resorpcji korzenia zewnętrznego i wyniki estetyczne w 58 wybielonych zębach bez miazgi. Dent Traumatol. 1988; 4(1): 23-6.
44. Ramos TM, Oliveira TMR, de Azevedo CS, de Gois DN, de Aguiar Oliveira AH, de Freitas PM. Zachowawcze leczenie estetyczne przebarwionego zwapnionego zęba stałego: pięcioletnia ocena kliniczna. Braz Dent Sci. 2013; 16(4): 105-12.
45. Deliperi S, Bardwell DN, Papathanasiou A. Clinical evaluation of a combined in-office and take-home bleaching system. J Am Dent Assoc. 2004; 135(5): 628-34.
46. Delgado E, Hernández-Cott PL, Stewart B, Collins M, de Vizio W. skuteczność wybielania zębów metodą custom tray-dostarczono 9% nadtlenku wodoru i 20% nadtlenku karbamidu podczas stosowania w ciągu dnia: 14-dniowe badanie kliniczne. Puerto Rico Health Sci J. 2009; 26(4): 367-72.
47. Pedorella C, Meyer R, Woollard G. wybielanie nieleczonych endodontycznie zwapnionych zębów przednich. Gen Dent. 2000; 48(3): 252-5.
48. Kwon SR. Wybielanie pojedynczego przebarwionego zęba. Dent Clin N Am. 2011; 55(2): 229-39.
 korespondencja:
korespondencja:
Martin Vorster
Wydział Odontologii, Szkoła stomatologii, Uniwersytet w Pretorii
Gauteng, RPA
E-mail: [email protected]
wkład autora:
1 . Peet J van der vyver: leczeni pacjenci, Obserwowani pacjenci, naukowe pisanie i korekta manuskryptu-25%
2 . Martin Vorster: Scientific writing and proofreading of the manuscript-25%
3 . Kacper H Jonker: Naukowe pisanie i korekta manuskryptu-25%
4 . Nicoline Potgieter: opracowanie naukowe i korekta manuskryptu-25%
