Melissa Johnson*
College of Agriculture, Environment and Nutrition Sciences, Tuskegee University, USA
Streszczenie
choroby i zaburzenia kardiometaboliczne nadal są najbardziej znaczącymi i wiodącymi przyczynami zachorowalności i śmiertelności w Stanach Zjednoczonych, a także na całym świecie. Wśród zaburzeń kardiometabolicznych, choroby sercowo-naczyniowe (CVDs) mają największą częstość występowania; inne zaburzenia kardiometaboliczne ściśle związane z CVD, takie jak cukrzyca i zespół metaboliczny (MetS), nadal przyczyniają się do obciążenia zdrowia publicznego. Typowe zagrożenia dla zaburzeń kardiometabolicznych obejmują cechy biologiczne (tj. predyspozycje genetyczne, rasę, wiek, płeć), demograficzne (status społeczno-ekonomiczny), dietetyczne (spożycie), behawioralne (np. aktywność fizyczna) i środowiskowe (np. obesogeniczne, miażdżycowe, rakotwórcze). Paradoksalnie, ryzyko żywieniowe jest zarówno najbardziej modyfikowalnym, jak i najmniej modyfikowalnym ryzykiem dla niektórych chorób, ponieważ inne modyfikowalne i niemodyfikowalne cechy działają synergicznie, aby wpływać na spożycie z dietą. Chociaż istnieje wiele niejednoznacznych i sprzecznych wyników badań, korzyści płynące ze spożywania wysokiej jakości diety są konsekwentnie cenione, a rola diety w ochronie zdrowia kardiometabolicznego nie może być lekceważona. Dieta bogata w pełnoziarniste, nie skrobiowe warzywa i owoce, umiarkowana w przetworzonej żywności i rafinowanych ziarnach, a tym samym niższa proporcja kwasów tłuszczowych omega-6 do omega-3 wydaje się oferować największe potencjalne korzyści. Ten mini przegląd krótko podsumowuje konsekwencje diety i spożycia składników odżywczych dla zdrowia kardiometabolicznego.
wprowadzenie
często objawia się jako choroby zapalne, zaburzenia kardiometaboliczne mogą być jednym z najbardziej niepodważalnych wskaźników zdrowia kardiometabolicznego. Chociaż nie ustalono konsensusowej definicji zdrowia kardiometabolicznego, zdrowie kardiometaboliczne danej osoby (i wydolność krążeniowo-oddechowa)może być odwrotnie powiązane z ryzykiem nadwagi/otyłości, insulinoopornością, cukrzycą typu 2, hipertriglicerydemią, ciśnieniem krwi, stężeniem białka C – reaktywnego i chorobą sercowo-naczyniową (CVD) 1-3. W latach 2011-2014 częstość występowania CVD wynosiła około 36,6% dorosłych w USA (20 lat i starszych), z nie-latynoskimi afroamerykańskimi mężczyznami (46,0%) i kobietami (47.7%), które wykazują znacznie większą częstość występowania niż inne grupy etniczne4. Ponadto nie można zaprzeczyć dynamicznemu związkowi między CVD a zespołem metabolicznym (MetS), ponieważ dowody epidemiologiczne wykazały nakładanie się ryzyka, współistniejące choroby i wyniki dla obu warunków5. Stały wzrost częstości występowania MetS, zdefiniowany jako zespół klinicznych czynników ryzyka (tj. otyłość brzuszna, nadciśnienie, dyslipidemia, insulinooporność), które znacznie zwiększają ryzyko chorób sercowo-naczyniowych, cukrzycy typu 2 i niektórych nowotworów,wystąpiły w ciągu lat6, 7. Szacuje się, że MetS występuje u ~1 na 4 osób dorosłych, a wskaźniki rosną wraz ze wzrostem wieku8. Rosnąca powszechność tych warunków w pobliżu epidemii może niekorzystnie wpływać na zdrowie publiczne, ponieważ wraz ze wzrostem częstości występowania znacznie wzrasta ryzyko chorób współistniejących i przedwczesnej śmiertelności. Dlatego zmniejszenie ryzyka związanego z zaburzeniami kardiometabolicznymi i Ochrona zdrowia kardiometabolicznego jest nadrzędnym problemem pracowników służby zdrowia publicznego.
Globalne obciążenie Zdrowia Publicznego chorobą Kardiometaboliczną
zaburzenia kardiometaboliczne mogą nie tylko niekorzystnie wpływać na indywidualne zdrowie, ale mogą również negatywnie wpływać na globalne zdrowie publiczne. Niestety różnice rasowe i geograficzne w zakresie ryzyka nadal nasilają niekorzystne wyniki zdrowotne w zakresie kardiometaboliki9, szczególnie w populacjach wrażliwych i zagrożonych niedostatecznie wykształconymi. Niespójności w zakresie środków i wyników badań kardiometabolicznych w dziedzinie zdrowia dodatkowo przyczyniają się do różnic w zakresie zdrowia i wyzwań stojących przed globalnym zdrowiem publicznym10. Odpowiednio, zapobieganie zaburzeniom kardiometabolicznym wymaga integracyjnego podejścia, które uwzględnia biologiczne, dietetyczne, behawioralne, środowiskowe i inne kluczowe cechy. Ponieważ ryzyko choroby obejmuje podział natura-wychowanie (Rysunek 1), multidyscyplinarny protokół zapobiegania i leczenia musi uwzględniać wszystkie związane z tym czynniki. Wśród kluczowych czynników dieta jest jednym z najważniejszych, ponieważ dostarcza zarówno niezbędnych, jak i nieistotnych składników odżywczych niezbędnych do zdrowia układu krążenia, funkcjonowania poznawczego, funkcji immunologicznych, homeostazy i utrzymania życia.
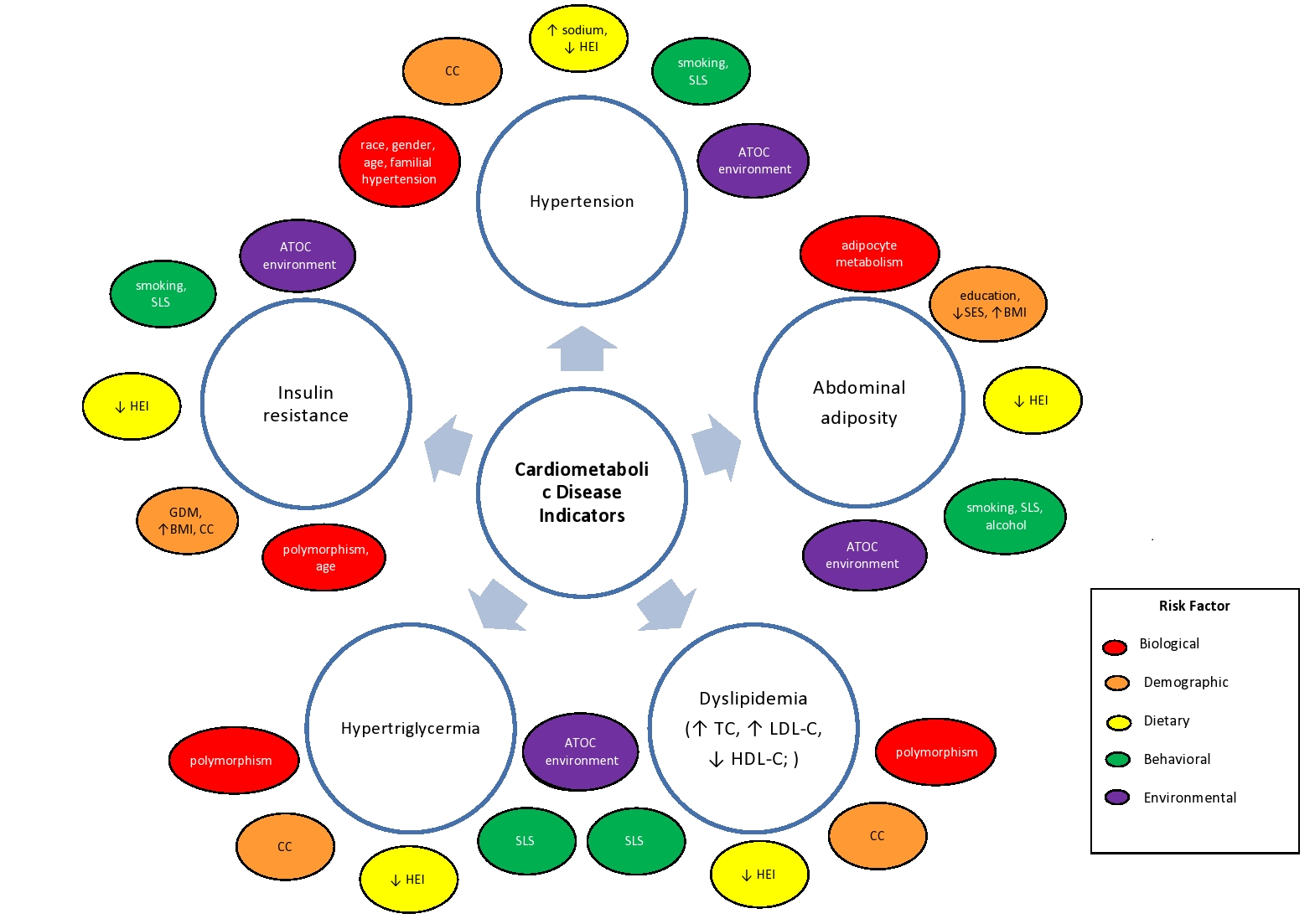
Figure 1. Simplified influence of biological, demographic, dietary, behavioral and environmental characteristics* on cardiometabolic disease indicators.
(*ATOC: środowisko aterogenne, toksykogenne, obesogeniczne, rakotwórcze, środowisko, które ułatwia rozwój choroby ze względu na ograniczoną możliwość angażowania się w aktywność fizyczną, zdobywania żywności (pustynia żywności) i otrzymywania profilaktyki i / lub leczenia, zasobów i usług opieki zdrowotnej, środowisko to może być również nasycone restauracjami fast food / sklepami spożywczymi (bagno żywnościowe) i toksynami środowiskowymi; BMI: wskaźnik masy ciała; CC: powikłanie lub comorbidity; GDM: cukrzyca ciążowa; HDL-C: cholesterol lipoprotein o wysokiej gęstości; HEI:: Wskaźnik zdrowego odżywiania, miara jakości diety uwzględniająca różnorodność diety i przestrzeganie wytycznych żywieniowych dla Amerykanów; LDL-C: cholesterol lipoprotein o niskiej gęstości; SES: status społeczno-ekonomiczny; SLS: siedzący tryb życia; TC: cholesterol całkowity) **liczba ta nie jest wyczerpująca i nie uwzględnia ogromnego ryzyka choroby kardiometabolicznej.
przemiana dietetyczna/żywieniowa
chociaż obfituje w produkty pochodzenia zwierzęcego, wcześniejsza dieta myśliwsko-zbieraczska nie była uważana za aterogenną w przyrodzie 11. Uzupełniające wyższe spożycie błonnika pokarmowego, przeciwutleniaczy, fitochemikaliów, związków bioaktywnych, witamin, mono – i wielonienasyconych kwasów tłuszczowych-ze źródeł roślinnych i niższy stosunek kwasów tłuszczowych omega-6/omega-3 mógł w rzeczywistości zapewnić ochronę układu krążenia. Uważa się, że inne cechy stylu życia i środowiska (np. większa aktywność fizyczna, mniejsze narażenie na toksyny środowiskowe, brak palenia papierosów) przyczyniły się synergistycznie do kardiometabolicznego zdrowia myśliwego-zbieracza. Jednak w okresie transformacji żywieniowej „westernizacja” produkcji żywności spowodowała zwiększenie dostępności żywności przetworzonej, nadmierne spożycie kalorii, cukru, sodu i tłuszczu oraz obniżenie jakości diety12. Ta zmiana odżywiania spowodowała również przesunięty wzrost spożycia kwasów tłuszczowych omega – 6 i wynikające z tego zwiększenie stężenia kwasów tłuszczowych omega-6/omega-3 w diecie13,14. W związku z tym bardziej zachowany schemat żywieniowy (i cechy stylu życia) prowadziły do niedoborów żywieniowych/toksyczności, zaburzeń równowagi fizjologicznej, przewlekłego stanu zapalnego i choroby15,16. Nic dziwnego, że te miażdżycowe, obesogenne, diabetogenne, rakotwórcze i toksykogenne diety ułatwiły patogenezę przewlekłych chorób dietozależnych, takich jak CVD, cukrzyca, otyłość i niektóre nowotwory17,18. Podobne tendencje w przewlekłych chorobach dietetycznych, takich jak niedożywienie (nadmierne i niedożywienie), otyłość, cukrzyca, dyslipidemia, nadciśnienie tętnicze i choroby sercowo – naczyniowe, są widoczne zarówno w krajach rozwiniętych, jak i rozwijających się19. Jeszcze bardziej niepokojący jest obserwacyjny dowód, że tendencje w zakresie ryzyka (np., dietetyczny, społeczno-ekonomiczny, aktywność fizyczna) pojawiają się w dzieciństwie i kontynuują w dorosłym życiu, przewidując zdrowie kardiometaboliczne20-22.
dietetyczna Ochrona zdrowia Kardiometabolicznego
w świetle zagrożeń kardiometabolicznych wprowadzonych w okresie transformacji żywienia, całoroczna dostępność żywności uznawanej za sezonową, daje możliwość poprawy jakości diety. Dieta śródziemnomorska, charakteryzująca się bogactwem pokarmów pochodzenia roślinnego i niższym stosunkiem kwasów tłuszczowych omega-6/omega-3, ma pozytywny wpływ genomowy na zdrowie kardiometaboliczne23-25. Nieżywnościowe związki bioaktywne powszechnie występujące w roślinach mogą korzystnie wpływać na nutrigenomikę i zmieniać równowagę w kierunku promocji zdrowia i zapobiegania chorobom poprzez selektywną zmianę określonych szlaków metabolicznych i łagodzenie mechanizmów zapalnych związanych z patogenezą chorobów26, 27. Ponadto badania wykazały zdolność zielonych warzyw liściastych i stosunek kwasów tłuszczowych omega-6/omega-3 w diecie do zmiany ryzyka choroby poprzez wpływ na profile kwasów tłuszczowych, ciśnienie krwi i markery stanu zapalnego w badaniu zwierzęcym28,29. Chociaż ograniczenie kalorii zostało zatwierdzone z korzyścią dla zdrowia metabolicznego30, 31, zasugerowano,że zawartość makroskładników w diecie, a nie całkowite spożycie kalorii, kieruje zdrowiem cardiometabolic32. Co ciekawe, wydaje się, że wpływ spożycia makroskładników odżywczych na tkankę tłuszczową, ciśnienie krwi i stężenie lipidów we krwi jest różny u mężczyzn i kobiet33. Oprócz makroelementów, inne składniki diety mogą wspierać zdrowie kardiometaboliczne, ułatwiając określone procesy, które optymalizują funkcjonowanie kardiometaboliczne (ryc. 2).

Rys. 2. Potencjalne kardiometaboliczne działanie składników diety§.
§ składniki odżywcze żywności, w tym, ale nie ograniczając się do fitochemikaliów (karotenoidy, flawonoidy, izoflawony, polifenole), izotiocyjanianów, fitosteroli i garbników.
stosunek kwasów tłuszczowych Omega-6/Omega-3
niezbędne wielonienasycone kwasy tłuszczowe omega-3 i omega-6 mają szereg funkcji fizjologicznych w integralności i żywotności komórkowej, funkcji immunologicznej, zapaleniach i ryzyku chorobowym34,35. Chociaż zdolność kwasów tłuszczowych omega-3 do zapobiegania chorobom w badaniach epidemiologicznych przyniosła sprzeczne wyniki36-38, sugerowano, że kwasy tłuszczowe omega-3 mogą wywierać korzystne działanie w zmniejszaniu ryzyka związanego z MetS poprzez wpływanie na stan oksydacyjny, homeostazę glukozy, metabolizm lipidów i tłuszczowość39. Zaproponowano, że zmniejszenie spożycia kwasów tłuszczowych omega-6 (poniżej obecnie zalecanego poziomu 5% do 10% całkowitej energii) może potencjalnie zwiększyć ryzyko wystąpienia CVD40. Biorąc to pod uwagę, zasugerowano, że osoby spożywają „optymalne” spożycie wielonienasyconych kwasów tłuszczowych omega-3 i omega-6, które nie tylko zapobiegną niedoborowi niezbędnych kwasów tłuszczowych, ale zmniejszą ryzyko przewlekłej chorobi40. Zaobserwowano genetyczne różnice w metabolizmie kwasów tłuszczowych omega-6 i omega-341-44 i mogą stanowić ułamkowe wyjaśnienie różnic w częstości występowania chorób wśród niektórych grup rasowych.
delikatna równowaga w spożyciu kwasów tłuszczowych omega-3 i omega-6 nie tylko wpływa na produkcję eikozanoidów, które ułatwiają reakcje zapalne i inne homeostatyczne, ale ma kluczowe znaczenie w patogenezie chorób z epicentrum zapalnym, takich jak choroby układu krążenia, cukrzyca,choroby zwyrodnieniowe i zaburzenia psychiczne45, 46. Nierównowaga w stosunku kwasów tłuszczowych omega-6 do omega-3 może prowadzić do nierównowagi w mediatorach endogennych i interakcji genowo-odżywczych z konsekwencjami biologicznymi, które mogą wpływać na ryzyko choroby47-49. Uważa się, że odpowiednie spożycie niezbędnych wielonienasyconych kwasów tłuszczowych omega-3 i omega-6 w połączeniu z charakterystyką dietetyczną, behawioralną i innymi cechami stylu życia, które promują zdrowie, zmniejsza Domyślnie również ryzyko chorób przewlekłych50 – 52.
wnioski
produkty pełnoziarniste, rośliny strączkowe, warzywa, owoce) i chude mięso do mniejszej ilości żywności roślinnej i bardziej rafinowanych ziaren i przetworzonej żywności, bogatej w kalorie, dodatek cukru, sodu i (całkowitego i nasyconego) tłuszczu, niekorzystnie wpłynęły na ludzkie zdrowie. Stopniowy spadek jakości diety, wraz z innymi cechami demograficznymi, behawioralnymi i środowiskowymi doprowadziły do powstania i utrzymania chorób przewlekłych związanych z dietą. Inicjacja specyficznych szlaków metabolicznych po spożyciu składników odżywczych przyspiesza wyniki nutrigenomiczne i nutrigenetyczne, które mogą korzystnie lub niekorzystnie wpływać na zdrowie kardiometaboliczne. Typowy Zachodni schemat żywieniowy zwiększa ryzyko choroby kardiometabolicznej, ponieważ wzmacnia fizjologiczne mikrośrodowisko, które zachęca do inicjowania szlaków prozapalnych.
ponieważ dieta (i odżywianie) bezpośrednio wpływają na Genom, transkryptom, proteom i metabolom, kolejne zmiany w zdrowiu kardiometabolicznym następują po zmianach w spożyciu. Wzorce żywieniowe mające na celu zmniejszenie ryzyka kardiometabolicznego powinny być zrównoważone w żywności pochodzenia roślinnego, chudym mięsie, niezbędnych kwasach tłuszczowych omega-3 i omega-6 oraz nieżywnościowych związkach bioaktywnych. Dlatego optymalizacja spożycia i jakości diety staje się najważniejsza dla ochrony zdrowia kardiometabolicznego. Ponieważ zdrowie kardiometaboliczne ma znaczenie dla zdrowia publicznego, minimalizacja ryzyka wystąpienia niekorzystnych efektów kardiometabolicznych powinna rozpocząć się w dzieciństwie i prawdopodobnie przed poczęciem.
podziękowanie
praca ta była wspierana przez Tuskegee University College of Agriculture, Environment and Nutrition Sciences George Washington Carver Agricultural Experiment Station.
konflikt interesów
Autor oświadcza, że nie ma konfliktu interesów.
- Lotta LA, Abbasi a, Sharp SJ, et al. Definitions of Metabolic Health and Risk of Future Type 2 Diabetes in BMI Categories: a Systematic Review and Network Meta-analysis. Opieka Diabetologiczna. 2015; 38: 2177-2187.
- Blackburn P, Lemieux I, Alméras N, et al. Hipertriglicerydemiczny fenotyp talii a Narodowy Program Edukacji cholesterolu-Adult Treatment Panel III I Międzynarodowa Federacja Diabetologiczna kryteria kliniczne w celu identyfikacji mężczyzn wysokiego ryzyka ze zmienionym profilem ryzyka kardiometabolicznego. Metab. 2009; 58: 1123-1130.
- Haffner SM. Otyłość brzuszna i ryzyko kardiometaboliczne: czy znamy wszystkie odpowiedzi? Am J Med. 2007; 120: S10-S16.
- Benjamin EJ, Blaha MJ, Chiuve SE, et al. Statystyki chorób serca i udarów mózgu-Aktualizacja 2017: Raport American Heart Association. Krążenie. 2017; 135: e146-e603.
- Qiao Q, Gao w, Zhang L, et al. Zespół metaboliczny i choroby układu krążenia. Ann Clin Biochem. 2007; 44: 232-263.
- Moore JX, Chaudhary N, Akinyemiju T. Metabolic Syndrome Prevalence by Race / Ethnicity and Sex in the United States, National Health and Nutrition Examination Survey, 1988-2012. Prev Chronic Dis. 2017; 14: E24-E24.
- Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizowanie zespołu metabolicznego. Krążenie. 2009; 120: 1640-1645.
- Nolan Pb, Carrick-Ranson G, Stinear JW, et al. Występowanie zespołu metabolicznego i składników zespołu metabolicznego u młodych dorosłych: analiza zbiorcza. Prev Med Rep. 2017; 7: 211-215.
- Toms R, Bonney a, Mayne DJ, et al. Geographic and area-level socioeconomic variation in cardiometabolic risk factor distribution: a systematic review of the literature. Int J Zdrowie Geogr. 2019; 18: 1.
- Puckrein GA, Egan BM, Howard G. społeczne i medyczne uwarunkowania Kardiometabolicznego zdrowia: duży obraz. Etniczny Dis. 2015; 25: 521-524.
- Cordain L, Eaton SB, Miller JB, et al. Paradoksalny charakter diety myśliwsko-zbierackiej: na bazie mięsa, ale bez aterogenu. Eur J Clin Nutr. 2002; 56: 1: S42.
- Drewnowski a, Popkin BM przemiany żywieniowe: nowe trendy w globalnej diecie. Nutr Rev. 1997; 55: 31-43.
- Singh RB, Takahashi T, Nakaoka T, et al. Odżywianie w przejściu od Homo sapiens do Homo economicus. Open Nutraceuticals J. 2013; 18: 21.
- Blasbalg TL, Hibbeln JR, Ramsden CE, et al. Zmiany w konsumpcji kwasów tłuszczowych omega-3 i omega-6 w Stanach Zjednoczonych w XX wieku. Am J Clin Nutr. 2011; 93: 950-962.
- Ruiz – Núñez B, Pruimboom L, Dijck-Brouwer DAJ, et al. Styl życia i nierównowaga żywieniowa związana z chorobami Zachodu: przyczyny i konsekwencje przewlekłego ogólnoustrojowego stanu zapalnego o niskim stopniu zaawansowania w kontekście ewolucyjnym. J Nurt Biochem. 2013; 24: 1183-1201.
- Thorburn AN, Macia L, Mackay CR. Dieta, metabolity i” zachodni styl życia ” choroby zapalne. Immunitet. 2014; 40: 833-842.
- Ronto R, Wu JHY, Singh GM. Globalna transformacja żywieniowa: trendy, obciążenia związane z chorobami i interwencje polityczne. Zdrowie Publiczne Nutr. 2018; 21: 2267-2270.
- Carrera-Bastos P, Fontes-Villalba M, O ’ Keefe JH, et al. Zachodnia dieta, styl życia i choroby cywilizacyjne. Res Rep Clin Cardiol. 2011; 2: 15-35.
- Sibai AM, Nasreddine L, Mokdad AH, et al. Zmiany żywieniowe i czynniki ryzyka chorób układu krążenia w krajach Bliskiego Wschodu i Afryki Północnej: przegląd dowodów. Ann Nutr Metab. 2010; 57: 193-203.
- Schmidt MD, Dwyer T, Magnussen CG, et al. Predykcyjne skojarzenia między alternatywnymi miarami otyłości u dzieci a zdrowiem kardio-metabolicznym u dorosłych. Int J Obes. 2010; 35: 38.
- Llewellyn A, Simmonds M, Owen CG, et al. Otyłość dziecięca jako predyktor zachorowalności w wieku dorosłym: przegląd systematyczny i meta?analiza. Obes Rev. 2016; 17: 56-67.
- Slopen N, Goodman E, Koenen KC, et al. Społeczno-ekonomiczne i inne stresory społeczne i biomarkery ryzyka Kardiometabolicznego u młodzieży: systematyczny przegląd mniej zbadanych czynników ryzyka. PLoS 1. 2013; 8: e64418.
- Scoditti e, Capurso C, Capurso A, et al. Naczyniowe skutki diety śródziemnomorskiej-Część II: rola kwasów tłuszczowych omega-3 i polifenoli oliwy z oliwek. Farmakologia naczyniowa. 2014; 63: 127-134.
- Fitó M, Konstantinidou V. Genomika żywieniowa i wpływ diety śródziemnomorskiej na zdrowie układu krążenia człowieka. Składniki odżywcze. 2016; 8: 218-218.
- Calton EK, James AP, Pannu PK, et al. Niektóre wzorce żywieniowe są korzystne dla zespołu metabolicznego: przegląd dowodów. Nutr Res. 2014; 34: 559-568.
- Rescigno T, Micolucci L, Tecce MF, et al. Bioaktywne składniki odżywcze i Nutrigenomika w chorobach związanych z wiekiem. Molekuły. 2017; 22: 105.
- Ordovas JM. Corella D. Nutritional genomics. Annu Rev Genomics Hum Genet. 2004; 5: 71-118.
- Johnson M, Pace RD, McElhenney WH. Zielone warzywa liściaste w dietach o stosunku kwasów tłuszczowych omega-6/omega-3 25: 1 modyfikują erytrocytowy profil kwasów tłuszczowych u szczurów z nadciśnieniem tętniczym. Lipidy Zdrowie Dis. 2018; 17: 140.
- Johnson M, McElhenney WH, Egnin M. Wpływ zielonych warzyw liściastych w dietach o podwyższonym stosunku kwasów tłuszczowych omega-6:omega-3 na ciśnienie krwi szczura, stężenie lipidów w osoczu, Stan antyoksydacyjny i markery stanu zapalnego. Składniki odżywcze. 2019; 11.
- Smith JN, Caldwell LJ, van der Merwe m, et al. Porównanie modeli dietetycznych i kalorycznych w zakresie składu ciała, sprawności fizycznej i zdrowia metabolicznego u młodych myszy. Składniki odżywcze. 2019; 11.
- Most J, Gilmore LA, Smith SR, et al. Znacząca poprawa stanu zdrowia kardiometabolicznego u zdrowych osób nieposiadających osobowości podczas utraty wagi wywołanej ograniczeniem kalorycznym i utrzymania utraty wagi. Am J Physiol Endocrinol Metab. 2017; 314: E396-E405.
- Solon-Biet SM, McMahon AC, Ballard JWO, et al. Stosunek makroskładników odżywczych, a nie spożycia kalorii, dyktuje Zdrowie kardiometaboliczne, starzenie się i długowieczność myszy karmionych Ad Libitum. Cell Metab. 2014; 19: 418-430.
- Voortman T, van den Hooven EH, Tielemans MJ, et al. Spożycie białka we wczesnym dzieciństwie i zdrowie kardiometaboliczne w wieku szkolnym: badanie generacji R. Eur J Nutr. 2016; 55: 2117-2127.
- Johnson M, Bradford C. kwasy tłuszczowe Omega-3, omega-6 i omega-9: konsekwencje dla chorób układu krążenia i innych chorób. Lipidomika J. 2014; 4: 2153-0637.1000123.
- Simopoulos AP, Leaf a, Salem Jr N. podstawowe i zalecane spożycie kwasów tłuszczowych omega-6 i omega-3. Ann Nutr Metab. 1999; 43: 127-130.
- Manson JE, Cook NR, Lee IM, et al. Morskie kwasy tłuszczowe n-3 a profilaktyka chorób układu krążenia i nowotworów. New Engl J Med. 2019; 380: 23-32.
- Caldera PC, Deckelbaumc RJ. CURRENT OPINION omega-3 fatty acids and cardiovascular outcomes: an update. Curr Opin Clin Nutr Metab Care. 2018; 21: 000-000.
- Jia X, Kohli P, Virani SS. Omega – 3 Fatty Acid and Cardiovascular Outcomes: Insights From Recent Clinical Trials. Curr Atheroscler Rep. 2019; 21: 1.
- Poudyal H, Panchal SK, Diwan V, et al. Kwasy tłuszczowe Omega-3 a zespół metaboliczny: efekty i pojawiające się mechanizmy działania. Prog. 2011; 50: 372-387.
- Harris WS, Mozaffarian D, Rimm E, et al. Kwasy tłuszczowe Omega-6 a ryzyko chorób układu krążenia. Krążenie. 2009; 119: 902-907.
- Mathias RA, sierżant S, Ruczyński I in. Wpływ wariantów genetycznych FADS na metabolizm wielonienasyconych kwasów tłuszczowych omega6 u Afroamerykanów. Genetyka BMC. 2011; 12: 50.
- sierżant s, Hugenschmidt CE, Rudock ME, et al. Różnice w poziomach kwasu arachidonowego i wariantach genu desaturazy kwasów tłuszczowych (FAD) u Afroamerykanów i Amerykanów europejskich z cukrzycą lub zespołem metabolicznym. The British journal of nutrition. 2012; 107: 547-555.
- Simopoulos AP. Ewolucyjne aspekty diety, stosunek omega-6/omega-3 i zmienność genetyczna: konsekwencje żywieniowe dla chorób przewlekłych. Biomed Pharmacother. 2006; 60: 502-507.
- Simopoulos AP. Stosunek kwasów tłuszczowych omega-6/omega-3, zmienność genetyczna i choroby układu krążenia. Asia Pac J Clin Nutr. 2008; 17: 131-134.
- Hibbeln JR, Nieminen LRG, Blasbalg TL, et al. Zdrowe spożycie kwasów tłuszczowych n−3 i N–6: szacunki uwzględniające różnorodność na całym świecie. Am J Clin Nutr. 2006; 83: 1483s-1493s.
- Simopoulos AP. Znaczenie stosunku niezbędnych kwasów tłuszczowych omega-6/omega-3. Biomed Pharmacother. 2002; 56: 365-379.
- Chilton FH, Dutta R, Reynolds LM, et al. Precyzyjne odżywianie i wielonienasycone kwasy tłuszczowe Omega-3: przypadek spersonalizowanej suplementacji w zapobieganiu i leczeniu chorób ludzkich. Składniki odżywcze. 2017; 9: 1165.
- Serhan CN, Chiang N Van Dyke TE. Rozwiązywanie stanów zapalnych: podwójne przeciwzapalne i prorozdzielcze mediatory lipidowe. Nature reviews Immunology. 2008; 8: 349-361.
- Simopoulos AP. Znaczenie stosunku kwasów tłuszczowych Omega-6/Omega-3 w chorobach układu krążenia i innych chorobach przewlekłych. Exp Biol Med. 2008; 233: 674-688.
- Maruthur NM, Wang NY J. Al Lifestyle Interventions Reduce Coronary Heart Disease Risk. Krążenie. 2009; 119: 2026-2031.
- Larsson SC, Tektonidis TG, Gigante B, et al. Zdrowy styl życia i ryzyko niewydolności serca. Krążenie. 2016; 9: e002855.
- Kris-Etherton P, Fleming J, Harris WS. Debata o zaleceniach wielonienasyconych kwasów tłuszczowych N-6 dla zdrowia układu krążenia. J Am Diet Assoc. 2010; 110: 201-204.
