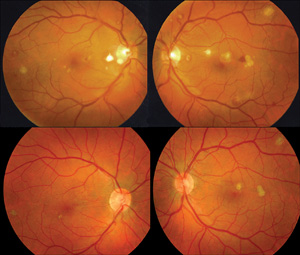
図1。 連続的な両側硝子体手術前(上の行)および硝子体手術後(下の行)のIV薬物乱用者における両眼のカラー眼底写真。 硝子体切除前には軽度の硝子体炎と両側の硝子体混濁があった。 出血性網膜脈絡膜炎の領域が存在する。 硝子体切除術および両眼への五つの連続アンホテリシン-B注射に続いて,網膜出血および硝子体不透明度の解消とともに残留網膜脈絡膜瘢痕が見られる。 この患者はまた、経口ケトコノゾールの一ヶ月を受けました。
内因性眼内炎は、病原体が血流を介して眼に到達する珍しいが、潜在的に壊滅的な眼内感染症である。 内因性眼内炎は、外因性眼内炎よりも一般的ではなく、様々な研究におけるすべての眼内炎症例の2〜8%を占める。1,2小児内因性眼内炎はさらに稀であり、すべての内因性眼内炎症例の0.1-4パーセントを構成する。2,3
素因の条件は、内因性眼内炎のための患者のリスクを決定する上で重要です。 不明な起源の急性または慢性の全ぶどう膜炎の患者では、診断を行うために侵襲的な診断手順、最も一般的には硝子体手術が必要な場合があります。 内因性眼内炎のための識別された危険因子は下記のものを含んでいます:慢性疾患(例えば、糖尿病、腎不全、敵意および後天性免疫不全シンドローム);immunosupressive処置;最近の侵略的な外科;静脈内の薬物乱用;留置のカテーテル;心内膜炎; 肝胆道感染症;臓器移植;妊娠または出産;尿生殖器手術;または歯科処置。4静脈内薬物乱用の歴史を引き出すことは、この問題を議論する患者の不本意を考えると、特に重要であり、しばしば困難である。 糖尿病、心臓病および悪性腫瘍のような根本的な病状の肯定的な歴史は1994年にAnnabelle A.Okadaらによる報告の患者の90%で報告されました。5内因性眼内炎患者の主要なレビューは、症例の56-68%において眼感染の素因となる根底にある病状を報告した。今回、Zenith H.Wuたちの研究グループは、90.9%の患者において既往の素因のある状態が同定され、最も一般的な全身状態は真性糖尿病(50%)であったと報告した。7
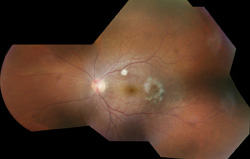
図2. 硝子体切除後のカンジダ内因性眼内炎患者の左眼底のカラー写真とアンホテリシン-Bの硝子体内注射による治療では,黄斑に白い網膜脈絡膜病変と真菌性眼内炎の後遺症として偏心黄斑孔を示した。 視力は20/30であった。 この患者はまた、経口ケトコノゾールの一ヶ月を受けました。
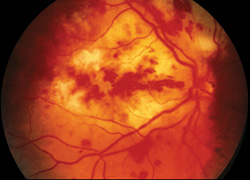
図3。 アスペルギルスによって引き起こされる内因性眼内炎を有する患者の右眼のカラー眼底写真。 患者は静脈内薬物乱用の病歴を有し,硝子体内および全身性アンホテリシンBで管理されたが,視力転帰は不良であった。 内因性眼内炎は、ほとんどの場合、細菌または真菌によって引き起こされます。
原因となる生物は地理的に異なります。 Bascom Palmer Eye Instituteの研究では、真菌が細菌よりも一般的な原因(62%の真菌対38%の細菌)として報告され、香港の研究では細菌が内因性眼内炎のより一般的な原因(72.7%の細菌対27.3%の真菌)として報告されている。東アジアからの7文献では、グラム陰性菌がより一般的な原因(70%)であり、クレブシエラが最も一般的な原因生物(60%)であると報告されている。9北米とヨーロッパからのデータは、グラム陰性生物の割合が32パーセントから1986年に52パーセントに増加したことを示した2003.6酵母は、より一般的な原因であり、真菌内因性眼内炎のカビと比較して、より良い視覚的転帰に関連している。10,11カンジダは、真菌の内因性眼内炎の原因となる最も一般的な生物である。8,11,12エイズ患者などの免疫抑制患者では、Cryptococcus、Mycobacterium avium、NocardiaおよびPneumocystis jiroveciなどの非定型生物を考慮する必要があります。
関与する眼には、痛み、発赤、飛蚊症または視力低下がある可能性があります。 診断は、症状を早期に報告することができないことによって、小児集団で遅延されます。 両側のある提示は例の14から25パーセントでそして一般にmeningococcus、Escherichia coliおよびKlebsiellaのような菌類そして細菌と報告されます。6内因性眼内炎は、最初に片側性であり、その後、仲間の眼に発症することがある。 細菌または真菌感染症は、虹彩微小嚢胞、hypopyon、硝子体ヘイズ、離散的な網膜結節、血管周囲網膜出血、細動脈塞栓または壊死性網膜の様々なグレードを示すことが 重度の症例は眼瞼炎に進行することがある。 前房にチョコレートブラウン滲出液が存在することから,Bacillusが責任生物であることが示唆され,Listeriaは茶色のhypopyonによって特徴付けられ,Serratiaは赤色のhypopyonによって特徴付けられた。
カンジダと真菌内因性眼内炎は、硝子体、脈絡網膜炎、hypopyon、血管周囲炎、視神経炎または脈絡網膜病変(クリーミー、深いとよく外接)でふわふわボールを持っていることが アスペルギルスのようなカビによる感染は、より劇症であり、典型的には網膜下腔に限定され、網脈絡膜病変(不明瞭なマージンと合流する)、網膜内出血、血管閉塞または完全な厚さの網膜壊死を有する可能性がある。 陽性の硝子体吸引培養物は、おそらくカビが酵母ほど一般的に硝子体を伴わないため、酵母よりもカビから得ることがより困難である。13
内因性眼内炎は、結膜炎、非感染性前ぶどう膜炎、虹彩炎、急性緑内障、蜂巣炎、白内障および、特に小児の網膜芽細胞腫を模倣することができる。 従って最初の提示のMisdiagnosisはケースの16から63パーセントで報告され、診断および適切な管理を遅らせます。6,12
内因性眼内炎の診断は、典型的には、眼内サンプル(水性または硝子体)からの感染の微生物学的証拠に続いて行われる。 血液、脳脊髄液または任意の外眼部位からの陽性培養は、非常に示唆的であり得る。 血液培養陽性率は、症例の33%から94%まで、広く変化する。6,8症状の局在化がない場合、内因性アスペルギルス眼内炎における血液からの診断収量は非常に低いと報告されている。14培養は、好気性および嫌気性培地(チョコレート寒天、羊血寒天およびサボロー寒天)の両方で設定し、最大二週間インキュベートする必要があります。 グラム染色は、細菌を評価するために一般的に使用されます。 真菌の増殖は、GeimsaまたはCalcorfluorの白色染色によって確認することができる。 組織サンプルのポリメラーゼ連鎖反応研究は、責任ある生物を同定するための迅速な方法であるが、抗生物質または抗真菌感受性を評価するために使
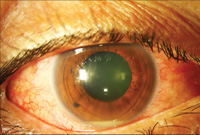
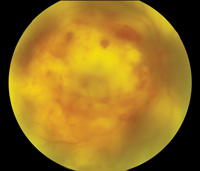
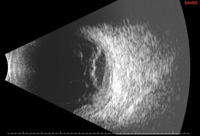
図4。 ノカルディア内因性眼内炎。 最初の硝子体生検は陰性であり,網膜下生検のみが陽性の培養を示した。 トップ画像(4a)は、プレゼンテーションで存在hypopyonを示しています。 中央の画像(4b)は、大きな黄斑下膿瘍を含む眼底所見を示す。 Bスキャン超音波検査(4c)は、神経感覚剥離と黄斑下腫瘤を示しています。
眼の超音波Bスキャンは、硝子体滲出液の程度およびタイプ、強膜の厚さ、脈絡膜のabcessおよび網膜剥離の存在を決定する上で重要である。 軌道のコンピュータ断層撮影スキャンは、軌道の関与を識別するのに役立ちます。 胸部X線、超音波腹部、CT腹部、心エコー検査、ガリウム-67スキャンなどの他の調査は、感染の全身的な焦点を特定するのに役立ちます。
治療
•細菌性内因性眼内炎。 Soon-Phaik Cheeたちは、全身性抗生物質が血液眼関門の破壊により眼の治療レベルを達成できることを報告した。1それにもかかわらず、全身性薬剤は、特に顕著な硝子体関与の設定において、硝子体内抗菌剤および硝子体切除術が最も頻繁に補充される。 バンコマイシン(1mg/0.1mL)およびセフタジジム(2.25mg/0.1mL)は、選択の硝子体内抗生物質のままである。 レビュー研究によると、硝子体手術を受けている眼は、硝子体手術を受けていない人よりも有用な視力を保持する可能性が3倍高い。6また、これらの眼は、摘出または核摘出を必要とする可能性が三倍低い。 バンコマイシン、シプロフロキサシン、アミノグリコシドまたは第三世代のセファロスポリンのような広域スペクトル全身抗生物質は、以前は治療の主力を占めていたが、現在は局所療法に補助的に使用されている。 推奨される抗生物質は、グラム陽性および陰性の生物のほとんどをカバーする広範囲の抗生物質である。 全身性抗生物質は、典型的には、少なくとも3〜4週間、または患者の外眼感染が指示するように継続される。
•真菌性内因性眼内炎。 治療は眼の関与の程度に依存する。 感染が網膜および脈絡膜に単離される場合、全身療法のみで十分である。 硝子体が関与する場合には、硝子体切除術および硝子体内抗真菌注射および全身療法が推奨される。15
静脈内アンホテリシン-Bは、古典的に選択された薬物であったが、その全身毒性の観点から慎重な監視が必要である。 局所療法と併せて経口ボリコノゾールまたはフルコナゾールがますます使用されている。 いずれかのボリコナゾールの硝子体内注射(100μ g/0。1ml)またはamphotericin-B(5から10μ g/0.1ml)は後部の区分のantifungal代理店の即時、十分なレベルを保障する。 ボリコナゾールは、フルコナゾールまたはアンホテリシン-Bが効果がないアスペルギルス種およびいくつかのカンジダ種(C.glabrataおよびC.kruseiのような)に対してより良いカバレッジを有する可能性がある。 Posaconazole、echinocandins、micafungin、caspofunginおよびanidulafunginのようなより新しいantifungal代理店に悪い目の浸透があり、endophthalmitisの使用のために推薦されません。16硝子体手術は、感染の負荷を減少させ、眼内構造に対する抗真菌剤のより良い入手可能性を高めるのに役立つ。 硝子体内注射を繰り返す必要性は、臨床的改善、眼の状態(硝子体切除対非硝子体切除)および抗真菌薬の薬物動態に基づいているべきである。
局所または全身性コルチコステロイドは、一般的に真菌性眼内炎では避けられているが、10それらの使用は議論の余地がある。14,15
アウトカム
内因性眼内炎の症例は、通常、視覚的転帰が悪い。 計数指以上の視力は22で報告されている。2~41件目17,18失明、抜去または脱核による視力の喪失は、症例の55〜69%で報告されている。6処置の後の視覚結果はカンジダのケースと比較して内生アスペルギルスのendophthalmitisのためにより悪く、処置のより時機を得た開始をもたらすカンジダの伝染の早期発見が原因であることができます。15
細菌感染の外眼病巣を有する患者は、5パーセントの報告された死亡率を有する6-32パーセント。19病原性生物の感染、宿主防御の不良、治療の遅延につながる誤診、治療の不十分さ、不適切な抗生物質の使用、眼瞼炎などの要因は予後不良と関連していると考えられている。 真菌感染症は死亡率が高く、全身性カンジダ感染症では7%の死亡率が報告されています。20
内因性眼内炎は潜在的に壊滅的な眼感染症であり、速やかに診断および管理する必要があります。 併用眼および全身抗生物質の使用が一般的である。 全身同時感染は一般的であり、高い死亡率と関連している。
Relhan博士は、bascom Palmer Eye Instituteのウイルス網膜疾患およびブドウ膜炎の研究員です。 彼女は前にハイデラバード、インドのLV Prasadの目の協会でvitreoretinal外科の後輩のコンサルタントだった。 Albini博士は、Bascom Palmer Eye Instituteの硝子体網膜疾患およびブドウ膜炎を専門とする臨床眼科の准教授です。 Flynn博士は、Bascom Palmerの硝子体網膜手術を専門とする眼科の教授です。 お問い合わせは、TAlbini@medのAlbini博士に指示する必要があります。miami.edu.
1.Chee SP,Jap A.内因性眼内炎. Curr Opin Ophthalmol2001;12(6):464-70.
2. Rachitskaya AV,Flynn HW,Davis JL. 免疫担当者12歳の子供のサルモネラ血清型Bによって引き起こされる内因性眼内炎。 2012;130(6):802-4. 土井:10.1001/archophthalmol.2011.1862.
3. Chaudhry IA、Shamsi FA、Al-Dhibi H、Khan AO。 小児内因性細菌性眼内炎:症例報告および文献のレビュー。 J AAPOS2006;10(5):491-3. 2006年7月にAvex Traxから発売された。
4. Flynn Hw Jr.内因性眼内炎の臨床的課題。 網膜2001;21(6):572-4.
5. 岡田AA、ジョンソンRP、ライルズWC、D’Amico DJ、ベイカー AS。 内因性細菌性眼内炎-10年間のレトロスペクティブ研究の報告。 眼科1994;101:832-8.
6. Jackson TL,Eykyn SJ,Graham EM,Stanford MR(2003). 内因性細菌性眼内炎:17年の将来のシリーズと267の報告された症例のレビュー。 2003;48(4):403-23.
7. 呉ZH、チャンRP、Luk FO、劉DT、チャンCK、Lam DS、ライTY。 8年間にわたる内因性眼内炎の臨床的特徴、微生物学的スペクトル、および治療成績のレビュー。 特開2012-265078 土井:10.1155/2012/265078. 2012年(平成23年)現在の世帯数と人口は以下の通り
8. Schiedler V、Scott IU、Flynn Hw Jr、Davis JL、Benz MS、Miller D.培養証明された内因性眼内炎:臨床的特徴および視力転帰。 Am J Ophthalm2004;137:725-31.
9. Wong JS,Chan TK,Lee HM,Chee SP. 内因性細菌性眼内炎:東アジアの経験と重度の眼の苦痛の再評価。 眼科2000;107:1483-91.
10. Lingappan A,Wykoff CC,Albini TA,Miller D,Pathengay A,Davis JL,Flynn Hw Jr.内因性真菌眼内炎: 経営戦略-経営戦略-経営戦略-経営戦略-経営戦略-経営戦略-経営戦略-経営戦略 2012年、153:162-6。e1. 土井:10.1016/j.ajo.2011.06.020. 2011年9月13日に発売された。
11. Sridhar J、Flynn HW Jr、Kuriyan AE、Miller D、Albini T.内因性真菌眼内炎:カビおよび酵母感染における危険因子、臨床的特徴、および治療結果。 2013年(平成20年)3月1日現在の世帯数と人口は以下の通りである。 土井:10.1186/1869-5760-3-60.
12. ———– 内因性眼内炎:三次ケアセンターでの文化陽性症例の18年間のレビュー。 医学(ボルチモア) 2003;82(2):97-105.
13. ラオ-ナ-ヒダヤット-ア-… 内因性真菌性眼内炎:アスペルギルス症と比較したカンジダ症の臨床的および組織病理学的変化の変化。 Am J Ophthalm2001;132(2):244-51.
14. Weishaar PD1,Flynn HW Jr,Murray TG,Davis JL,Barr CC,Gross JG,Mein CE,McLean Wc Jr,Killian JH. 内因性アスペルギルス眼内炎。 臨床特徴および処置の結果。 眼科1998;105:57-65.
15. Brod RD、Flynn HW、Miller D.内因性真菌眼内炎。 Duane’s clinical ophthomologyの略である。 2004年、ハーパー-アンド-ロウ(”Harper and Row”)と契約。 CD-ROM。 ch11
16. Bouza E1,Cobo-Soriano r,Rodríguez-Créixems M,Muñoz P,Suárez-Leoz M,Cortés C.有意な菌血症を有する入院患者における眼病変の前向き検索。 Clin感染Dis2000;30(2):306-12.
17. Riddell J4th1,Comer GM,Kauffman CA. 内因性真菌眼内炎の治療:新しい抗真菌剤に焦点を当てる。 Clin Infect Dis2011;52(5):648-53. ドイ:10.1093/cid/ciq204。 2011年(平成16年)現在の世帯数と人口は以下の通り
18. グリーンウォルドMJ、Wohl LG、Chを販売しています。 転移性細菌性眼球内炎:現代的な再評価。 Surv Othalmol1986;31(2):81-101.
19. 陳YJ1、Kuo HK、Wu PC、Kuo ML、Tsai HH、Liu CC、Chen CH. 内因性眼内炎のアウトカムの10年の比較:klebsiella pneumoniae感染と東アジアの経験。 網膜2004;24(3):383-90.
20. Menezes AV1,Sigesmund DA,Demajo WA,Devenyi RG. カンジダ眼内炎の入院患者の死亡率。 Arch Intern Med1994;154(18):2093-7.
