US Pharm. 2011; 36(5):HS-15-HS-26.
Il dolore toracico è un evento comune nelle impostazioni di assistenza primaria, acuta e urgente ed è uno dei motivi più citati per cui le persone cercano assistenza medica.1 Il dolore toracico rappresenta circa il 5% di tutte le visite al pronto soccorso e dall ‘ 1% al 2% delle visite ambulatoriali.2-4 Inoltre, il dolore toracico è una delle principali cause di ricovero ospedaliero e una lamentela comune nell’ambito della cura acuta.5
Il dolore toracico ha varie eziologie, da condizioni potenzialmente letali a patologie benigne e semplici tensioni muscolari. È necessaria un’ampia diagnosi differenziale, che porta a sfide nella valutazione e nella gestione del dolore toracico. Inoltre, la valutazione del dolore toracico è complicata dalla dissociazione tra l’intensità dei segni e dei sintomi e la gravità della causa sottostante del dolore toracico, nonché dalla presentazione spesso vaga e dalla localizzazione indistinta del dolore.1,2
In generale, il dolore è un’esperienza complessa e soggettiva. Il dolore viscerale, incluso il dolore toracico, è difficile da localizzare, diffuso nel carattere e di solito riferito a strutture somatiche.1,2 Il dolore viscerale è anche associato a risposte più autonome e motorie rispetto al dolore somatico. In particolare, il dolore toracico è solitamente caratterizzato da una sensazione spiacevole localizzata al torace.1 Le descrizioni del dolore toracico variano ampiamente, coinvolgendo termini come ” bruciore”, “dolorante”, “lancinante” o ” pressione.”2
Uno dei fattori più significativi nella valutazione del dolore toracico è la distinzione tra dolore toracico cardiaco e non cardiaco. È spesso difficile discriminare tra questi due tipi di dolore e i pazienti possono avere cause cardiache e non cardiache simultanee.6,7 Le cause non cardiache sono comuni, ma le cause cardiache non devono essere trascurate, poiché il dolore toracico cardiaco può essere un indicatore di malattie cardiovascolari (CVD).4 Le malattie cardiache rimangono la principale causa di morte negli Stati Uniti; ogni anno, il 36% dei decessi (circa 870.000 casi) negli Stati Uniti sono attribuiti alla CVD.2-4 Nel 2009, i costi diretti e indiretti di CVD ammontavano a più di billion 165 miliardi negli Stati Uniti.3 La diagnosi precoce del dolore toracico cardiaco e l’intervento precoce sono fondamentali per ridurre la morbilità e la mortalità associate alla CVD.8
VALUTAZIONE DEL DOLORE TORACICO
Una storia medica approfondita e un esame fisico sono essenziali nella valutazione del dolore toracico.2,3 Al fine di riconoscere i pazienti che necessitano di un intervento tempestivo e potenzialmente salvavita, il programma nazionale di allerta per gli attacchi cardiaci raccomanda la valutazione immediata dei pazienti con i seguenti sintomi: dolore toracico, pressione, oppressione o pesantezza o dolore che si irradia al collo, alla mascella, alle spalle, alla schiena o alle braccia; indigestione, bruciore di stomaco o nausea e/o vomito associati a dolore toracico; mancanza persistente di respiro; o debolezza, vertigini, stordimento o perdita di coscienza.6
Se i sintomi non garantisce un intervento immediato per la vita-minacciando cause, la valutazione iniziale dovrebbe includere una storia medica che enfatizza le caratteristiche e la localizzazione del dolore, il tempo di insorgenza del dolore, attività a tempo di insorgenza, la durata dei sintomi, alleviare o fattori aggravanti, storia di precedenti dolore, presenza di fattori di rischio, e altri sintomi associati.1,2,4,6 Fattori di rischio coronarico dovrebbero anche essere valutati, così come la possibilità di uso illegale di droghe.6 Fattori di rischio comuni per la malattia coronarica (CAD) includono età avanzata, sesso maschile, storia familiare di CAD e malattie comorbide come diabete mellito, ipertensione, ipercolesterolemia e uso di tabacco.3,9
Oltre a una storia medica e ad un esame fisico, la maggior parte degli adulti con dolore toracico dovrebbe avere un ECG e una radiografia del torace, a meno che non venga determinata un’evidente causa non pericolosa per la vita del dolore toracico nell’indagine iniziale.2,4 Inoltre, i marcatori del sangue per lesioni miocardiche, gli aiuti decisionali per stratificare i pazienti in base al loro rischio di complicanze, i primi test di esercizio e varie tecniche di imaging e percorsi clinici forniscono una maggiore precisione ed efficienza della valutazione del dolore toracico. Per i pazienti con un basso rischio di complicanze o CVD, il beneficio di ulteriori test e valutazioni deve essere bilanciato con i costi e gli inconvenienti che accompagnano test e procedure con una bassa probabilità di migliorare i risultati e il rischio di risultati falsi positivi.6
GESTIONE DEL DOLORE TORACICO
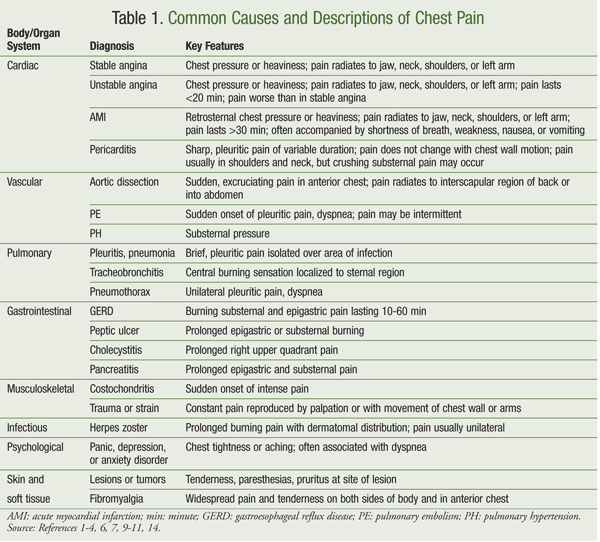
Le cause più comuni di dolore toracico e le loro descrizioni sono elencate nella TABELLA 1. L’obiettivo della gestione del dolore toracico, come con tutto il controllo del dolore, è quello di trovare la causa e trattarla in modo appropriato, con il farmaco giusto alla dose efficace più bassa con il minor numero possibile di effetti collaterali.1,10 I principi generali dei disturbi respiratori, cardiaci, muscolo-scheletrici, gastrointestinali (GI) e psicologici si applicano al trattamento del dolore toracico sia cardiaco che non cardiaco.1,7,10
Dolore toracico cardiaco
Diverse cause di dolore toracico potenzialmente letali richiedono attenzione immediata e devono essere escluse prima di poter determinare altre cause. Queste condizioni includono sindrome coronarica acuta (ACS), embolia polmonare (PE) e dissezione aortica.1-3, 9 ACS è la diagnosi potenzialmente fatale più significativa di dolore toracico.2 Quindici per cento al 25% dei pazienti che presentano dolore toracico sono diagnosticati con ACS, una diagnosi ampia che include qualsiasi condizione che si traduce in ischemia miocardica, che vanno da angina instabile a infarto miocardico acuto (AMI). L’ischemia miocardica di solito si verifica in presenza di aterosclerosi coronarica, ma l’ischemia può accompagnare qualsiasi malattia o processo che occlude un’arteria coronaria o diminuisce la perfusione miocardica, come un trombo o embolia, stenosi aortica o cardiomiopatia.6
L’angina, la classica manifestazione dell’ischemia miocardica, è solitamente descritta come una forte pressione toracica o una sensazione di spremitura o bruciore ed è spesso accompagnata da difficoltà respiratorie. L’angina si irradia spesso alla spalla sinistra, al collo o al braccio e si sviluppa in intensità per un periodo di diversi minuti.6 Mentre l’esercizio fisico o lo stress psicologico possono innescare l’angina, la condizione si verifica più comunemente senza evidenti fattori precipitanti.3,6 La presentazione tipica include il dolore che è substernale, provocato dallo sforzo e alleviato dal riposo o dalla nitroglicerina.3,4 Dolore toracico anginoso indica un alto rischio di CAD.4
Una presentazione atipica del dolore toracico riduce la probabilità che il dolore toracico sia dovuto all’ischemia. Le linee guida dell’American College of Cardiology and American Heart Association (ACC/AHA) elencano diversi descrittori che non sono caratteristici dell’ischemia miocardica: dolore pleuritico (dolore acuto causato da movimenti respiratori o tosse); dolore o disagio situato principalmente nell’addome medio o inferiore; dolore localizzato alla punta di un dito; dolore riprodotto con movimento o palpazione della parete toracica o delle braccia; dolore costante persistente per molte ore; breve dolore della durata di pochi secondi; e dolore che si irradia agli arti inferiori.6 Tuttavia, i sintomi atipici non possono escludere la presenza di ACS e dovrebbero essere solo una considerazione nella diagnosi di dolore toracico.6,8,11
La supplementazione di ossigeno è di routine per tutti i pazienti con dolore toracico correlato a ACS. È raccomandato per tutti i pazienti con AMI durante le prime 6 ore dopo l’insorgenza dei sintomi e più a lungo se sono presenti altri stati patologici che causano ipossiemia.9 Inoltre, nei pazienti che presentano dolore toracico coerente con ACS, l’aspirina deve essere somministrata il prima possibile e continuata indefinitamente se non esiste allergia all’aspirina. Clopidogrel deve essere sostituito in caso di allergia all’aspirina o intolleranza GI.9,12
Gli inibitori della glicoproteina IIb / IIIa bloccano l’aggregazione piastrinica e sono raccomandati per i pazienti con angina instabile e infarto miocardico senza elevazione della ST.9,12 agenti attualmente disponibili includono abciximab, tirofiban ed eptifibatide.8 Inoltre, le linee guida ACC/AHA raccomandano l’anticoagulazione con eparina non frazionata (UFH) o eparina a basso peso molecolare (LMWH) aggiunta alla terapia antipiastrinica per il trattamento dell’ACS.12 LMWHs attualmente disponibili includono enoxaparina, dalteparina e tinzaparina.8 L’UFH deve essere regolato per mantenere un tempo parziale di tromboplastina da 1,5 a 2,0 volte il controllo.9 LMWH è un’alternativa all’UFH nei pazienti di età inferiore ai 75 anni con funzione renale stabile; LMWH è preferito rispetto all’eparina come anticoagulante in assenza di insufficienza renale.9,12
La nitroglicerina, la pietra angolare del trattamento antianginoso, fornisce sollievo dai sintomi nei pazienti con dolore toracico cardiaco in corso.9,11 La morfina può anche essere usata per controllare il dolore nei pazienti affetti da AMI, ma deve essere somministrata con cautela a basse dosi.9 Inoltre, i beta-bloccanti per via endovenosa o orale devono essere somministrati a pazienti affetti da AMI senza controindicazioni a tale trattamento, come infarto miocardico con innalzamento della ST e insufficienza ventricolare sinistra moderata, o bradicardia, ipotensione, shock, asma attivo o malattia reattiva delle vie aeree.8,9
La dissezione aortica acuta è l’emergenza aortica più comune e più letale e ha il più alto tasso di mortalità tra le cause potenzialmente letali di dolore toracico.9 La dissezione aortica acuta causa l’insorgenza improvvisa di dolore straziante e lacerante la cui posizione riflette il sito e la progressione della dissezione.6,9 La dissezione aortica può anche presentarsi con ictus, insufficienza cardiaca, sincope, dolore o debolezza agli arti inferiori, dolore alla schiena e ai fianchi e dolore addominale.9
La dissezione aortica di solito si verifica in presenza di fattori di rischio come ipertensione, gravidanza, aterosclerosi, uso illegale di droghe, malattia del tessuto connettivo e condizioni che portano alla degenerazione del tessuto aortico.La dissezione aortica 6,9,11 viene trattata eliminando i fattori favorevoli alla progressione della dissezione, inclusa l’elevata pressione sanguigna. Interventi appropriati includono nitroprussiato di sodio somministrato per via endovenosa per ottenere una pressione sistolica compresa tra 100 e 120 mmHg e beta-bloccanti orali o per via endovenosa per evitare tachicardia riflessa secondaria al nitroprussiato di sodio. La consultazione chirurgica rapida è raccomandata per i pazienti con sospetta dissezione aortica.9
L’incidenza annuale di EP è stimata in 200 casi per milione di persone.10 Il tasso di mortalità per PE non trattata è del 18,4%, che rappresentano fino a 200.000 morti ogni anno negli Stati Uniti 9,11 PE spesso causa dispnea e dolore toracico pleuritico, ma PE può essere asintomatica. Emboli più grandi causano dolore substernal grave e persistente, mentre emboli più piccoli causano dolore toracico pleuritico laterale.6 La terapia anticoagulante con UFH, LMWH o fondaparinux riduce efficacemente la mortalità in PE.11
Dolore toracico non cardiaco
Il dolore toracico non cardiaco può essere causato da disturbi muscoloscheletrici, anomalie dei visceri addominali e condizioni psicologiche, tra le altre anomalie.6,13 Ancor più del dolore toracico cardiaco, il dolore toracico non cardiaco è difficile da definire, diagnosticare e gestire.1,14
Circa il 20% al 30% dei pazienti con dolore toracico sono classificati come aventi dolore toracico non cardiaco sulla base di normali risultati di cateterizzazione cardiaca o altre valutazioni diagnostiche. Ogni anno, circa 200.000 nuovi casi di dolore toracico non cardiaco si verificano negli Stati Uniti 14 La morbilità tra i pazienti con dolore toracico non cardiaco è considerevole, e questi pazienti tendono ad avere un alto uso di servizi sanitari e terapie empiriche e riportano una generale insoddisfazione per le cure ricevute.7,14
I disturbi respiratori e pleuropolmonari sono cause comuni di dolore toracico non cardiaco. Pleurite e versamenti pleurici si verificano frequentemente nelle malattie del tessuto connettivo e il dolore è spesso alleviato da farmaci antinfiammatori non steroidei (FANS); i corticosteroidi possono ridurre l’infiammazione nei pazienti che rimangono sintomatici dopo il trattamento con FANS. La polmonite si presenta frequentemente con dolore toracico localizzato sull’area di infezione. Il trattamento della polmonite si basa sulla terapia antimicrobica guidata da rapporti di sorveglianza locali.10
I disturbi gastrointestinali sono una fonte comune di dolore toracico non cardiaco. La malattia da reflusso gastroesofageo( GERD), una delle cause più comuni di dolore toracico non cardiaco, si presenta con dolore simile all’angina.14 GERD può essere associato ad un tipo di compressione o bruciore di dolore substernale che si irradia al collo, alla schiena o alle braccia.6,14 Il dolore è generalmente peggiore dopo i pasti e in posizione supina, e l’esercizio fisico e lo stress emotivo possono precipitare il dolore associato a GERD.11 GERD è stato riportato in ben il 60% delle persone con dolore toracico.13,14
Il dolore toracico associato a GERD è gestibile, il più delle volte con un inibitore della pompa protonica. Inoltre, la perdita di peso è raccomandata per i pazienti in sovrappeso o obesi con GERD e dolore toracico non cardiaco. Altre modifiche dello stile di vita, tra cui evitare cibi trigger e alzare la testa del letto, potrebbero non alleviare completamente il dolore toracico associato a GERD.14
I fattori psicologici sono significativi nella diagnosi e nella gestione del dolore toracico. Circa il 30% dei pazienti con dolore toracico non cardiaco sperimenta disturbi di panico o ansia.13 C’è un alto tasso di ansia e depressione tra i pazienti con dolore toracico cardiaco e non cardiaco, quindi il dolore non dovrebbe essere immediatamente attribuito a fattori psicologici prima che le eziologie organiche siano escluse.15 Il trattamento delle cause psicogene del dolore toracico non è specifico per il dolore toracico e include la terapia cognitivo-comportamentale e la terapia ansiolitica e antidepressiva.7
Le condizioni muscoloscheletriche sono la causa nel 25% al 35% dei pazienti con dolore toracico non cardiaco.13 Il dolore toracico riproducibile con la palpazione è molto probabilmente di origine muscolo-scheletrica. Una causa comune di dolore toracico non cardiaco è la costocondrite, l’infiammazione di una costola o cartilagine attaccata a una costola. Questa condizione è alleviata da analgesici, anestetici locali o agenti antinfiammatori. Malattie infettive come l’herpes zoster possono anche causare dolore toracico diffuso. Il dolore di solito si risolve una volta che l’infezione è adeguatamente trattata con agenti antivirali.7
Trattamento
Con un’ampia diagnosi differenziale, non è sempre stabilita una causa definitiva per il dolore toracico e la valutazione continua è spesso il miglior corso.2 In assenza di una diagnosi definitiva, è appropriata l’analgesia sistemica per il dolore toracico. Analgesici di prima linea, tra cui paracetamolo e FANS, possono essere utilizzati in modo sicuro per il dolore lieve nella maggior parte dei pazienti. Oppioidi e analgesici adiuvanti possono essere aggiunti se la terapia di prima linea non allevia il dolore. Le dosi di agenti analgesici devono essere regolate individualmente in base al livello di dolore, alla storia del farmaco e alle allergie.7,8
La valutazione e la gestione appropriate del dolore toracico, se la sua origine è cardiaca o non cardiaca, comporta il trattamento della causa sottostante del dolore, migliorando i risultati del paziente e riducendo al minimo le interazioni farmacologiche e gli eventi avversi. Per i pazienti in terapia intensiva, il dolore toracico può verificarsi come parte dei sintomi o delle sequele che richiedono attenzione e gestione farmacologica.8
RUOLO DEL FARMACISTA
I farmacisti sono ben posizionati per fornire una gestione completa di più stati patologici per migliorare la qualità della vita, ridurre la recidiva del dolore toracico e ridurre al minimo le complicanze. I farmacisti dovrebbero rivedere i farmaci e formulare raccomandazioni ai prescrittori sulla base delle migliori prove disponibili. Poiché il ritmo della ricerca clinica è rapido, i farmacisti devono essere vigili per essere aggiornati sulle attuali raccomandazioni basate sull’evidenza e agire su tali raccomandazioni nella pratica clinica. I farmacisti svolgono anche un ruolo importante nell’educare i pazienti sui loro farmaci e rafforzare le modifiche dello stile di vita come parte del trattamento completo. I farmacisti acuti di cura possono facilitare una transizione regolare alla regolazione della comunità per i pazienti che rimarranno sulla terapia cronica per le circostanze che causano il dolore toracico. Migliorando la gestione della terapia farmacologica e ottimizzando la qualità delle cure, i farmacisti sono membri importanti del team di assistenza sanitaria multidisciplinare.8
1. Lee-Chiong T, Gebhart GF, Matthay RA. Dolore toracico. In: Mason RJ, Broaddus VC, Martin T, et al, eds. Il manuale di medicina respiratoria di Murray e Nadel. 5a ed. Filadelfia, PA: Saunders Elsevier; 2010.
2. Brown JE, Hamilton GC. Dolore toracico. In: Marx JA, Hockberger RS, Pareti RM, et al, eds. Medicina d’urgenza di Rosen: concetti e pratica clinica. 7a ed. Filadelfia, PA: Mosby Elsevier; 2009.
3. Jones ID, Slovis CM. Insidie nella valutazione del paziente a basso rischio di dolore toracico. Emerg Med Clin Nord Am.
4. Cayley WE Jr. Diagnostica la causa del dolore al petto. Am Fam Medico. 2005;72:2012-2021.
5. Karnath B, Holden MD, Hussain N. Dolore toracico: differenziare le cause cardiache da quelle non cardiache. Hosp Medico. 2004;40:24-27,38.
6. Cannon CP, Lee TH. Approccio al paziente con dolore toracico. In: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 8a ed. Filadelfia, PA: Saunders Elsevier; 2007.
7. Yelland M, Cayley WE Jr, Vach W. Un algoritmo per la diagnosi e la gestione del dolore toracico nelle cure primarie. Med Clin Nord Am. 2010;94:349-374.
8. DiPiro JP, Talbert RL, Yee GC, et al, eds. Farmacoterapia: un approccio fisiopatologico. 7a ed. La nostra azienda: McGraw-Hill Medical; 2008.
9. Haro LH, Decker WW, Boie ET, Wright RS. Approccio iniziale al paziente che ha dolore al petto. Cardiol Clin. 2006; 24:1-17,v.
10. Brims FJ, Davies LUI, Lee YC. Dolore toracico respiratorio: diagnosi e trattamento. Med Clin Nord Am.
11. Woo KM, Schneider JI. Reclami capo ad alto rischio I: dolore al petto – i tre grandi. Emerg Med Clin Nord Am. 2009; 27: 685-712,x.
12. I nostri servizi sono a vostra disposizione. Aggiornamento delle linee guida ACC/AHA per la gestione di pazienti con angina instabile e infarto miocardico senza elevazione del segmento ST-2002: articolo di sintesi: un rapporto dell’American College of Cardiology / American Heart Association Task Force sulle linee guida pratiche (Comitato per la gestione dei pazienti con angina instabile). Circolazione.
13. Ruigómez A, Massó-González EL, Johansson S, et al. Dolore toracico senza cardiopatia ischemica accertata in pazienti di cure primarie: comorbidità e mortalità associate. Gen. Pract. 2009;59: e78-e86.
14. Oranu AC, Vaezi MF. Dolore toracico non cardiaco: malattia da reflusso gastroesofageo. Med Clin Nord Am.
15. Eken C, Oktay C, Bacanli A, et al. Ansia e disturbi depressivi in pazienti che presentano dolore toracico al pronto soccorso: un confronto tra origine cardiaca e non cardiaca. J Emerg Med. 2010;39:144-150.
