20 agosto 2019, dallo staff NCI
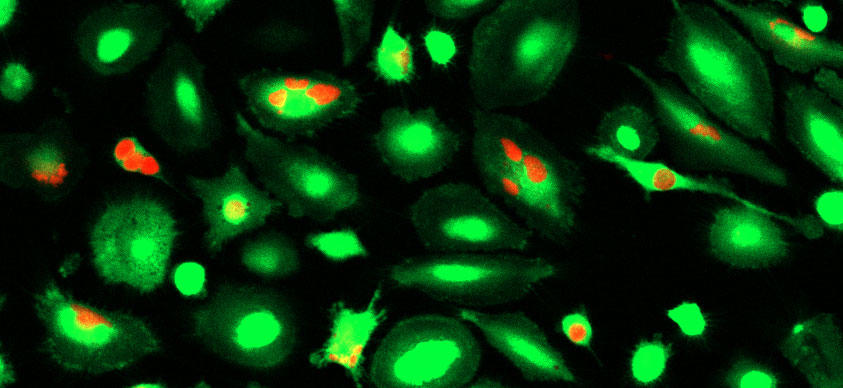
Cellule immunitarie chiamate macrofagi (verdi) che hanno inghiottito cellule di cancro al seno (rosse) trattate con anticorpi che bloccano le proteine CD24 e CD47.
Una proprietà delle cellule tumorali che può aiutarli a guadagnare e mantenere un punto d’appoggio nel corpo è la loro capacità di eludere il rilevamento e la distruzione da parte del sistema immunitario umano. Alcune cellule tumorali, ad esempio, producono quantità superiori al normale di proteine chiamate segnali “don’t eat me”, che si trovano sulla superficie cellulare.
Queste proteine” don’t eat me ” sono un tipo di checkpoint immunitario. Sono “come mantelli di invisibilità per il cancro”, impedendo ai globuli bianchi chiamati macrofagi di rilevare, inghiottire e divorare le cellule tumorali, ha spiegato Irving Weissman, MD, della Stanford University School of Medicine.
In un nuovo studio, il Dr. Weissman ei suoi colleghi hanno scoperto che una proteina chiamata CD24 è un nuovo segnale “non mangiarmi” che credono sia un potenziale bersaglio per l’immunoterapia del cancro.
I risultati del team suggeriscono che il cancro ovarico e il cancro al seno triplo negativo, entrambi notoriamente difficili da trattare, sono tra i tumori che potrebbero essere presi di mira bloccando CD24, ha detto Amira Barkal, un MD, Ph. D. studente a Stanford e ricercatore principale sul nuovo studio, che è stato pubblicato il 31 luglio su Nature.
È necessario un ulteriore lavoro per comprendere meglio il ruolo del CD24 nei tumori umani e sviluppare farmaci in grado di bloccarne l’attività, ha affermato Susan McCarthy, Ph. D., della Divisione di biologia del cancro del NCI. Ma lo studio “fornisce reali possibilità” che il targeting CD24 potrebbe aiutare il sistema immunitario di un paziente ad agire più fortemente contro alcuni tumori, tra cui il cancro ovarico e il cancro al seno triplo negativo, per il quale l’immunoterapia ha finora dimostrato un’efficacia limitata, ha detto il dott.
La maggior parte dei tipi di immunoterapia già in uso colpiscono i globuli bianchi chiamati cellule T, che sono componenti chiave della seconda linea di difesa immunitaria del corpo, nota come immunità adattativa. Al contrario, i macrofagi, la cui azione CD24 sopprime, fanno parte del sistema immunitario innato-la prima linea di difesa del corpo contro le infezioni e le cellule anormali.
Le nuove scoperte, ha detto il dottor McCarthy, sono un promemoria che i macrofagi, e non solo le cellule T, possono eliminare le cellule tumorali.
Alla ricerca di nuovi segnali “Don’t Eat Me”
Il solito scopo dei segnali” don’t eat me ” è quello di impedire ai macrofagi di attaccare le cellule normali del corpo. Nell’ultimo decennio, il Dott. Il laboratorio di Weissman ha identificato altre tre proteine “don’t eat me”, PD-L1, CD47 e B2M, che le cellule tumorali usano per eludere i macrofagi.
Oltre a servire come segnale “non mangiarmi” ai macrofagi, PD-L1, che è presente su alcune cellule tumorali, si lega alla proteina del checkpoint immunitario PD-1 sulle cellule T per abbassare la risposta immunitaria adattativa.
I trattamenti che mirano a PD-L1 sulle cellule tumorali sono già usati per trattare alcuni tipi di cancro e gli anticorpi che bloccano CD47 sono in studi clinici in fase iniziale. (Dott. Weissman è co-fondatore, direttore e consulente di una società che detiene licenze per scoperte basate su CD47.)
Poiché non tutti i pazienti con tumori che esprimono CD47 rispondono allo stesso modo agli anticorpi bloccanti CD47, Barkal e altri nel laboratorio del Dr. Weissman sospettavano che alcune cellule tumorali avessero proteine aggiuntive, ancora sconosciute “non mangiarmi”.
Per cercare nuove proteine “don’t eat me”, il team ha approfittato del fatto che tutte e tre le proteine precedentemente identificate di questo tipo producono tipi simili di segnali all’interno dei macrofagi. Questi segnali sopprimono la capacità dei macrofagi di inghiottire le cellule, ha detto il dottor Weissman.
” Abbiamo iniziato a cercare in una varietà di tumori umani per vedere se c’erano molecole aggiuntive che utilizzavano questo stesso tipo di meccanismo di segnalazione ed erano presenti ad alti livelli in diversi tipi di tumore. Ed è così che siamo entrati in CD24″, ha detto Barkal.
Utilizzando i dati del programma Cancer Genome Atlas e del programma TARGET di NCI, il team di Stanford ha scoperto che l’espressione del gene CD24 era più alta nei tumori che nel corrispondente tessuto normale. L’espressione di CD24 è stata elevata più drammaticamente nel cancro ovarico. Era anche marcatamente più alto nel cancro al seno triplo negativo rispetto alle cellule mammarie sane o nei tumori al seno positivi ai recettori degli estrogeni e del progesterone.
In ulteriori esperimenti, il team ha dimostrato che i macrofagi che si infiltrano nei tumori interagiscono con CD24 attraverso un recettore chiamato Siglec-10.
Il caso per bloccare CD24
Per scoprire se CD24 è una nuova proteina “non mangiarmi”, i ricercatori hanno utilizzato uno strumento di editing genetico per rimuovere il gene che produce la proteina CD24 da una linea cellulare di cancro al seno umano coltivata in laboratorio. Hanno poi mescolato le cellule CD24-carenti e le cellule normali di cancro al seno con macrofagi umani in piatti di laboratorio.
“Abbiamo visto che le cellule che erano carenti di CD24 erano inghiottite e mangiate, o eliminate, dai macrofagi molto più facilmente delle cellule tumorali che avevano CD24”, ha detto Barkal.
Trattare le cellule tumorali che esprimono CD24-comprese quelle di pazienti con carcinoma ovarico metastatico o carcinoma mammario triplo negativo-con un anticorpo che blocca l’interazione tra CD24 e il suo recettore sui macrofagi, Siglec-10, ha anche potenziato la capacità dei macrofagi di eliminare le cellule tumorali. Al contrario, l’anticorpo CD24-blocking non ha avuto alcun effetto sulla clearance dei macrofagi delle cellule tumorali che mancava di CD24.
Esperimenti su topi hanno ulteriormente collegato CD24 alla crescita del tumore e hanno dimostrato che può impedire ai macrofagi di attaccare le cellule tumorali. Inoltre, nei topi con tumori già stabiliti, il trattamento con cinque dosi dell’anticorpo di blocco CD24 per 2 settimane ha ridotto la crescita del tumore rispetto al trattamento con un anticorpo non mirato a CD24 (controllo).
Poiché alcune cellule tumorali possono avere livelli elevati di CD24 e CD47, il team ha anche testato gli effetti del trattamento combinato con anticorpi bloccanti CD24 e CD47 su vari tipi di cellule tumorali in esperimenti di laboratorio.
I risultati suggeriscono che il blocco di più proteine “non mangiarmi” può essere più efficace nel trattamento di alcuni tumori, ha concluso il team di ricerca, e che CD24 è il segnale dominante “non mangiarmi” in altri tumori, tra cui il cancro ovarico e il cancro al seno triplo negativo.
E poiché i livelli di CD24 sono marcatamente più alti in alcuni tumori che nel tessuto normale corrispondente, Barkal ha detto, le terapie CD24-blocking dovrebbero essere in grado di indirizzare ed eliminare le cellule tumorali senza danneggiare le cellule sane.
” Questo studio è importante perché abbiamo già avuto indicazioni da studi precedenti che se una cellula tumorale ha più proteine “non mangiarmi”, allora dovrai bloccare più proteine e capire quali sono critiche per ogni tipo di cancro”, ha detto il dottor McCarthy.
Tracciando un percorso in avanti
Per dare seguito alle nuove scoperte, Barkal ha dichiarato: “Avremo bisogno di analizzare più tumori primari dai pazienti per capire fino a che punto CD24 è presente—e trovato a livelli elevati—nel seno, nelle ovaie e in altri tumori.”
Il lavoro futuro dovrà anche determinare se ci sono ulteriori segnali “non mangiarmi” che dovrebbero essere bloccati, ha detto il dottor Weissman. Identificare quali sono espressi in ogni tipo di cancro, così come in diversi pazienti con lo stesso tipo di tumore, ha detto, può aiutare a prevedere quali pazienti risponderanno a terapie specifiche che bloccano questi segnali, ha detto.
A più lungo termine, il team spera di sviluppare un anticorpo bloccante CD24 che sia sicuro per l’uso nelle persone e iniziare a testarlo nei pazienti, ha detto Barkal.
” Non sappiamo ancora se il blocco CD24 sarà efficace da solo in alcuni tumori o se dovrà essere combinato con altre immunoterapie o altri farmaci antitumorali per ottimizzare l’effetto”, ha detto Barkal.
Inoltre, il Dr. Weissman ha avvertito, mentre il team ha utilizzato un tipo specifico di macrofagi umani nei loro esperimenti di laboratorio, la situazione nei pazienti è probabile che sia più complicata. Il sistema immunitario umano comprende molti sottotipi di macrofagi, e singoli tumori umani possono contenere più di uno di questi, ha detto.
