14 ottobre 2020, da NCI Personale
Un nuovo studio conferma che il diffuso uso del vaccino HPV riduce l’incidenza del cancro cervicale, in particolare per le donne che sono stati vaccinati quando sono più giovani.
In quello che molti leader sanitari globali chiamano uno studio fondamentale, i ricercatori in Svezia hanno confermato che l’uso diffuso del vaccino contro il papillomavirus umano (HPV) riduce drasticamente il numero di donne che svilupperanno il cancro cervicale.
Nello studio di quasi 1.7 milioni di donne, l’efficacia del vaccino è stata particolarmente pronunciata tra le ragazze vaccinate prima dei 17 anni, tra le quali c’è stata una riduzione di quasi il 90% dell’incidenza del cancro cervicale durante il periodo di studio di 11 anni (dal 2006 al 2017) rispetto all’incidenza nelle donne che non erano state vaccinate.
“Questo è un vaccino contro il cancro, che può salvare vite umane”, ha detto il leader dello studio, Jiayao Lei, Ph. D., del Karolinska Institute di Stoccolma.il sito è stato pubblicato nel 2012., l’oms studia la prevenzione del cancro e i vaccini HPV presso l’Università della Carolina del Nord, ha definito i risultati dello studio “incredibilmente potenti.”I risultati sono stati pubblicati il 30 settembre nel New England Journal of Medicine.
Studi e studi clinici fino ad oggi hanno costantemente dimostrato che i vaccini HPV sono estremamente efficaci nel ridurre le infezioni con i tipi di virus che possono portare al cancro, così come i precancri cervicali. Ma a causa del lungo tempo tra l’infezione e il cancro, doveva ancora essere dimostrato che la vaccinazione HPV previene i tumori cervicali.
“Poiché la vaccinazione HPV previene l’infezione da HPV persistente e il precancro cervicale, i precursori del cancro cervicale, eravamo fiduciosi che alla fine avremmo osservato che la vaccinazione HPV previene il cancro cervicale. Sapevamo anche che ci sarebbe voluto del tempo per osservarlo”, ha detto Aimée R. Kreimer, Ph. D., della Divisione di epidemiologia e genetica del cancro del NCI, che studia i vaccini HPV e la prevenzione del cancro.
“Il cancro cervicale può essere una diagnosi devastante”, ha detto Abbey Berenson, M. D., Ph. D., specializzato in salute delle donne presso il ramo medico dell’Università del Texas. I risultati dello studio, ha continuato il Dr. Berenson, “inviano un messaggio incredibilmente importante” sull’impatto che l’uso diffuso del vaccino HPV può avere.
La prova mancante
Ampi studi clinici sui vaccini HPV—che hanno arruolato migliaia di partecipanti e li hanno seguiti nel tempo—hanno valutato la loro capacità di prevenire infezioni cervicali con tipi di HPV che causano il cancro e lo sviluppo di lesioni precancerose nella cervice che possono derivare da tali infezioni.
Gli studi clinici non hanno misurato se il vaccino previene il cancro cervicale perché le lesioni precancerose nella cervice trovate durante uno studio clinico sarebbero state trattate, prevenendo la loro progressione verso il cancro, ha spiegato il Dr. Kreimer.
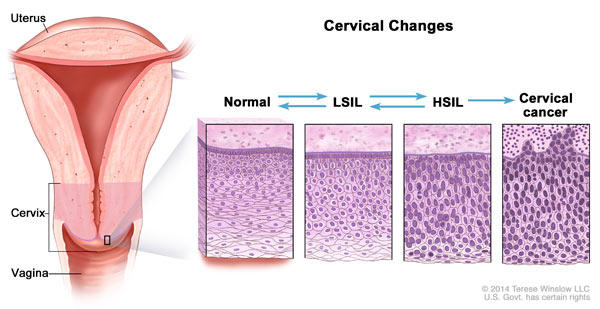
Lo studio svedese, tuttavia, ha guardato indietro nel tempo a un’enorme popolazione di donne. E per il loro studio, i ricercatori svedesi avevano due fattori a loro favore: i dati a livello individuale nel registro nazionale della sanità pubblica del paese e il fatto che, a partire dal 2007, il paese ha condotto una serie di programmi di vaccinazione HPV a livello nazionale.
Lo studio svedese non è il primo grande studio basato sulla popolazione di vaccini HPV. In Australia, ad esempio, i ricercatori hanno dimostrato che il programma di vaccinazione universale HPV del paese, lanciato nel 2007, ha portato a un massiccio calo delle infezioni con i tipi di HPV coperti dal vaccino, proteggendo anche dalle infezioni da HPV nelle persone non vaccinate, un fenomeno noto come immunità di gregge.
È logico concludere che se il vaccino riduce le infezioni con tipi di HPV che causano il cancro e lo sviluppo di lesioni cervicali precancerose avanzate nelle donne, negli anni successivi dovrebbero seguire molte meno diagnosi di tumori cervicali invasivi, ha detto il Dr. Berenson.
Tuttavia, nessuno studio era andato avanti abbastanza a lungo per consegnare quella logica al suo risultato previsto.
Per la vaccinazione HPV: il più giovane, meglio
Lo studio svedese è il più grande per confrontare le diagnosi di cancro cervicale tra le donne che hanno fatto e non hanno ricevuto un vaccino HPV. In Svezia, l’unico vaccino contro l’HPV disponibile durante il periodo di tempo studiato era quello che protegge contro quattro tipi di HPV: HPV 6, HPV 11, HPV 16 e HPV 18. Le infezioni con i tipi 16 e 18 sono responsabili di circa il 70% dei tumori cervicali e i tipi 6 e 11 causano il 90% delle verruche genitali.
Tutte le femmine seguite nello studio avevano un’età compresa tra i 10 e i 30 anni. Circa 528.000 di loro avevano ricevuto almeno una dose del vaccino tra il 2006 e il 2017 e i restanti 1,14 milioni non erano stati vaccinati. Più dell ‘ 80% dei vaccinati ha ricevuto il vaccino prima dei 17 anni.
Nel complesso, a 19 delle donne vaccinate è stato diagnosticato un cancro cervicale durante il periodo di studio, rispetto a 538 delle donne non vaccinate. Dopo essersi adattati a diversi fattori che possono influenzare il rischio di cancro cervicale, quei numeri si sono tradotti in un rischio ridotto del 63% di essere diagnosticati con cancro cervicale tra le donne che erano state vaccinate rispetto a quelle che non lo avevano fatto.
La riduzione di quasi il 90% del cancro cervicale tra le donne che sono state vaccinate
Molte donne che hanno ricevuto il vaccino dopo i 17 anni avrebbero maggiori probabilità di avere infezioni da HPV al momento della vaccinazione e il vaccino funziona solo per prevenire le infezioni, non per fermare le infezioni esistenti. “Quindi, le ragazze più grandi avevano maggiori probabilità di avere avuto infezioni al momento della vaccinazione che non erano, quindi, prevenibili e potevano progredire verso il cancro.”
Secondo il ricercatore senior dello studio, Pär Sparén, Ph. D., anche di Karolinska, i risultati affermano la necessità di un uso più ampio del vaccino HPV tra le donne nei paesi a basso e medio reddito, in cui il cancro cervicale è spesso una delle principali cause di morte.
“L’evidenza highlights evidenzia l’importanza di continuare a introdurre programmi di vaccinazione HPV e mantenere un’alta copertura, preferibilmente per le ragazze in giovane età, per massimizzare i benefici”, ha detto il dottor Sparén.
Una spinta per le vaccinazioni?
Lo studio svedese presenta alcune limitazioni. Ad esempio, non poteva tenere conto di fattori come la misura in cui le donne seguite nello studio sono state sottoposte a screening per il cancro cervicale, ha riferito il team di studio. I ricercatori inoltre non sono riusciti a catturare il numero di dosi di vaccino ricevute da ogni persona nel gruppo di vaccinazione.
” Ma non è una grande limitazione per questo tipo di studio. Non è una domanda sulla dose”, ha detto il dottor Kreimer. Per questo studio, ha continuato, “Stavano dicendo,’ Abbiamo stabilito un programma di vaccino in una popolazione, ed è così che ha funzionato.'”
Sebbene i tassi di vaccinazione contro l’HPV siano aumentati tra adolescenti e adolescenti negli Stati Uniti, sono ancora inferiori a quelli che vorrebbero i funzionari della sanità pubblica. La dottoressa Berenson ha detto che spera che i risultati dello studio svedese possano fornire una spinta.
” fornire un ottimo punto di discussione intorno all’età della vaccinazione”, ha detto. E questo è necessario, ha aggiunto, perché i genitori a volte sono riluttanti ad avere le loro figlie ricevono il vaccino HPV all’età raccomandata, che è 11-12 anni.
“Spesso ci dicono che vogliono aspettare fino a quando lei è più grande—fino a quando lei è 18—dicendo, ‘Lei può prendere la decisione per se stessa,'” Dr. Berenson ha detto. “Questo studio fornisce buone prove per dire:’ Capiamo perché potresti sentirti in questo modo, ma ti manca l’opportunità di un’efficacia molto più elevata se viene vaccinata in giovane età.'”
Ci è voluto un po ‘ di tempo, ma i risultati dello studio svedese completano la storia del vaccino HPV, ha detto il dottor Kreimer. “Questo fornisce l’ultima prova chiave nel percorso dall’infezione al cancro”, ha detto, “e la vaccinazione HPV protegge da tutto ciò.”
