Abstract
L’emorragia intracerebrale (ICH) è un fenomeno raro per il quale il 10% si verifica nel cervelletto. Si verificano negli adulti più anziani e sono associati all’ipertensione nella maggior parte dei casi. Sono stati riportati in adolescenti e giovani adulti in associazione con malformazioni artero-venose e angiomi. L’emorragia cerebellare spontanea, in assenza di traumi o di fattori di rischio identificabili e consolidati, è un evento estremamente raro, con una mortalità che va dal 25 al 57%. Viene presentato un caso di un maschio di 26 anni con emorragia cerebellare spontanea. È un giovane adulto sano senza fattori di rischio identificabili per l’incidente cerebrovascolare (CVA) a parte l’uso di marijuana, che non è stato definitivamente stabilito come fattore di rischio. Vengono esplorate diverse possibili eziologie e dopo nove anni viene valutato il suo stato post-evento.
Parole chiave
emorragia intracerebrale, emorragia cerebellare, trauma, ematoma
Introduzione
L’emorragia cerebellare spontanea è definita come avvenuta senza preavviso, trauma o causa esterna e assenza di fattori di rischio identificabili. L’emorragia cerebellare, tra gli altri tipi di emorragia intracerebrale (ICH), può essere classificata come ictus emorragico. L’ictus è definito come un’interruzione dell’afflusso di sangue al cervello, che si traduce in insufficiente apporto di ossigeno al tessuto cerebrale. Secondo l’American Heart Association, la prevalenza di ictus negli Stati Uniti è di circa il 2,5% e colpisce circa 7 milioni di americani, con oltre il 90% di questi casi attribuibili a fattori di rischio modificabili. ICH può essere dovuto a traumi, patologia sottostante o può essere spontaneo. Può essere classificato ulteriormente in base alla regione del cervello coinvolta. L’emorragia originata dal cervelletto costituisce quasi il 10% dei casi di tutti gli ICH . La prima operazione riportata su un’emorragia cerebellare fu nel 1906 secondo Ott, et al. . Da allora, più rapporti e ricerche hanno portato ulteriore attenzione e conoscenza a questa patologia. Gli studi hanno riferito che l’infarto cerebellare rappresenta quasi il 3% di tutti gli ictus, circa 20.000 nuovi infarti cerebellari ogni anno negli Stati Uniti . L’incidenza mondiale è aumentata nei giovani adulti negli ultimi tre decenni, con ictus di eziologia indeterminata che rappresentano fino al 30% dei casi . Emorragia cerebellare non traumatica colpisce circa 10.000 pazienti negli Stati Uniti ogni anno , con la maggior parte che comprende gli adulti più anziani a causa di una condizione cronica identificabile. Tuttavia, l’emorragia cerebellare spontanea in giovani adulti sani senza condizioni mediche sottostanti e fattori di rischio, è rara.
L’aspetto postero-inferiore del cranio contiene il tronco cerebrale e il cervelletto. Il cervelletto è composto da due emisferi laterali e una linea mediana vermis che sono considerati importanti per coordinare i movimenti e organizzare le informazioni visuospaziali. Il danno al cervelletto produce deficit ipsilaterali rispetto alla regione interessata . Tre arterie accoppiate forniscono il cervelletto; l’arteria cerebellare inferiore posteriore (PICA), l’arteria cerebellare inferiore anteriore (AICA) e l’arteria cerebellare superiore (SCA). Queste tre arterie fanno parte della circolazione posteriore del cervello, nota come sistema vertebro-basilare . Questa vascolarizzazione fornisce il cervelletto e la sua micro-circuiteria molto specifica in modo che possa svolgere molte funzioni complesse. Inoltre, le cellule della corteccia cerebellare possiedono una disposizione laminare uniforme, creando un orientamento specifico e il funzionamento delle fibre nervose da e verso il cervelletto. Questo è in contrasto con l’orientamento delle fibre nervose che attraversano la corteccia e altre parti del cervello. Sebbene sia generalmente ben stabilito che il cervelletto è responsabile della postura, del movimento volontario, dei movimenti diretti all’obiettivo e spontanei , il suo ruolo specifico nell’elaborazione delle informazioni spaziali rilevanti rimane elusivo. Molinari e Leggio menzionano che anche se il danno cerebellare è stato segnalato per compromettere la cognizione spaziale, “i modelli di risposta sono stati molto diversi dai danni alle strutture cerebrali spaziali classiche come l’ippocampo e la corteccia parietale” . Il danno al cervelletto non produce deficit prevedibili così come il danno ad altre strutture cerebrali. I pazienti con infarto cerebellare possono presentare una vasta gamma di deficit e menomazioni, che vanno da malattie minori a situazioni potenzialmente letali. Anche se il caso che verrà presentato si è verificato in Canada, è rilevante come molti cittadini delle isole dei Caraibi hanno collegamenti e legami con gli Stati Uniti e il Canada e viaggiare avanti e indietro.
Case report
Un maschio di 26 anni precedentemente sano è stato assistito in un ospedale nella greater Toronto area in un giorno d’inverno in 2011. Durante il triaging al pronto soccorso vomitava incessantemente, sembrava essere letargico con gli occhi chiusi e aveva difficoltà a parlare. Una linea endovenosa (IV) con dimenidrinato in soluzione salina normale ha cessato la sua emesi. Il lavoro di routine era insignificante. Una TC della testa con contrasto ha mostrato un’attenuazione cerebellare nell’area del lobo cerebellare destro, coerente con un ematoma cerebellare, che ha portato a un trasferimento di interfacilità in un ospedale con strutture neurochirurgiche (Figura 1).
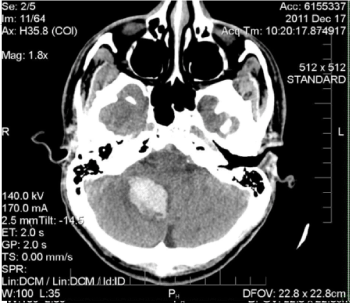
Figura 1. TAC assiale non migliorata della testa. C’è un 25 x 28 x 33 mm iperdense, emorragia parenchimale acuta nell’emisfero cerebellare destro causando ernia della tonsilla cerebellare destra
nel forame magnum con parziale effacement del quarto ventricolo e idrocefalo precoce. L ‘eziologia dell’ emorragia è aspecifica in base ai risultati dell ‘imaging e potrebbe essere correlata alla trasformazione emorragica dell’ infarto ischemico, o emorragia in neoplasia o malformazione cavernosa
Durante la degenza del paziente in terapia intensiva, è stata ottenuta una anamnesi approfondita. Secondo il paziente, tutto è iniziato come segue; mentre giaceva a letto con una posizione a faccia in giù, girò la testa di lato per vedere qualcosa. Dopo aver fatto ciò sentì una strana sensazione passare attraverso la parte posteriore del collo. Non ci pensava molto all’epoca, perché sembrava un “crampo”al collo. Tuttavia, nel corso di 15 minuti; è rapidamente cambiato in peggio. Dopo la strana sensazione al collo, cominciò a sentire un vago senso di disagio nello stomaco e nelle viscere; pensava che potesse essere alleviato durante un movimento intestinale. Non ha avuto successo nel passare le feci, tuttavia la vaga sensazione di disagio si è trasformata in nausea in piena regola, e ha iniziato a sentirsi come se il mondo stesse girando. Si preoccupò e chiamò la hotline telehealth dell’Ontario. Telehealth Ontario è una hotline telefonica disponibile per i residenti che fornisce consulenza medica da infermieri registrati. Dopo aver segnalato i suoi sintomi, è stata consigliata una visita al pronto soccorso dell’ospedale più vicino. A questo punto ha iniziato a vomitare in modo incontrollabile, e le vertigini pronunciate hanno reso estremamente difficile tenere gli occhi aperti. Nel giro di mezz’ora dei suoi sintomi iniziali è stato guidato in ospedale dove è crollato sul marciapiede.
Un rapporto dettagliato della sua storia medica passata pochi giorni dopo l’ammissione non menzionava fattori di rischio identificabili, come ad esempio: storia di ipertensione, coagulopatia, trauma cranico, storia familiare nota di aneurisma intracranico o malformazioni artero-venose( AVM), storia di malignità o uso di droghe (ad esempio cocaina e anfetamine). Ha usato regolarmente marijuana e aveva fumato la sera prima, ma non la mattina del. Poiché la marijuana era ancora illegale in Canada all’epoca, l’unico mezzo di approvvigionamento era attraverso vie illecite, il che solleva sospetti sulla fonte e l’elaborazione della cannabis. Di particolare interesse è la seguente dichiarazione: “Quella notte mi sentivo a disagio quando stavo procurando la marijuana, perché proveniva da un fornitore diverso. Ho notato che bruciava in modo diverso da quello che di solito faceva quella notte, essendo molto più umido di quanto avessi mai ricordato”. Non è stato eseguito alcun screening farmacologico.
La degenza ospedaliera del paziente è stata tranquilla e gestita dal punto di vista medico. Durante la sua permanenza in terapia intensiva, il paziente ha ricevuto una risonanza magnetica per immagini più dettagliate, che ha dimostrato l’estensione dell’ematoma (Figura 2 e 3).
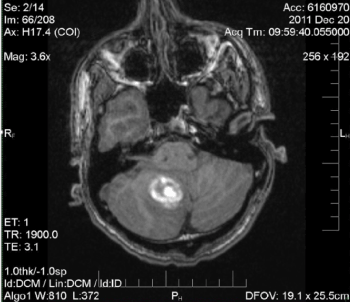
Figura 2. MRI: Ematoma intra-parenchimale dell’emisfero cerebellare inferomediale destro aspecifico di 2,8 cm. Lieve effetto di massa locale sul quarto ventricolo inferiore. Nessun idrocefalo ostruttivo. Nessuna lesione sottostante identificata al momento
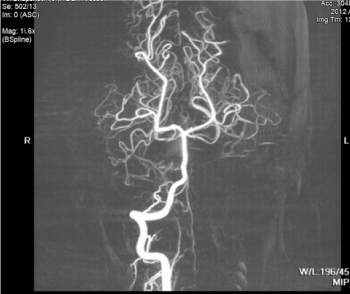
Figura 3. L’angiogramma MR è insignificante
La risonanza magnetica non ha rivelato ulteriori patologie. Rimase per una settimana in terapia intensiva, seguita da diversi giorni nel reparto generale, e alla fine divenne sedia a rotelle al momento della dimissione dall’ospedale. Il paziente è rimasto legato alla sedia a rotelle a causa di un’andatura instabile per tre settimane. La fisioterapia è stata raccomandata, ma non utilizzata in quanto richiedeva costi out-of-pocket. È stato raccomandato un angiogramma cerebrale, ma il paziente ha rifiutato a causa delle preoccupazioni sui rischi percepiti. Il team neurochirurgico ha quindi raccomandato un angiogramma in 6 – 12 mesi dopo la dimissione, che potrebbe potenzialmente rivelare una lesione vascolare, imponendo rischi in futuro. Un angiogramma un anno dopo la dimissione ha rivelato la prova di una fistola artero-venosa durale a flusso lento non aggressivo, descritta come una scoperta incidentale e molto probabilmente non correlata alla presentazione passata del paziente. Un secondo angiogramma cerebrale a un anno dalla data del primo è stato completato per tracciare eventuali potenziali cambiamenti nella vascolarizzazione, alla fine non mostrando cambiamenti, e il paziente è stato rilasciato incondizionatamente dalle cure del team.
Il recupero da un ICH varia notevolmente tra gli individui e può essere molto difficile da prevedere precocemente durante le fasi acute. Il follow-up con il paziente nel 2020, 9 anni dopo l’evento, ha rivelato un maschio di 35 anni che si era ripreso bene. Il suo discorso era fluido e coerente; tuttavia, ha perso facilmente l’equilibrio e non ha potuto eseguire la camminata dal tallone ai piedi senza cadere. I segni vitali erano tutti nella norma. L’unico farmaco che prendeva era la loratadina o la difenidramina per le allergie, se necessario. Secondo il paziente, sperimenta tremori a riposo che occasionalmente diventano intenzionali quando stressati. Ci sono attacchi di vertigine estrema che lo inducono a rotolare e cadere verso terra, come si sente come se perde ogni controllo motorio. Un test Dix-Hallpike è negativo. Il suo equilibrio è facilmente compromesso, soprattutto sul lato destro, tuttavia, ha comunque fatto un notevole recupero date le circostanze. Usa ancora marijuana occasionalmente.
Discussione
La maggior parte delle emorragie cerebellari si verifica negli adulti più anziani con ipertensione (60-70% dei casi), mentre il resto è in gran parte dovuto a malformazioni artero-venose (AVM), diatesi emorragica e tumori . Altre cause di emorragia cerebellare includono trauma, coagulopatia, ictus ischemico con trasformazione emorragica, angiopatia amiloide cerebrale, embolia settica, encefalite, vasculite, farmaci simpaticomimetici (ad esempio cocaina, anfetamine) e aneurisma della circolazione cerebrale posteriore. Se un tumore è la causa del sanguinamento, è costantemente un glioblastoma . Un’emorragia cerebellare secondaria a un AVM tende a verificarsi in individui più giovani, mentre quelli causati da malattie vascolari secondarie all’ipertensione sono più comunemente osservati in individui più anziani . La presentazione dei sintomi varia ampiamente in base alla posizione e alle dimensioni dell’emorragia . Le emorragie più piccole non possono alterare lo stato mentale del paziente, mentre quelle più grandi possono lasciare il paziente in uno stato di torpore o non risponde. I sintomi comunemente riportati per le emorragie cerebellari includono mal di testa a esordio improvviso, nausea e vomito, atassia troncale, vertigini, disartria, rigidità nucale e uno stato mentale alterato o livello di coscienza . Questo è degno di nota perché il paziente in studio non si lamentava di mal di testa.
L’emorragia cerebellare rientra nelle linee guida di gestione ICH ; tuttavia, c’è una grande esperienza clinica che gioca un fattore nel determinare come vengono applicate le linee guida. Secondo Little, et al. ciò si applica in particolare durante i casi di compressione del tronco cerebrale o grandi ematomi con effetto di massa, con conseguente idrocefalo acuto . In questi casi, i pazienti non operabili avevano una prognosi grave. Tuttavia, vi è una mancanza di prove a sostegno della gestione chirurgica dei pazienti con ICH che porta a una diminuzione complessiva della mortalità, secondo gli studi CLEAR III e MISTIE III. La rimozione di grandi ematomi non è necessariamente associata a risultati funzionali migliorati .
In questo caso il team neurochirurgico ha deciso di non ricorrere al trattamento chirurgico, una decisione basata sulla propria esperienza clinica. La decisione di sottoporsi a una gestione non chirurgica nel nostro paziente che si è presentato con un ematoma cerebellare con parziale effacement del quarto ventricolo e ernia parziale attraverso il foramen magnum è discutibile. La mortalità associata all’emorragia cerebellare può variare dal 25 al 57% e deriva in gran parte da complicazioni come la compressione del tronco cerebrale, l’ernia cerebellare e la compressione del quarto ventricolo con conseguente idrocefalo ostruttivo .
La stragrande maggioranza delle emorragie cerebellari ha cause identificabili o fattori di rischio predisponenti. Solo una frazione dei casi di emorragia cerebellare è veramente spontanea in quanto non vi è alcuna storia di trauma, causa identificabile o fattori di rischio predisponenti. Dayes, et al. segnalare i casi di 3 giovani adulti maschi di età compresa tra 30, 38 e 27 anni che hanno rivelato un medulloblastoma, emofilia A e melanoma maligno rispettivamente . Due dei tre casi hanno coinvolto un tumore e uno ha coinvolto un disturbo emorragico, tutti identificati come fattori di rischio. Mitchell& Angrist ha studiato 12 casi di morte causati da emorragia cerebellare . Tutti avevano fattori di rischio identificabili tra cui nefrosclerosi maligna, arteriosclerosi cerebrale e leucemia mieloide, con il fattore di rischio più comune è la malattia cardiovascolare correlata all’ipertensione. Hyland e Levy hanno identificato 32 casi di emorragia cerebellare, quattro dei quali non è stata dimostrata una lesione sottostante. Gli autori ipotizzano che le lesioni fossero così piccole che essenzialmente si sono dissanguate e sono state compresse .
Una revisione della letteratura ha rivelato un’altra potenziale associazione che richiede considerazione, vale a dire la marijuana. Il principale ingrediente psicoattivo della marijuana è il tetraidrocannabinolo (THC), una sostanza liposolubile con un elevato volume di distribuzione. Consumare un giunto di marijuana o una sigaretta può fornire tra 2,5 e 5 mg di THC. Ci sono molte altre sostanze trovate nella marijuana, tra cui il cannabidiolo (CBD) e tutte hanno effetti diversi sul sistema nervoso centrale che includono sedazione, analgesia e proprietà anticonvulsivanti. La letteratura sull’uso di cannabis è equivoca, con segnalazioni di effetti neuroprotettivi da danno ossidante ad altri benefici come analgesia, ipotensione oculare e proprietà antiemetiche . L’uso di marijuana è associato a ipotensione sistemica, alterazione dei riflessi vasomotori periferici, alterazione del flusso sanguigno cerebrale e autoregolazione vascolare cerebrale . È stata riportata anche un’associazione tra uso di marijuana e ictus negli adulti, sebbene il meccanismo e la natura di tale relazione non siano chiari. Un’ipotesi è che la marijuana causi lesioni vascolari promuovendo il vasospasmo, specialmente negli utenti rari. Secondo un database di campioni ospedalieri a livello nazionale da 2004-2011, l’incidenza di ictus ischemico acuto nei consumatori di marijuana era 0.4% tra quelli di età compresa tra 15-54 anni. Con la legalizzazione della marijuana in luoghi come il Canada, il suo uso è ancora più diffuso. Pertanto, ci si aspetterebbe di vedere più casi, ma solo un piccolo numero di infarti cerebellari negli utenti si trova a livello globale. Una possibile spiegazione è che potrebbero esserci variabili confondenti, come la contaminazione della marijuana con altre sostanze .
La letteratura non fornisce una risposta definitiva per quanto riguarda l’associazione tra ischemia acuta e uso di marijuana. Due studi prospettici non hanno mostrato un’associazione tra uso di marijuana e ictus. Uno studio caso-controllato ha trovato un 2-3 volte maggiori probabilità di ictus nei consumatori di marijuana, determinato per essere dovuto alla variabile confondente del consumo di tabacco associato al fumo di marijuana. Anche. uno studio di database nazionale ha trovato un 1-17 volte maggiori probabilità di ictus associato all’uso di marijuana anche dopo il controllo per l’uso di tabacco . Pertanto, non esiste un supporto definitivo dell’ipotesi che l’uso di marijuana sia associato a ictus nei giovani adulti. Il nostro paziente ha usato marijuana ogni giorno per molti anni prima, ma non la mattina dell’incidente.
La cannabis e i suoi prodotti associati possono essere contaminati da pesticidi, muffe, batteri, metalli e solventi . Poiché la marijuana è illegale in molti paesi e stati in America, c’è la probabilità che la marijuana possa essere contaminata con cocaina o anfetamine, poiché molti fornitori trattano più di una sostanza illecita. Le piante e i prodotti di cannabis possono raccogliere muffe o batteri durante la crescita e possono accumulare alti livelli di metallo dal terreno o dal terreno di crescita. Può anche verificarsi contaminazione da fertilizzanti. Produzione di prodotti correlati alla cannabis come concentrati (ad es. shatter, pastella, budder), presentano ulteriori opportunità per gli agenti di lavorazione, come butano e propano, per presentare problemi di salute . La marijuana ottenuta illecitamente non è controllata e non ci sono standard normativi per quanto riguarda la filtrazione. È possibile che in questo caso la marijuana che il paziente ha usato la sera prima sia stata contaminata.
Conclusione
L’emorragia cerebellare spontanea nei giovani adulti sani è un fenomeno estremamente raro che richiede ulteriori indagini e ricerche. Sebbene un percorso causale non possa mai essere chiarito, il rapido riconoscimento e il trattamento di un’emorragia cerebellare possono fare la differenza tra la vita e la morte. Esistono linee guida sulla gestione dell’ICH, ma non sono ben definite per l’emorragia cerebellare. Poiché ogni caso è unico, ci si dovrebbe aspettare clemenza nel seguire rigorosamente le linee guida. Ulteriori ricerche possono rivelare cause e fisiopatologia sottostante. Sono necessarie ulteriori ricerche tra uso di marijuana, additivi e ictus per dimostrare o confutare l’associazione con ICH, in particolare l’emorragia cerebellare, che ha un alto tasso di mortalità.
- Benjamin EJ, Muntner P, Alonso A, Bittencourt MS, Callaway CW, et al. (2019) Statistiche sulle malattie cardiache e sull’ictus-Aggiornamento 2019: un rapporto dell’American heart association. Circolazione 139: e56-e528.
- Fischer MA, Das JM (2019) Ematoma cerebellare. StatPearls .
- Ott KH, Kase CS, Ojemann RG, Mohr JP (1974) Emorragia cerebellare: diagnosi e trattamento. Archivi di Neurologia 31: 160-167.
- Edlow JA, Newman-Toker DE, Savitz SI (2008) Diagnosi e gestione iniziale dell’infarto cerebellare. La neurologia Lancet 7: 951-964.
- Viswanathan V, Yu C, Sambursky JA, Kaur S, Simpkins AN (2019) Ischemia cerebrale acuta temporalmente associata all’uso di marijuana. Cureo 11: e5239.
- Hemphill JC, Amin-Hanjani S (2019) Emorragia intracerebrale cerebellare. JAMA 322: 1355-1356.
- Middleton FA, Strick PL (1998) Il cervelletto: una panoramica. Tendenze nelle scienze cognitive 2: 305-306.
- Molinari M, Leggio MG (2007) Elaborazione delle informazioni cerebellari e funzioni visuospaziali. Il Cervelletto 6: 214-220.
- Dayes LA, Purtzer TJ, Shahhal I, Cojocaru T, Knierim D, et al. (1986) Emorragia cerebellare spontanea acuta. Giornale dell’Associazione medica nazionale 78: 495-499.
- Odom GL, Tindall GT, Dukes HT (1961) Ematoma cerebellare causato da malformazioni angiomatose. Giornale di neurochirurgia 18: 777-782.
- Hemphill JC, Greenberg SM, Anderson CS, Becker K, Bendok BR, et al. (2015). Linee guida per la gestione dell’emorragia intracerebrale spontanea. Corsa 46: 2032-2060.
- Little JR, Tubman DE, Ethier R (1978) Emorragia cerebellare negli adulti: diagnosi mediante tomografia computerizzata. Giornale di neurochirurgia 48: 575-579.
- Mitchell N, Angrist A (1942) Emorragia cerebellare spontanea: referto di quindici casi. L’American Journal of Pathology 18: 935-953.
- Hyland HH, Levy M (1954) Emorragia cerebellare spontanea. Canadian Medical Association Journal 71: 315-323.
- Geller T, Loftis L, Brink DS (2004) Infarto cerebellare nei maschi adolescenti associato all’uso acuto di marijuana. Pediatria 113: 365-370.
- Seltenrich N (2019) Contaminanti di cannabis: regolazione di solventi, microbi e metalli nell’erba legale. Prospettive di salute ambientale 127: 0820011-0820016.
- https://data.worldbank.org/indicator/BX.TRF.PWKR.DT.GD.ZS?locations=GD
