Melissa Johnson*
l’università di Agricoltura, Ambiente e Scienze della Nutrizione, Tuskegee University, USA
Abstract
Cardiometabolico malattie e disturbi continuano ad essere i più significativi e le principali cause di morbilità e mortalità negli Stati Uniti, così come a livello globale. Tra i disturbi cardiometabolici, le malattie cardiovascolari (CVDs) hanno la maggiore prevalenza; altri disturbi cardiometabolici strettamente correlati alla CVDs come il diabete mellito e la sindrome metabolica (MetS) continuano a contribuire all’onere della salute pubblica. I rischi comuni per i disturbi cardiometabolici includono caratteristiche biologiche (cioè predisposizione genetica, razza, età, sesso), demografiche (stato socioeconomico), dietetiche (assunzione dietetica), comportamentali (ad esempio, attività fisica) e ambientali (ad esempio, ambienti obesogeni, aterogenici, cancerogeni). Paradossalmente, il rischio alimentare è il rischio più modificabile e meno modificabile per alcune malattie, in quanto altre caratteristiche modificabili e non modificabili agiscono in sinergia per influenzare l’assunzione alimentare. Sebbene esistano molti risultati di ricerca inconcludenti e contrastanti, i benefici del consumo di una dieta di alta qualità sono costantemente valutati e il ruolo della dieta nella salvaguardia della salute cardiometabolica non può essere sottovalutato. Diete ricche di cereali integrali, verdure non amidacee e frutta, moderate in alimenti trasformati e cereali raffinati, e di conseguenza inferiori rapporti di acidi grassi omega-6-omega-3 sembrano offrire il massimo beneficio potenziale. Questa mini recensione riassume brevemente le implicazioni della dieta e dell’assunzione nutrizionale per la salute cardiometabolica.
Introduzione
Spesso manifestati come malattie a base infiammatoria, i disturbi cardiometabolici possono essere uno degli indicatori più inconfutabili della salute cardiometabolica. Sebbene non sia stata stabilita alcuna definizione di consenso sulla salute cardiometabolica, la salute cardiometabolica di un individuo (e l’idoneità cardiorespiratoria) può essere inversamente correlata al rischio di sovrappeso/obesità, insulino – resistenza, diabete mellito di tipo 2, ipertrigliceridemia, pressione sanguigna, concentrazioni di proteine C-reattive e malattie cardiovascolari (CVD)1-3. La prevalenza 2011-2014 di CVD era approssimativamente 36.6% degli adulti statunitensi (20 anni e più), con maschi afroamericani non ispanici (46.0%) e femmine (47.7%) che presentano una prevalenza significativamente maggiore rispetto ad altri gruppi etnici4. Inoltre, la connessione dinamica tra CVD e sindrome metabolica (MetS) non può essere negata poiché l’evidenza epidemiologica ha dimostrato sovrapposizioni di rischio, comorbidità e risultati per entrambe le condizioni5. Aumenti costanti della prevalenza di METS, definiti come un gruppo di fattori di rischio clinici (ad esempio, adiposità addominale, ipertensione, dislipidemia, insulino-resistenza) che aumentano significativamente il rischio di CVD, diabete mellito di tipo 2 e alcuni tumori,si sono verificati nel corso degli anni6, 7. Si stima che il MetS sia prevalente in ~ 1 su 4 adulti, con tassi in aumento con l’aumentare dell’età8. La crescente pervasività di queste condizioni quasi epidemiche può influire indesiderabilmente sulla salute pubblica, poiché i rischi di comorbidità e mortalità prematura aumentano significativamente con l’aumentare della prevalenza. Pertanto, mitigare i rischi associati ai disturbi cardiometabolici e proteggere la salute cardiometabolica è una preoccupazione fondamentale degli operatori sanitari pubblici.
Il carico di salute pubblica globale della malattia cardiometabolica
I disturbi cardiometabolici possono non solo influire negativamente sulla salute individuale, ma possono compromettere anche la salute pubblica globale. Sfortunatamente, le variazioni razziali e geografiche del rischio continuano ad esacerbare i risultati negativi sulla salute cardiometabolica9, in particolare tra le popolazioni vulnerabili e a rischio sottoservite. Le incoerenze nelle misure e nei risultati della salute cardiometabolica contribuiscono ulteriormente alle disparità sanitarie e alle sfide per la salute pubblica globale10. In modo appropriato, la prevenzione dei disturbi cardiometabolici richiede un approccio integrativo che consideri caratteristiche chiave biologiche, dietetiche, comportamentali, ambientali e di altro tipo. Poiché il rischio di malattia si estende attraverso il divario natura-nutrimento (Figura 1), un protocollo multidisciplinare di prevenzione e trattamento deve considerare tutti i fattori coinvolti. Tra i fattori chiave, la dieta è uno dei più critici, in quanto la dieta fornisce nutrienti essenziali e non essenziali necessari per la salute cardiovascolare, il funzionamento cognitivo, la funzione immunitaria, l’omeostasi e il mantenimento della vita.
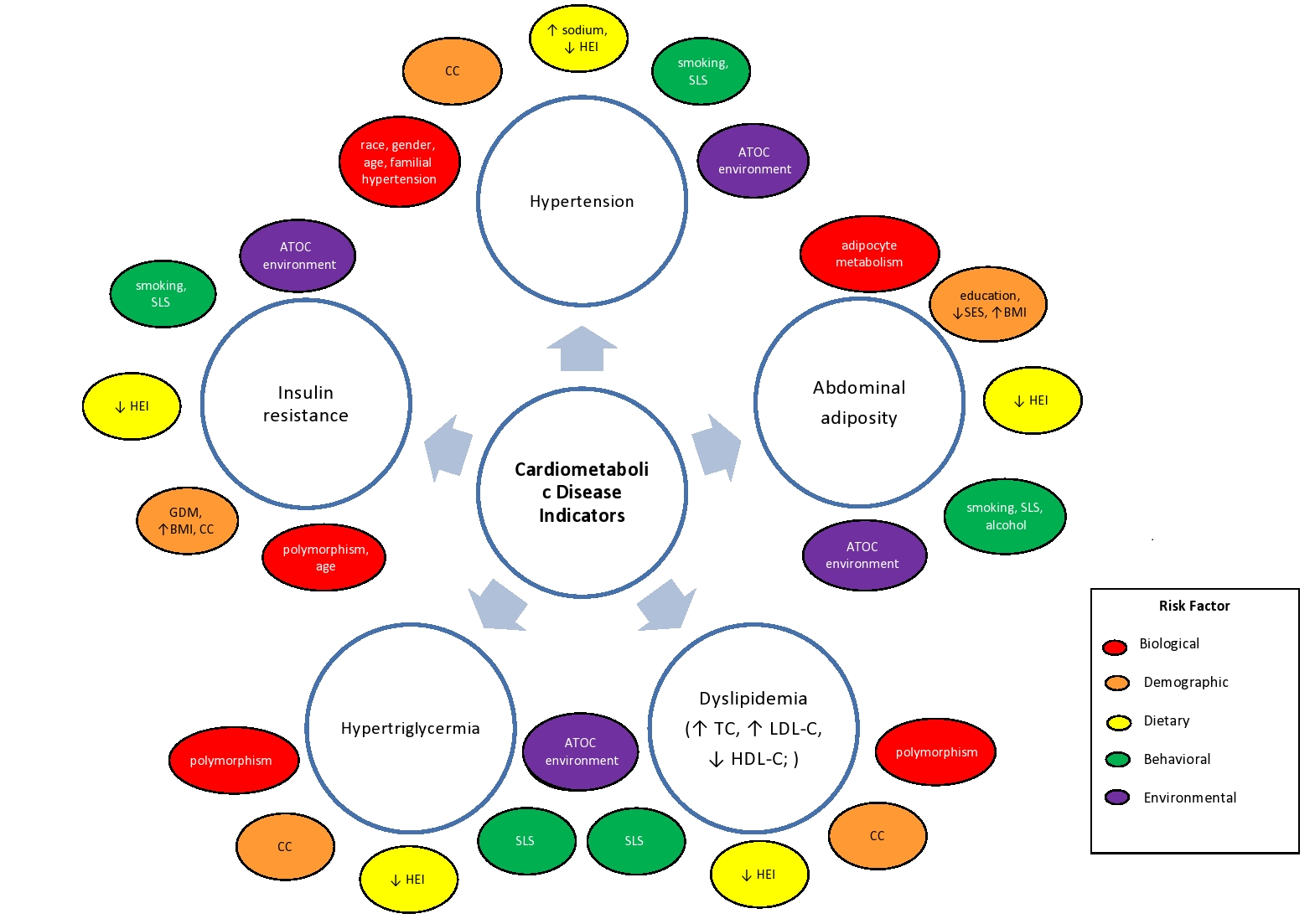
Figure 1. Simplified influence of biological, demographic, dietary, behavioral and environmental characteristics* on cardiometabolic disease indicators.
(*ATOC: aterogenico, toxicogenic, obesogenic, cancerogeni ambiente, un ambiente che favorisce lo sviluppo della malattia, a causa della limitata possibilità di impegnarsi in attività fisica, acquistare cibo (il cibo del deserto), e la ricezione di prevenzione e/o trattamento, cura della salute, le risorse e i servizi, l’ambiente può anche essere saturo di fast food ristoranti/negozi (alimentari palude) e le tossine ambientali; BMI: Indice di Massa Corporea; CC: complicazione o comorbidità; GDM: diabete mellito gestazionale; HDL-C: colesterolo lipoproteine ad alta densità; ISTITUTO di istruzione superiore: Health Eating Index, una misura della qualità della dieta considerando la varietà dietetica e l’aderenza alle linee guida dietetiche per gli americani; LDL-C: colesterolo lipoproteico a bassa densità; SES: stato socioeconomico; SLS: stile di vita sedentario; TC: colesterolo totale) **Questa cifra non è esaustiva e non cattura i vasti rischi per la malattia cardiometabolica.
Transizione dietetica/nutrizionale
Sebbene abbondante nei prodotti animali, la precedente dieta dei cacciatori-raccoglitori non era considerata aterogenica in natura11. Le assunzioni complementari più elevate di fibre alimentari, antiossidanti, sostanze fitochimiche, composti bioattivi, vitamine, acidi grassi mono e polinsaturi – da fonti vegetali e un rapporto di acidi grassi omega-6/omega-3 inferiore avrebbero potuto infatti fornire una protezione cardio. Si ritiene che anche altri stili di vita e caratteristiche ambientali (ad esempio una maggiore attività fisica, una minore esposizione alle tossine ambientali, la mancanza di fumo di sigaretta) abbiano contribuito sinergicamente alla salute cardiometabolica del cacciatore-raccoglitore. Tuttavia, durante la transizione nutrizionale, l ‘ “occidentalizzazione” della produzione alimentare ha comportato una maggiore disponibilità di alimenti trasformati, un’assunzione eccessiva di calorie, zuccheri, sodio e grassi e una diminuzione della qualità dietetica12. Questa transizione nutrizionale ha anche comportato un aumento spostato nell’assunzione di acidi grassi omega-6 e una conseguente elevazione del rapporto dietetico di acidi grassi omega-6/omega-313,14. Di conseguenza, il modello alimentare più occidentalizzato (e le caratteristiche dello stile di vita) hanno portato a carenze/tossicità nutrizionali, squilibri fisiologici, infiammazione cronica e malattia15,16. Non sorprende che queste diete aterogeniche, obesogeniche, diabetogeniche, cancerogene e tossicogeniche abbiano facilitato la patogenesi di malattie croniche legate alla dieta come CVD, diabete, obesità e alcuni cancri 17, 18. Tendenze simili nelle malattie croniche legate all’alimentazione come la malnutrizione (sovranutrizione e sottonutrizione), l’obesità, il diabete, la dislipidemia, l’ipertensione e le malattie cardiovascolari sono evidenti sia nei paesi sviluppati che in via di sviluppo19. Ancora più preoccupante è l’evidenza osservazionale che le tendenze del rischio (ad es., attività dietetica, socioeconomica, fisica) emergono durante l’infanzia e continuano nell’età adulta, predittiva della salute cardiometabolica20-22.
Protezione dietetica della salute cardiometabolica
Alla luce delle minacce cardiometaboliche introdotte durante la transizione nutrizionale, la disponibilità per tutto l’anno di alimenti una volta considerati stagionali, offre l’opportunità di migliorare la qualità della dieta. La Dieta Mediterranea, caratterizzata come ricca di alimenti a base vegetale e con un rapporto di acidi grassi omega-6/omega-3 inferiore, ha prodotto effetti genomici nutrizionali positivi sulla salute cardiometabolica23-25. I composti bioattivi non nutritivi che si trovano comunemente nelle piante possono influenzare favorevolmente la nutrigenomica e spostare l’equilibrio nella direzione della promozione della salute e della prevenzione delle malattie modificando selettivamente specifiche vie metaboliche e attenuando i meccanismi infiammatori implicati nella patogenesi della malattia26,27. Inoltre, la ricerca ha dimostrato la capacità delle verdure a foglia verde e il rapporto dietetico degli acidi grassi omega-6/omega-3 di modificare il rischio di malattia influenzando i profili degli acidi grassi, la pressione sanguigna e i marcatori di infiammazione in uno studio animaleis28,29. Sebbene la restrizione calorica sia stata approvata a beneficio della salute metabolica30, 31, è stato suggerito che il contenuto di macronutrienti della dieta, piuttosto che l’apporto calorico totale, guida la salute cardiometabolica32. È interessante notare che l’influenza dell’assunzione di macronutrienti sul grasso corporeo, sulla pressione sanguigna e sui lipidi del sangue, sembra variare tra maschi e femmine33. Oltre ai macronutrienti, altri componenti dietetici possono supportare la salute cardiometabolica facilitando processi specifici che ottimizzano il funzionamento cardiometabolico (Figura 2).
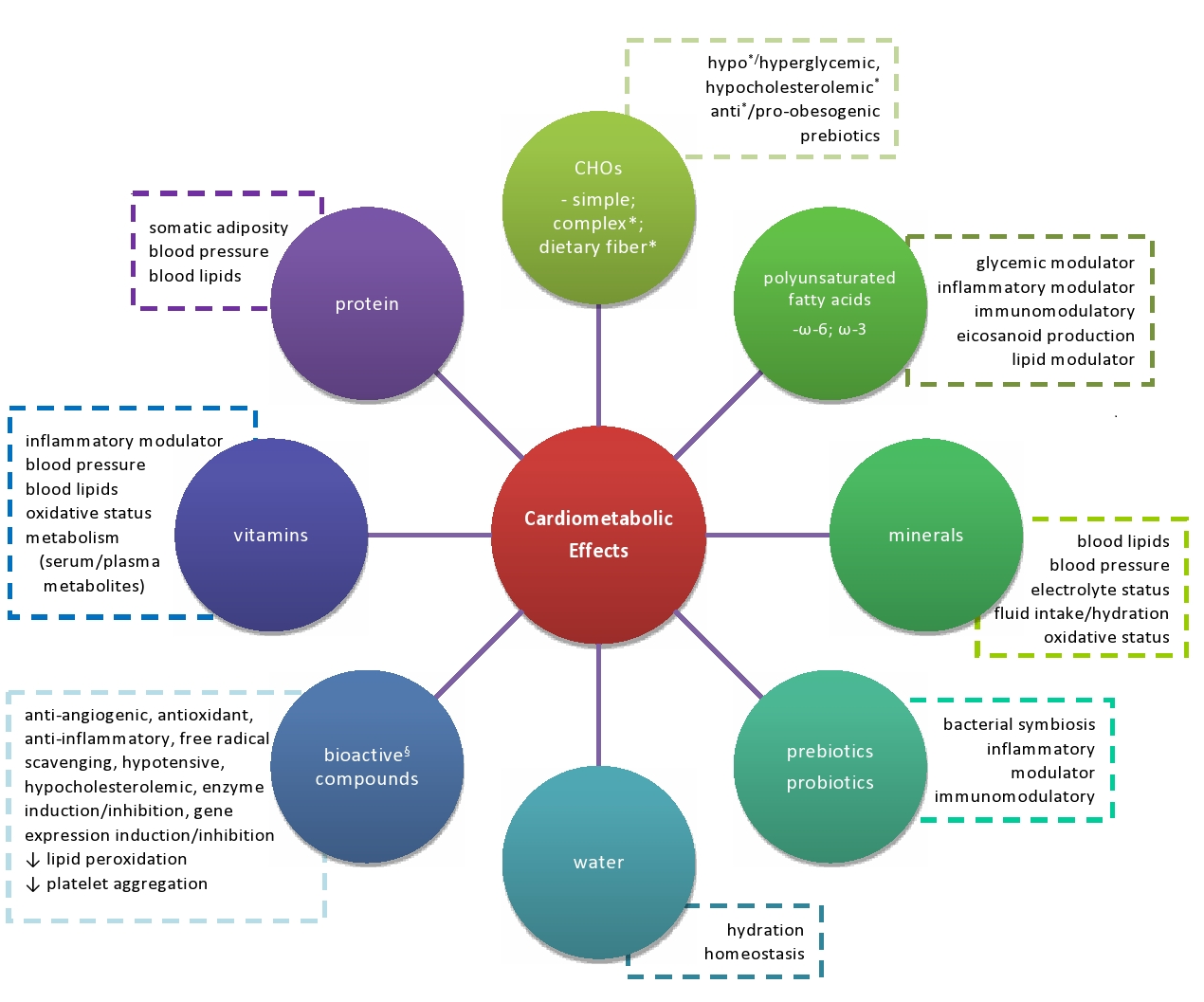
Figura 2. Potenziali effetti cardiometabolici dei componenti dietetici§.
§ Componenti non nutritivi del cibo inclusi, ma non limitati, a sostanze fitochimiche (carotenoidi, flavonoidi, isoflavoni, polifenoli), isotiocianato, fitosteroli e tannini.
Il rapporto degli acidi grassi Omega-6/Omega-3
Gli acidi grassi polinsaturi omega-3 e omega-6 essenziali hanno una serie di funzioni fisiologiche in integrità cellulare e vitalità, funzione immunitaria, infiammazione e rischio di malattia34,35. Sebbene la capacità degli acidi grassi omega-3 di prevenire la malattia negli studi epidemiologici abbia prodotto risultati conflittuali36-38, è stato suggerito che gli acidi grassi omega-3 possono esercitare azioni benefiche nel ridurre i rischi associati ai MET influenzando lo stato ossidativo, l’omeostasi del glucosio, il metabolismo lipidico e l’adiposità39. È stato proposto che la riduzione dell’assunzione di acidi grassi omega-6 (al di sotto degli attuali livelli raccomandati dal 5% al 10% dell’energia totale) possa potenzialmente aumentare il rischio di CVD40. Considerando questo, è stato suggerito che gli individui consumano assunzioni “ottimali” di acidi grassi polinsaturi omega-3 e omega-6 che non solo prevengono la carenza di acidi grassi essenziali, ma diminuiscono il rischio di malattia cronica40. Variazioni genetiche razziali nel metabolismo degli acidi grassi omega-6 e omega-3 sono state osservate41-44 e possono offrire una spiegazione frazionata delle disparità nella prevalenza della malattia tra alcuni gruppi razziali.
Il delicato equilibrio nell’assunzione di acidi grassi omega-3 e omega-6 non riguarda solo la produzione di metaboliti eicosanoidi che facilitano le risposte infiammatorie e omeostatiche, ma è centrale nella patogenesi di malattie con epicentro infiammatorio, come malattie cardiovascolari, diabete, malattie degenerative e disturbi mentali45,46. Squilibri nel rapporto tra acidi grassi omega-6 e omega-3 possono portare a squilibri nei mediatori endogeni e nelle interazioni gene-nutrienti con conseguenze biologiche che possono influenzare il rischio di malattia47-49. Si ritiene che un’adeguata assunzione di acidi grassi polinsaturi omega-3 e omega-6 essenziali, combinati con caratteristiche dietetiche, comportamentali e di altro tipo che promuovono la salute, riduca – per impostazione predefinita, anche il rischio di malattie croniche50-52.
Conclusioni
La drastica transizione dai modelli alimentari abbondanti negli alimenti a base vegetale (ad es., cereali integrali, legumi, verdure, frutta) e carni magre a meno alimenti vegetali e cereali più raffinati e alimenti trasformati, ricchi di calorie, zuccheri aggiunti, sodio e grassi (totali e saturi), hanno influenzato sfavorevolmente la salute umana. Il graduale declino della qualità della dieta, insieme ad altre caratteristiche demografiche, comportamentali e ambientali hanno portato all’emergere e al mantenimento di malattie croniche legate alla dieta. L’avvio di specifiche vie metaboliche dopo l’assunzione di nutrienti accelera i risultati nutrigenomici e nutrigenetici che possono influire positivamente o negativamente sulla salute cardiometabolica. Il tipico schema alimentare occidentale aggrava il rischio di malattia cardiometabolica, in quanto migliora un microambiente fisiologico che incoraggia l’avvio di percorsi pro-infiammatori.
Poiché la dieta (e la nutrizione) influenzano direttamente il genoma, il trascrittoma, il proteoma e il metaboloma, le successive alterazioni della salute cardiometabolica seguono le alterazioni dell’assunzione alimentare. I modelli dietetici volti a ridurre i rischi cardiometabolici dovrebbero essere bilanciati in alimenti a base vegetale, carni magre, acidi grassi essenziali omega-3 e omega-6 e composti bioattivi non nutritivi. Ottimizzare l’assunzione nutrizionale e la qualità della dieta diventa quindi fondamentale per salvaguardare la salute cardiometabolica. Poiché la salute cardiometabolica è di preoccupazione per la salute pubblica, riducendo al minimo il rischio di esiti negativi per la salute cardiometabolica dovrebbe iniziare durante l’infanzia e molto probabilmente prima del concepimento.
Riconoscimento
Questo lavoro è stato sostenuto dalla Tuskegee University College of Agriculture, Environment and Nutrition Sciences George Washington Carver Agricultural Experiment Station.
Conflitto di interessi
L’autore dichiara che non vi è alcun conflitto di interessi.
- Lotta LA, Abbasi A, Sharp SJ, et al. Definizioni di salute metabolica e rischio di diabete di tipo 2 futuro nelle categorie BMI: una revisione sistematica e meta-analisi di rete. Cura del diabete. 2015; 38: 2177-2187.
- Blackburn P, Lemieux I, Alméras N, et al. Il fenotipo ipertrigliceridemico della vita rispetto al Programma nazionale di educazione al colesterolo-Gruppo di trattamento per adulti III e criteri clinici della Federazione internazionale del diabete per identificare uomini ad alto rischio con un profilo di rischio cardiometabolico alterato. Metab. 2009; 58: 1123-1130.
- Haffner SM. Adiposità addominale e rischio cardiometabolico: abbiamo tutte le risposte? Sono J Med. 2007; 120: S10-S16.
- Benjamin EJ, Blaha MJ, Chiuve SE, et al. Statistiche sulle malattie cardiache e sull’ictus-aggiornamento 2017: un rapporto dell’American Heart Association. Circolazione. 2017; 135: e146-e603.
- Qiao Q, Gao W, Zhang L, et al. Sindrome metabolica e malattie cardiovascolari. Ann Clin Biochem. 2007; 44: 232-263.
- Moore JX, Chaudhary N, Akinyemiju T. Sindrome metabolica Prevalenza per razza / etnia e sesso negli Stati Uniti, National Health and Nutrition Examination Survey, 1988-2012. Prev Dis cronica. 2017; 14: E24-E24.
- Alberti KGMM, Eckel RH, Grundy SM, et al. Armonizzare la sindrome metabolica. Circolazione. 2009; 120: 1640-1645.
- Nolan PB, Carrick-Ranson G, Stinear JW, et al. Prevalenza della sindrome metabolica e dei componenti della sindrome metabolica nei giovani adulti: un’analisi aggregata. Prev Med Rep. 2017; 7: 211-215.
- Toms R, Bonney A, Mayne DJ, et al. Variazione socio-economica a livello geografico e di area nella distribuzione del fattore di rischio cardiometabolico: una revisione sistematica della letteratura. Int J Salute Geogr. 2019; 18: 1.
- Puckrein GA, Egan BM, Howard G. Determinanti sociali e medici della salute cardiometabolica: il quadro generale. Dis etnica. 2015; 25: 521-524.
- Cordain L, Eaton SB, Miller JB, et al. La natura paradossale delle diete dei cacciatori-raccoglitori: a base di carne, ma non aterogenica. Eur J Clin Nutr. 2002; 56: 1: S42.
- Drewnowski A, Popkin BM La transizione nutrizionale: nuove tendenze nella dieta globale. Nutr Rev. 1997; 55: 31-43.
- Singh RB, Takahashi T, Nakaoka T, et al. Nutrizione in transizione da Homo sapiens a Homo economicus. Aperto Nutraceuticals J. 2013; 18: 21.
- Blasbalg TL, Hibbeln JR, Ramsden CE, et al. Cambiamenti nel consumo di acidi grassi omega-3 e omega-6 negli Stati Uniti durante il 20 ° secolo. Am j Clin Nutr. 2011; 93: 950-962.
- Ruiz-Núñez B, Pruimboom L, Dijck-Brouwer DAJ, et al. Stile di vita e squilibri nutrizionali associati alle malattie occidentali: cause e conseguenze dell’infiammazione sistemica cronica di basso grado in un contesto evolutivo. J Nurt Biochem. 2013; 24: 1183-1201.
- Thorburn AN, Macia L, Mackay CR. Dieta, metaboliti e malattie infiammatorie “Western-Lifestyle”. Immunit. 2014; 40: 833-842.
- Ronto R, Wu JHY, Singh GM. La transizione nutrizionale globale: tendenze, oneri di malattia e interventi politici. Salute pubblica Nutr. 2018; 21: 2267-2270.
- Carrera-Bastos P, Fontes-Villalba M, O’Keefe JH, et al. La dieta occidentale e lo stile di vita e le malattie della civiltà. Res Rep Clin Cardiol. 2011; 2: 15-35.
- Sibai AM, Nasreddine L, Mokdad AH, et al. Transizione nutrizionale e fattori di rischio di malattie cardiovascolari nei paesi del Medio Oriente e del Nord Africa: rivedere le prove. Ann Nutr Metab. 2010; 57: 193-203.
- Schmidt MD, Dwyer T, Magnussen CG, et al. Associazioni predittive tra misure alternative di adiposità infantile e salute cardio-metabolica dell’adulto. Int J Obes. 2010; 35: 38.
- Llewellyn A, Simmonds M, Owen CG, et al. L’obesità infantile come predittore di morbilità in età adulta: una revisione sistematica e meta?analisi. Obes rev. 2016; 17: 56-67.
- Slopen N, Goodman E, Koenen KC, et al. Fattori di stress socioeconomici e di altro tipo e biomarcatori del rischio cardiometabolico nei giovani: una revisione sistematica dei fattori di rischio meno studiati. PLoS UNO. 2013; 8: e64418.
- Scoditti E, Capurso C, Capurso A, et al. Effetti vascolari della dieta mediterranea-parte II: ruolo degli acidi grassi omega-3 e dei polifenoli dell’olio d’oliva. Farmacologia vascolare. 2014; 63: 127-134.
- Fitó M, Konstantinidou V. Genomica nutrizionale e gli effetti della dieta mediterranea sulla salute cardiovascolare umana. Nutriente. 2016; 8: 218-218.
- Calton EK, James AP, Pannu PK, et al. Alcuni modelli dietetici sono benefici per la sindrome metabolica: rivedere le prove. Nutr Res. 2014; 34: 559-568.
- Rescigno T, Micolucci L, Tecce MF, et al. Nutrienti bioattivi e Nutrigenomica nelle malattie legate all’età. Molecola. 2017; 22: 105.
- Ordovas JM. Corella D. Genomica nutrizionale. Annu Rev Genomica Ronzio Genet. 2004; 5: 71-118.
- Johnson M, Pace RD, McElhenney WH. Le verdure a foglia verde nelle diete con un rapporto di acidi grassi omega-6/omega-3 25: 1 modificano il profilo degli acidi grassi eritrocitari dei ratti spontaneamente ipertesi. Lipidi Salute Dis. 2018; 17: 140.
- Johnson M, McElhenney WH, Ein M. Influenza delle verdure a foglia verde nelle diete con un elevato rapporto di acidi grassi omega-6:omega-3 sulla pressione sanguigna del ratto, lipidi plasmatici, stato antiossidante e marcatori di infiammazione. Nutriente. 2019; 11.
- Smith JN, Caldwell LJ, van der Merwe M, et al. Un confronto di modelli di restrizione dietetica e calorica sulla composizione corporea, le prestazioni fisiche e la salute metabolica nei topi giovani. Nutriente. 2019; 11.
- Most J, Gilmore LA, Smith SR, et al. Miglioramento significativo della salute cardiometabolica in individui sani nonobesi durante la perdita di peso indotta dalla restrizione calorica e il mantenimento della perdita di peso. Am J Physiol Endocrinol Metab. 2017; 314: E396-E405.
- Solon-Biet SM, McMahon AC, Ballard JWO, et al. Il rapporto dei macronutrienti, non l’apporto calorico, determina la salute cardiometabolica, l’invecchiamento e la longevità nei topi alimentati ad Libitum. Metab cellulare. 2014; 19: 418-430.
- Voortman T, van den Hooven EH, Tielemans MJ, et al. Assunzione di proteine nella prima infanzia e salute cardiometabolica in età scolare: lo studio Generation R. Eur J Nutr. 2016; 55: 2117-2127.
- Johnson M, Bradford C. Omega-3, omega-6 e omega-9 acidi grassi: implicazioni per malattie cardiovascolari e di altro tipo. J Glicomica Lipidomica. 2014; 4: 2153-0637.1000123.
- Simopoulos AP, Leaf A, Salem Jr N. Essenzialità e assunzione dietetica raccomandata per gli acidi grassi omega-6 e omega-3. Ann Nutr Metab. 1999; 43: 127-130.per maggiori informazioni:
Acidi grassi marini n-3 e prevenzione delle malattie cardiovascolari e del cancro. Nuovo Ingl J Med. 2019; 380: 23-32. - Caldera PC, Deckelbaumc RJ. OPINIONE CORRENTE Acidi grassi Omega-3 e risultati cardiovascolari: un aggiornamento. Curr Opin Clin Nutr Metab Cura. 2018; 21: 000-000.
- Jia X, Kohli P, Virani SS. Acidi grassi Omega-3 e risultati cardiovascolari: approfondimenti da recenti studi clinici. Curr Atheroscler Rep. 2019; 21: 1.
- Poudyal H, Panchal SK, Diwan V, et al. Acidi grassi Omega-3 e sindrome metabolica: effetti e meccanismi d’azione emergenti. Prog Lipid Res. 2011; 50: 372-387.
- Harris WS, Mozaffarian D, Rimm E, et al. Acidi grassi Omega-6 e rischio di malattie cardiovascolari. Circolazione. 2009; 119: 902-907.
- Mathias RA, Sergeant S, Ruczinski I, et al. L’impatto delle varianti genetiche di MODE sul metabolismo degli acidi grassi polinsaturi omega6 negli afroamericani. BMC genetics. 2011; 12: 50.
- Sergente S, Hugenschmidt CE, Rudock ME, et al. Differenze nei livelli di acido arachidonico e nelle varianti del gene della desaturasi degli acidi grassi (FADS) negli afroamericani e negli americani europei con diabete o sindrome metabolica. Il British journal of nutrition. 2012; 107: 547-555.Simopoulos AP. Aspetti evolutivi della dieta, rapporto omega-6 / omega-3 e variazione genetica: implicazioni nutrizionali per le malattie croniche. Biomed Pharmacother. 2006; 60: 502-507.Simopoulos AP. Il rapporto degli acidi grassi omega-6/omega-3, la variazione genetica e le malattie cardiovascolari. Asia Pac J Clin Nutr. 2008; 17: 131-134.
- Hibbeln JR, Nieminen LRG, Blasbalg TL, et al. Assunzione sana di acidi grassi n−3 e n–6: stime considerando la diversità mondiale. Am J Clin Nutr. 2006; 83: 1483S-1493S.
- Simopoulos AP. L’importanza del rapporto tra acidi grassi essenziali omega-6/omega-3. Biomed Pharmacother. 2002; 56: 365-379.
- Chilton FH, Dutta R, Reynolds LM, et al. Precision Nutrition e acidi grassi polinsaturi Omega-3: un caso per approcci di integrazione personalizzati per la prevenzione e la gestione delle malattie umane. Nutriente. 2017; 9: 1165.
- Serhan CN, Chiang N Van Dyke TE. Risoluzione dell’infiammazione: mediatori lipidici dual anti-infiammatori e pro-risoluzione. La natura rivede l’immunologia. 2008; 8: 349-361.Simopoulos AP. L’importanza del rapporto degli acidi grassi Omega-6/Omega-3 nelle malattie cardiovascolari e in altre malattie croniche. Scad Biol Med. 2008; 233: 674-688.
- Maruthur NM, Wang NY J. AL Gli interventi sullo stile di vita riducono il rischio di malattia coronarica. Circolazione. 2009; 119: 2026-2031.
- Larsson SC, Tektonidis TG, Gigante B, et al. Stile di vita sano e rischio di insufficienza cardiaca. Circolazione. 2016; 9: e002855.
- Kris-Etherton P, Fleming J, Harris WS. Il dibattito sulle raccomandazioni degli acidi grassi polinsaturi n-6 per la salute cardiovascolare. J Am Diet Assoc. 2010; 110: 201-204.
