REVISIÓN
Metamorfosis Calcifica – Una revisión de la literatura y el manejo clínico
PJ van der VyverI; M VorsterII; CH JonkerIII; N PotgieterIV
IBChD, PG Dip Dent (Endo), PG Dip Dent (Aesthet Dent), MSc, PhD (Pret), Departamento de Odontología, Escuela de Odontología Odontología, Universidad de Pretoria, Pretoria, Sudáfrica. Número ORCID: 0000-0003-1951-6042
IIBChD, PG Dip Dent (Endo), MSc (Pret), Departamento de Odontología, Facultad de Odontología, Universidad de Pretoria, Pretoria, Sudáfrica. Número ORCID: 0000-0003-4470-1530
IIIBChD (Pret), Dip Odontt (Endo), MSc (Pret), Departamento de Odontología Operativa, Universidad de Ciencias de la Salud Sefako Magatho, Ga-Rankuwa, Sudáfrica. Número ORCID: 0000-0002-9110-5208 IVBChD, PG Dip Dent (Endo), MSc (Pret), Departamento de Odontología, Facultad de Odontología, Universidad de Pretoria, Pretoria, Sudáfrica. Número ORCID: 0000-0003-4061-3322
Correspondencia
INTRODUCCIÓN
Metamorfosis calcifica (CM) o obliteración del canal pulpar (Fig. 1A-C) es una ocurrencia común después de lesiones por conmoción cerebral y subluxación.1,2 Aunque se desconoce el mecanismo exacto por el cual el canal se borra, se cree que está relacionado con el daño neurovascular y la deposición de tejido duro dentro del canal.3,4
Esta calcificación del espacio del canal pulpar provoca una pérdida de translucidez dejando la corona con una decoloración amarilla (Fig. 2 y 3).5 CM se pueden detectar clínicamente tan pronto como tres meses después de la lesión, pero permanece sin detectarse en la mayoría de los casos hasta un año después del trauma.6-8


Asintomáticos dientes que se presentan con CM inicialmente no requieren más tratamiento que el de revisión anual.1,9 Sin embargo, el estado de la pulpa dentro de canales parcialmente obliterados puede eventualmente llevar a una patología apical que requiera tratamiento.10-14
Los protocolos de tratamiento y los tiempos de intervención exactos para el tratamiento de la CM siguen siendo controvertidos y un desafío incluso para el médico calificado.15-17
Etiología e incidencia
CM es un resultado común de trauma frecuentemente asociado con dientes anteriores de adultos jóvenes y se caracteriza por la obliteración parcial o total del conducto radicular.6,8,15
En un estudio de Holcomb y Gregory, 15 881 participantes fueron investigados por la presencia de CM. Se tomaron radiografías periapicales iniciales del participante y se repitieron cuatro años después.
La encuesta reveló una incidencia de obliteración parcial o completa del canal de 3,86% con examen inicial. Solo tres (7.3%) de los 41 dientes desarrollaron rarefacciones periradiculares después del seguimiento de cuatro años. Más del 79% de los participantes recordaron una lesión dental traumática entre los 10 y los 16 años de edad. Los autores de este estudio concluyeron que existe una correlación significativa entre una lesión dental traumática previa y la incidencia de MC. También comentaron que la rarefacción periapical asociada es poco común y que la intervención endodóntica solo debe considerarse en circunstancias raras.
En un estudio de seguimiento realizado por Andreasen,6 en el que se examinaron 189 dientes con antecedentes de luxación dental, los autores describieron la CM como una deposición acelerada de dentina y no abogaron por una intervención endodóntica temprana. Se observó obliteración del canal pulpar en el 22% de los dientes luxados durante un período de observación promedio de 3,4 años. Solo el 7% de los dientes se volvieron necróticos durante el tiempo de seguimiento. Se encontró una relación entre la incidencia de obliteración pulpar y la etapa de desarrollo radicular. La incidencia de CM fue mayor en dientes con desarrollo de raíces incompleto.
Otro estudio de Andreason et al., 18 mostraron una incidencia de CM del 5% en 637 incisivos permanentes después de lesiones por luxación. Solo el 1% de estos dientes desarrolló necrosis pulpar cuando se evaluó durante un período de cinco años.
Stalhane y Hedegard19 realizaron un estudio a largo plazo en 76 dientes que mostraron CM después de lesiones traumáticas. Los exámenes de seguimiento se realizaron de 3 a 21 años después de las lesiones. De los 76 dientes, 12 dientes (16%) desarrollaron rarefacción periapi-cal durante este período de examen.
También se registraron la etapa de desarrollo de la raíz, el tiempo de trauma y el tipo de lesión traumática. Los autores comentaron el hecho de que el éxito del tratamiento endodóntico moderno debe sopesarse frente a la incidencia de desarrollo de patología periapical al decidir las opciones de tratamiento clínico.
Un estudio de Jacobsen y Kerekes20, dio seguimiento a los cambios radiográficos de tejido duro de 122 dientes, 10-23 años después de la lesión. Del 36% de los casos con obliteración parcial y del 64% de los casos con obliteración completa del canal, ninguno de los canales parcialmente obliterados se volvió necrótico con rarefacciones periapicales y solo el 13% de las obliteraciones completas eventualmente desarrollaron necrosis pulpar. Los hallazgos de este estudio fortalecen la justificación detrás de la realización del tratamiento endodóntico solo cuando se desarrollan rarefacciones periradiculares.
En un estudio de Robertson et al., se realizó un seguimiento de 21 82 incisivos permanentes con antecedentes de trauma durante un período de 7 a 22 años. Se observó decoloración amarilla frecuente y, al evaluar la pérdida ósea perirradicular, los autores informaron que el 8,5% de los casos desarrollaron necrosis pulpar durante este tiempo.
La tasa de supervivencia fue del 84% después de 20 años y se reportó que caries, nuevos traumas, tratamiento de ortodoncia y cobertura de corona no aumentaron la frecuencia de necrosis pulpar.
Rock y Grundy7 sugirieron un enfoque diferente a los estudios anteriores y realizaron un estudio retrospectivo en el que se evaluaron 517 dientes traumatizados para el desarrollo de CM. Encontraron que el 16% de los dientes desarrollaron CM. Aunque no fue estadísticamente significativo, se observó CM en los grupos de edad más jóvenes (<9 años), mientras que la reabsorción radicular se observó en el grupo de edad más avanzada (>9 años).
Hallazgos clínicos, radiográficos e histológicos
La mayoría de los dientes que presentan obliteración del canal son asímpatomáticos1,9,21, incluida la ausencia de sensibilidad a la per-cusión.Por lo tanto, 10 CM es a menudo un hallazgo incidental durante las investigaciones clínicas o radiográficas.1,9
CM se caracteriza generalmente por una decoloración de color amarillo oscuro del diente.9,10 Esta clara decoloración de la corona se ha notificado en el 79% de 122 dientes con obliteración pulpal9,20 y puede atribuirse a la deposición de dentina terciaria oscura.8,10,13,14
Oginni et al.1 informó que de 276 dientes con obliteración parcial del canal, 186 (67%) tenían decoloración amarilla y otros 34 (12%) dientes eran de color gris.
Curiosamente, la incidencia de patología pulpar o periapical fue mayor en los dientes con decoloración gris en comparación con aquellos con decoloración amarilla.1 Es importante tener en cuenta que los dientes con signos radiográficos de obliteración pulpar también pueden presentarse sin ningún cambio de color,9 y aunque el cambio de color puede indicar CM, no es necesariamente una indicación de patosis pulpar o periapi cal.1,9,20,21
En presencia de obliteración parcial del canal, generalmente se acepta que las pruebas de vitalidad no son confiables.1,9,21,22 Estos dientes muestran una respuesta retardada o completamente ausente a las pruebas de vitalidad.10,11,23 La respuesta a las pruebas de vitalidad también tiende a disminuir a medida que avanza la obliteración pulpar.1,5,9,16
Generalmente, la obliteración del canal progresa en una dirección corono-api-cal.10 Una disminución en el volumen de la cámara pulpar es a menudo el primer signo radiográfico, seguido de un estrechamiento gradual del conducto radicular completo.10,23
La obliteración puede clasificarse como obliteración parcial (coronal) o completa (radicular extensiva) del espacio del canal pulpar.9,10 CM se presenta generalmente con un espacio normal del ligamento periodontal y lámina dura intacta.11,14,23,24
Sin embargo, el engrosamiento del espacio del ligamento periodontal o la patología peri-radicular pueden ser visibles en presencia de infección.9,10,14,24
La tomografía computarizada de haz cónico (TCCC) puede ser útil para localizar los conductos radiculares.10,24 – 26 La opción de ver canales en reconstrucciones multiplanares proporciona al médico información valiosa en el diagnóstico y manejo de la CM.10,27
La ausencia de un conducto radicular en radiografías convencionales no significa necesariamente la ausencia total de ese conducto.5,8,9,16 La evaluación histológica de los canales pulpar, diagnosticados radiográficamente como obliterados, casi siempre confirma la existencia de un canal pulpar estrecho que contiene tejido pulpar.10,12,14,23 Por lo tanto, se ha sugerido que la mineralización del canal es un término más preciso que la obliteración del canal.10,23,28
La obliteración del canal pulpar se describió inicialmente como un depósito de dentina terciaria irregular, pero más recientemente como calcificaciones distróficas multifocales compuestas de dentina secundaria mal definida.8,29-31 Calcificaciones también han sido descritas por algunos autores como similares a la dentina, similares a huesos y fibróticas.10,32,33 Holan24 describió calcificaciones como estructuras de osteo-dentina en forma de tubo que se extienden a lo largo de toda la longitud del canal pulpar, rodeadas de tejido pulpar conectado solo a la dentina radicular en algunas áreas.
En un estudio realizado por Lundberg y Cvek32, no se encontraron microorganismos en ninguno de los especímenes investigados. Los componentes inflamatorios, indicativos de un proceso patológico, generalmente están ausentes en los dientes con CM.5,8,10,13,4,32,34 Con base en estos estudios histopatológicos, la CM asintomática no indica la necesidad de un tratamiento de conducto radicular.10,14,18,32
Opciones de tratamiento
La apariencia oscura de los dientes afectados por CM no solo es una gran preocupación estética, sino que también presenta al médico un gran desafío de tratamiento. Recientemente, West35 sugirió cuatro posibles opciones de tratamiento para la restauración de la estética en dientes descoloridos afectados por esclerosis del complejo de conductos radiculares. A continuación se describen las cuatro opciones de tratamiento con un ejemplo de informe de caso en la opción uno y dos.
1. Blanqueamiento vital / blanqueamiento externo
Debido a su naturaleza conservadora, varios autores defienden que el blanqueamiento externo o vital debe considerarse como una primera opción de tratamiento.35-38 Greenwall37 describió una técnica de blanqueamiento dental vital para los dientes individuales afectados. El autor abogó por el uso de gel de peróxido de carbamida al 20% en una bandeja de blanqueamiento vital convencional modificada donde se crean ventanas adyacentes al diente descolorido, a ambos lados.
Esta modificación evitará el desbordamiento de líquido blanqueador a los dientes adyacentes, lo que podría resultar en un blanqueamiento desigual. La desventaja de esta técnica en particular es que el progreso puede ser lento debido a la naturaleza de la decoloración y el resultado final puede no ser aceptable. Una ventaja de esta opción de tratamiento es que los pacientes experimentan sensibilidad limitada o nula durante el procedimiento de blanqueamiento.37
Joiner39 sugirió que el uso de una concentración baja para un tiempo de tratamiento más largo reducirá los efectos negativos (como resultado de la rápida difusión de radicales libres) del blanqueo. Además, el uso prolongado de productos blanqueadores con baja concentración (por ejemplo, peróxido de carbamida al 10-20%) proporciona una mayor estabilidad.39
Haywood y DiAngelis40 discutieron dos enfoques al considerar el blanqueo externo como una opción de tratamiento para mejorar la estética:
Blanqueamiento en bandeja: los autores abogaron por un molde en forma de herradura en el que la bandeja se fabrica sin vestíbulo para permitir la adaptación adecuada de la solución de blanqueo.
Bandeja para blanquear un solo diente: una bandeja no festoneada, sin depósito, modificada y recortada para adaptarse a un solo diente descolorido. Los pacientes reciben una solución blanqueadora de una sola jeringa.
RELATO DE UN CASO
Una mujer de 29 años de edad presentó antecedentes de traumatismo en los dientes anteriores maxilares a la edad de 13 años y agenesia de los incisivos laterales maxilares izquierdo y derecho (Fig. 4). Históricamente, se intentó un tratamiento de ortodoncia para mover los caninos a la posición de los laterales. Después del tratamiento de ortodoncia, el paciente recayó con una apariencia no estética resultante.
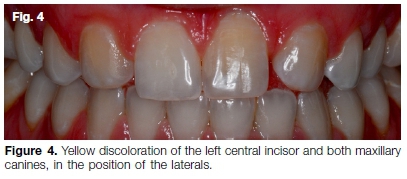
La principal preocupación fue la decoloración amarilla de los caninos maxilares y del incisivo central izquierdo (Fig. 4). La paciente buscó una solución estética inmediata ya que se iba a casar en cuatro semanas. El examen radiográfico reveló una obliteración completa del canal del incisivo central izquierdo maxilar asintomático (Fig. 5A), con sistemas de conductos radiculares vitales y visibles en los caninos (Fig. 5B).

Se decidió manejar el caso utilizando la técnica de blanqueamiento vital con peróxido de carbamida al 16% (Sistema de Blanqueamiento Flash para llevar a Casa, Whitesmile GmbH, Alemania) durante tres semanas. El paciente recibió instrucciones de blanquear los dientes descoloridos todos los días durante 45 minutos y el resto del arco se blanqueaba cada tres días.
La Figura 6 muestra el resultado después del blanqueamiento vital y la Figura 7 el resultado postoperatorio inmediato después de restauraciones compuestas directas mínimamente invasivas para modificar la forma anatómica de los dientes y cerrar el diastema entre el 21 y el 23.


2. Tratamiento intencional de conductos radiculares seguido de blanqueamiento intracoronal/no vital
Rock y Grundy7 recomendaron el tratamiento de conductos radiculares tan pronto como se observara radiográficamente evidencia de estrechamiento de la cámara pulpar.
La justificación se basó en dos consideraciones clínicas: en primer lugar, una vez que se pierde el acceso al conducto existe un mayor riesgo de perforación radicular y, en segundo lugar, una pérdida del acceso coronal al conducto radicular podría resultar en una intervención quirúrgica en caso de que el resto del conducto se vuelva necrótico.
De Cleen11 recomendó un enfoque más invasivo al crear una cavidad de acceso completamente extendida similar a un diente sano no afectado con un tamaño de cámara normal.
El autor estaba convencido de que siguiendo este enfoque, la mayoría de la dentina terciaria se eliminará y, en última instancia, creará una translucidez dentro de la corona.
Rotstein & Walton41 concluyó que se podría obtener un resultado estético aceptable en los dientes afectados por CM mediante blanqueamiento intracoronal, una vez que el tratamiento de conducto radicular se haya completado con éxito. Sin embargo, la desventaja de la técnica de blanqueo no vital es la mayor posibilidad de regresión de color con el tiempo.
El mecanismo exacto responsable de esta regresión de color aún no está definido, aunque las micro fugas a través de la restauración de la cubierta final podrían desempeñar un papel.42
Friedman et al.se observaron 43 dientes tratados endodónticamente con blanqueamiento no vital y se encontró que en períodos de recuerdo de uno a ocho años, el 79% de estos dientes ilustraron un color y una estética mejorados en comparación con su apariencia inicial. Sin embargo, debe señalarse que la introducción de solución blanqueadora en la cámara pulpar puede aumentar el riesgo de reabsorción cervical externa.44 El procedimiento de blanqueamiento para dientes anteriores tratados endodónticamente se puede abordar internamente, externamente o una combinación de ambos, dependiendo de una evaluación y un diagnóstico adecuados. Haywood y DiAngelis40 discutieron diferentes enfoques al considerar el blanqueamiento como una opción de tratamiento en dientes no vitales:
Blanqueamiento en el consultorio: la clásica técnica de blanqueamiento no vital en el consultorio implica el uso de un peróxido de hidrógeno de alta concentración (35%) que se coloca en la cámara pulpar preparada y se activa con una fuente de luz o calor.
Técnica de lejía para caminar: una técnica clásica en la que la gutapercha se elimina 2 mm por debajo de la unión cemento-ena-mel, sellada con un material de revestimiento (como ionómero de vidrio) con solución blanqueadora colocada y sellada. Se indica al paciente que regrese para visitas y controles posteriores.
Blanqueamiento cerrado interno-externo: el blanqueamiento se ejecuta desde el interior del diente afectado, así como desde la superficie externa. Se prepara la cámara de pulpa y se utiliza la técnica de lejía para caminar como se describió anteriormente. Además, se fabrica una bandeja de dientes única para permitir el blanqueamiento externo y el paciente sigue las instrucciones indicadas anteriormente.
De acuerdo con Haywood y DiAngelis y otros autores, este enfoque se considera más efectivo y resulta más beneficioso.40’45,46
Blanqueamiento abierto interno-externo: la técnica es similar a la técnica cerrada interno-externo aceptar que el diente afectado se deja abierto y se indica al paciente que llene el diente y la bandeja con solución blanqueadora. La técnica depende en gran medida de la comprensión y cooperación del paciente.
Para todos los enfoques, es crucial eliminar los restos de cuernos de pulpa antes de llevar a cabo el procedimiento de blanqueo interno. Muy a menudo, la limpieza adecuada de la cámara de pulpa y los cuernos de pulpa dará como resultado una apariencia mejorada.
REPORTE DE UN CASO
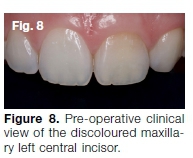
Una mujer de 27 años de edad presentó sensibilidad a la percusión en su incisivo central izquierdo maxilar. También le preocupaba la decoloración de este diente de color amarillo-marrón (Fig. 8) y expresó el deseo de tener sus dientes «blanqueados». Una radiografía periapical y una TCCC revelaron que el canal estaba casi completamente borrado (Fig. 9).

El diente fue aislado con dique de goma utilizando un Brinker Retractor de Tejidos (Glycerin) de la abrazadera (Fig. 10) para asegurar la retención de la pinza debido a la falta de un área adecuada del cíngulo en el aspecto palatino del diente.

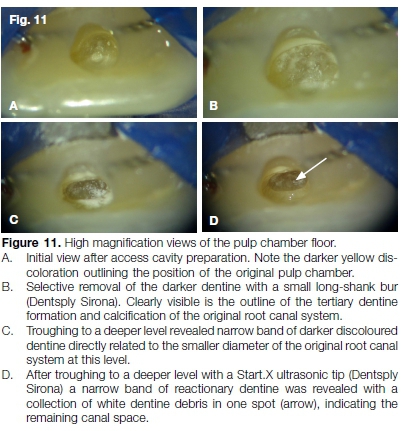
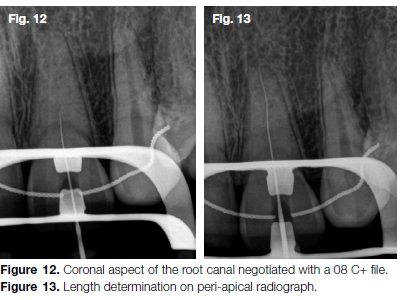
Después de la preparación de la cavidad de acceso, se siguió la decoloración de la dentina más oscura del piso de la pulpa con pequeñas fresas de vástago largo (Dentsply Sirona) y un inicio.X punta ultrasónica (Dentsply Sirona) hasta que se localizó un orificio de canal bastante calcificado (Fig. 11A a D). El aspecto coronal del canal se negoció con una lima de tamaño 08 C+ (Dentsply Sirona) (Fig. 12) seguido de un archivo 08 K. Esta secuencia se repitió hasta la permeabilidad del canal y la longitud total de trabajo (Fig. 13).
Se utilizó un archivo K de tamaño 10 para crear una ruta de micro planeo reproducible antes de completar la ruta de macro planeo utilizando el Planeador de tromatomía (Dentsply Sirona) en 8-12 movimientos de cepillado de espalda. La preparación del canal se realizó con la lima de Primera tromatomía (Dentsply Sirona) seguida de irrigación del canal con EDTA al 17% (Vista Dental) y hipoclorito de sodio al 3,5%.
En el sistema de conductos radiculares preparado se colocó un Punto Primario de Gutapercha de Tromatomía (Dentsply Sirona) y se verificó radiográficamente el ajuste (Fig. 14). Finalmente, se obturó el sistema de conductos radiculares con un Punto de Gutapercha Prime para Tromatomía, sellador AH Plus (Dentsply Sirona) y el Sistema de Obturación Inteligente Gutta (Dentsply Sirona) (Fig. 15).
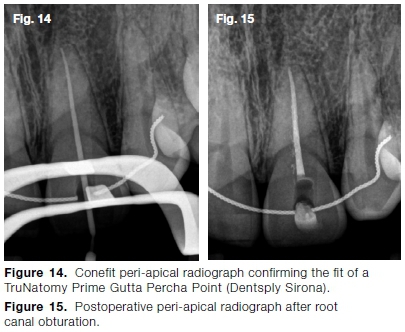
El diente se blanqueó utilizando la técnica de lejía andante durante 48 horas utilizando peróxido de hidrógeno al 35% (Opal Endo, Ultradent) hasta obtener un valor más ligero en comparación con los otros dientes maxilares. El contorno gingival desigual del diente se corrigió con un azul de Sirolasa (Dentsply Sirona) (Fig. 16).

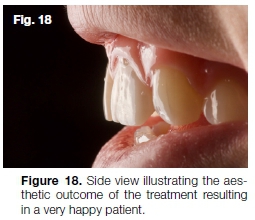
Esto fue seguido por el blanqueamiento casero de los otros dientes maxilares utilizando peróxido de hidrógeno al 10% (Sistema de Blanqueamiento Casero Instantáneo). La cavidad de acceso palatal se limpió con pulido de aire antes de restaurarla con SDR (Dentsply Sirona) y resina compuesta. Las Figuras 17 y 18 muestran el resultado estético final que se obtuvo después del tratamiento.

3. Blanqueamiento interno y externo sin tratamiento de conducto radicular
Pedorella, Meyer y Woollard47 describieron una técnica en la que la cavidad de acceso se prepara mediante la eliminación de la dentina esclerótica en la porción coronal del diente afectado, seguida de la colocación de una base/revestimiento adecuado en el piso de la cavidad preparada. El enfoque está dirigido a abordar las preocupaciones estéticas con blanqueamiento interno y externo sin intentar el procedimiento de conducto radicular.
Si bien se considera este enfoque como una opción de tratamiento adecuada, la técnica no está bien respaldada en la literatura y no tiene un apoyo generalizado. Varios estudios han concluido que en la mayoría de los casos existe un espacio pulpar con tejido pulpar.
Las radiografías convencionales no captan la presencia de un sistema de conductos radiculares microscópicos, por lo que se interpreta como un diente completamente esclerótico sin conducto radicular ni cámara pulpar.5,8,16 Una vez que se intenta la preparación de la cavidad para el blanqueamiento intra-coronal y se penetra sin saberlo un sistema de conductos radiculares microscópicos, el tejido pulpar se expone a una posible infección que podría dar lugar a una patología periradicular.9
4. Cobertura total o parcial extra coronal
Tradicionalmente, se siguieron varios enfoques de tratamiento invasivo en un esfuerzo por mejorar la apariencia de los dientes afectados por CM. Las carillas directas o indirectas, las coronas de cerámica o la extracción de parte de la dentina palatina (similar al acceso endodóntico tradicional) se encuentran entre los enfoques de tratamiento que se intentan restaurar la estética.
La desventaja de estos enfoques invasivos es la eliminación de la estructura dental sana y el debilitamiento de la estructura dental restante.44 Informes recientes han sugerido el blanqueamiento externo como la primera opción de tratamiento. Este tratamiento es no invasivo, relativamente rentable y simple, con resultados predecibles.48
West35 sugirió una opción de tratamiento más invasiva al considerar una restauración de cobertura total. Teniendo en cuenta el hecho de que la mayoría de los dientes afectados por CM están intactos y no tienen daño estructural, la preparación y colocación de una restauración de cobertura total o parcial debe considerarse cuidadosamente solo cuando los enfoques más conservadores han fallado. Malhotra10 también sugirió la preparación y colocación de carillas en dientes con grandes restauraciones existentes, fracturas o defectos. También se puede considerar una combinación de opciones de tratamiento.
CONCLUSIÓN
El tratamiento de la CM, tanto endodónticamente como estéticamente, sigue siendo un desafío incluso para el clínico experto. En este artículo, los autores proporcionan una visión general de la CM y algunos consejos clínicos sobre el manejo de esta afección tanto endodónticamente como estéticamente. Un diagnóstico preciso, basado en hallazgos clínicos y radiográficos, guiará al médico para seleccionar el enfoque de tratamiento adecuado o la combinación de enfoques para cada caso individualizado.
Declaración
Los autores no tienen conflicto de intereses que declarar.
Significación clínica
Este artículo de revisión tiene como objetivo proporcionar al lector una visión en profundidad de la etiología y la presentación clínica de la metamorfosis calcifica. Los autores también proporcionan información sobre el manejo clínico de estos casos, a menudo complejos y difíciles de manejar clínicamente.
1. Oginni AO, Adekoya-Sofowora CA, Kolawole KA. Evaluación de radiografías, signos clínicos y síntomas asociados con la obliteración del canal pulpar: una ayuda para la decisión del tratamiento. Traumatol de abolladuras. 2009; 25(6): 620-5.
2. Andreasen JO, Andreasen FM, Andersson L. Libro de texto y atlas de colores de lesiones traumáticas en los dientes. 4th ed. Copenhagen: Munksgaard International Publishers. 2007; 411-27.
3. Yaacob H, Hamid JA. Calcificaciones pulpar en dientes primarios: un estudio de microscopio de luz. J Pedod. 1985; 10(3): 254-64.
4. Robertson A. A retrospective evaluation of patients with uncomplicated crown fractures and luxation injuries. Traumatol de abolladuras. 1998; 14(6): 245-56.
5. Patterson SS, Mitchell DF. Metamorfosis calcifica de la pulpa dental. Surg Oral Med Oral Patol. 1965; 20(1): 94-101.
6. Andreasen J. Luxación de dientes permanentes por traumatismo. Un estudio de seguimiento clínico y radiográfico de 189 dientes lesionados. Eur J Sci Oral. 1970; 78(1-4): 273-86.
7. Rock W, Grundy M. The effect of luxation and subluxation upon the prognosis of traumatized incisor teeth. J Dent. 1981; 9(3): 224-30.
8. Torneck C. The clinical significance and management of calcific pulp obliteration. El Alfa omegan. 1990; 83(4): 50-4.
9. McCabe P, Dummer PMH. Obliteración del canal pulpar: un desafío de diagnóstico y tratamiento endodóntico. Int Endod J. 2012; 45( 2): 177-97.
10. Malhotra N, Mala K. Metamorfosis calcifica. Revisión de la literatura y estrategias clínicas. Dent Actualización. 2013; 40(1): 48-60.
11. de Cleen M. Obliteration of pulp canal space after concussion and subluxation: endodontic considerations. Quintessence Int. 2002; 33(9): 661-69.
12. Feiglin B. Respuesta de la pulpa dental a lesiones traumáticas – un análisis retrospectivo con informes de casos. Traumatol de abolladuras. 1996; 12(1): 1-8.
13. Gopikrishna V, Parameswaran A, Kandaswamy D. Criterios para el manejo de la metamorfosis calcifica: revisión con un reporte de caso. Indian J Dent Res. 2004; 15 (2): 54-7.
14. Amir FA, Gutmann JL, E Witherspoon D. Metamorfosis calcifica: un desafío en el diagnóstico y tratamiento endodóntico. Quintessence Int. 2001; 32(6): 447-55.
15. Holcomb JB, Gregory WB. Metamorfosis calcifica de la pulpa: su incidencia y tratamiento. Surg Oral Med Oral Patol. 1967; 24(6): 825-30.
16. Schindler WG, Gullickson DC. Justificación para el manejo de la metamorfosis calcifica secundaria a lesiones traumáticas. J Endod. 1988; 14(8): 408-12.
17. Smith JW. Metamorfosis calcifica: un dilema de tratamiento. Surg Oral Med Oral Patol. 1982; 54(4): 441-4.
18. Andreasen FM, Zhjie Y, Thomsen BL, Andersen PK. Ocurrencia de obliteración del canal pulpar después de lesiones por luxación en la dentición permanente. Traumatol de abolladuras. 1987; 3(3): 103-15.
19. Stalhanse I. Traumatized permanent teeth in children aged 715 years, Part II. Swed Dent J. 1975; 68: 157-69.
20. Jacobsen I, Kerekes K. Pronóstico a largo plazo de dientes anteriores permanentes traumatizados que muestran procesos de calcificación en la cavidad pulpar. Eur J Sci Oral. 1977; 85(7): 588-98.
21. Robertson A, Andreasen FM, Bergenholtz G, Andreasen JO, Norén JG. Incidencia de necrosis pulpar posterior a la obliteración del canal pulpar por traumatismo de incisivos permanentes. J Endod. 1996; 22(10): 557-60.
22. Holcomb JB, Gregory WB. Metamorfosis calcifica de la pulpa: su incidencia y tratamiento. Surg Oral Med Oral Patol. 1967; 24(6): 825-30.
23. Abbott P, Yu C. A clasificación clínica del estado de la pulpa y el sistema de conductos radiculares. Aust Dent J. 2007; 52( 1): 17-31.
24. Holan G. Mineralización en forma de tubo en la pulpa dental de incisivos primarios traumatizados. Traumatol de abolladuras. 1998; 14(6): 279-84.
25. Tyndall DA, Rathore S. Aplicaciones de diagnóstico de TC de haz cónico: caries, evaluación del hueso periodontal y aplicaciones de endodoncia. Dent Clin Nam. 2008; 52(4): 825-41.
26. Mora MA, Mol A, Tyndall DA, Rivera EM. Evaluación in vitro de tomografía computarizada local para la detección de fracturas longitudinales de dientes. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103(6): 825-9.
27. Nair MK, Nair UP. Digital and advanced imaging in endodon-tics: a review (en inglés). J Endod. 2007; 33(1): 1-6.
28. Levin LG, Law AS, Holland G, Abbott PV, Roda RS. Identificar y definir todos los términos diagnósticos para la salud pulpar y los estados de enfermedad. J Endod. 2009; 35(12): 1645-57.
29. Johnson PL, Bevelander G. Histogenesis and histochemistry of pulpal calcification. J Dent Res. 1956; 35 (5): 714-22.
30. Eversole LR. Esquema clínico de patología oral: diagnóstico y tratamiento. Lea y Febiger, Filadelfia: 1978; 273-4.
31. Kuster CG. Metamorfosis calcifica / reabsorción interna: reporte de un caso. Abolladura de Pediatra. 1981; 3(3): 274-5.
32. Lundberg M, Cvek M. Un estudio de microscopía de luz de pulpas de incisivos permanentes traumatizados con luz pulpar reducida. Acta Odontol Scand. 1980; 38(2): 89-94.
33. Oginni AO, Adekoya-Sofowora CA. Secuelas pulpar después de un trauma en los dientes anteriores entre pacientes dentales nigerianos adultos. BMC Salud Bucal. 2007; 7(1): 1-5.
34. Cvek M, Granath L, Lundberg M. Fallas y cicatrización en dientes anteriores no vitales tratados endodónticamente con luz pulpal postraumática reducida. Acta Odontol Scand. 1982; 40(4): 223-8.
35. West J. Los dilemas estéticos y endodónticos de la metamorfosis calcifica. Abolladuras Estéticas de Periodoncia Pract. 1997; 9(3): 289-93.
36. Munley P, Goodell G. Metamorfosis calcifica. Actualización de Clin. 2005; 27(4).
37. Greenwall L. Blanqueamiento dental vital único. Int Dent SA. 2007; 10(1): 48-52.
38. Borkar N, Jaggi S, Pandit V, Shetty S. Metamorfosis calcifica-una revisión. IIOABJ. 2016; 7(6): 71-6.
39. Joiner A. The bleaching of teeth: a review of the literature (en inglés). J Dent. 2006; 34(7): 412-9.
40. Haywood VB, DiAngelis AJ. Blanquear un solo diente oscuro. Abolladura interior. 2010; 6(8): 42-52.
41. Mcdonald’NJ, Torabinejad M. cirugía Endodóntica. Principios de Práctica Endod. 2002; 3: 357-75.
42. Friedman S. Blanqueamiento interno: resultados y complicaciones a largo plazo. J Am Dent Assoc. 1997; 128: 51-5.
43. Friedman S, Rotstein I, Libfeld H, Stabholz A, Heling I. Incidencia de reabsorción radicular externa y resultados estéticos en 58 dientes sin pulpa blanqueados. Traumatol de abolladuras. 1988; 4(1): 23-6.
44. Ramos TM, Oliveira TMR, de Azevedo CS, de Gois DN, de Aguiar Oliveira AH, de Freitas PM. Tratamiento estético conservador de un diente permanente calcificado descolorido: evaluación clínica de cinco años. Braz Dent Sci. 2013; 16(4): 105-12.
45. Deliperi S, Bardwell DN, Papathanasiou A. Evaluación clínica de un sistema de blanqueamiento combinado en consultorio y para llevar a casa. J Am Dent Assoc. 2004; 135(5): 628-34.
46. Delgado E, Hernández-Cott PL, Stewart B, Collins M, de Vizio W. Eficacia de blanqueamiento dental de peróxido de hidrógeno al 9% y peróxido de carbamida al 20% administrados en bandeja personalizada durante el uso diurno: un ensayo clínico de 14 días. Puerto Rico Health Sci J. 2009; 26 (4): 367-72.
47. Pedorella C, Meyer R, Woollard G. Blanqueamiento de dientes anteriores calcificados no tratados por endodoncia. Gen Dent. 2000; 48(3): 252-5.
48. Kwon SR. Blanquear el único diente descolorido. Dent Clin Nam. 2011; 55(2): 229-39.
 Correspondencia:
Correspondencia:
Martin Vorster
Departamento de Odontología, facultad de Odontología, Universidad de Pretoria
Gauteng, sudáfrica
Correo electrónico: [email protected]
aportes del Autor:
1 . Peet J van der Vyver: Pacientes tratados, seguimiento con pacientes, redacción científica y revisión del manuscrito – 25%
2 . Martin Vorster: Redacción científica y revisión del manuscrito – 25%
3 . Casper H Jonker: Redacción científica y revisión del manuscrito – 25%
4 . Nicoline Potgieter: Redacción científica y revisión del manuscrito – 25%
