US Pharm. 2011; 36 (5): SA-15-SA-26.
El dolor de pecho es una ocurrencia común en entornos de atención primaria, aguda y urgente, y es una de las razones más citadas por las que las personas buscan atención médica.1 El dolor de pecho representa aproximadamente el 5% de todas las visitas al departamento de emergencias y del 1% al 2% de las visitas ambulatorias.2-4 Además, el dolor de pecho es una de las principales causas de ingreso hospitalario y una queja común en el entorno de atención aguda.5
El dolor torácico tiene etiologías variadas, desde afecciones potencialmente mortales hasta patologías benignas y distensiones musculares simples. Es necesario un diagnóstico diferencial amplio, lo que plantea desafíos en la evaluación y el manejo del dolor torácico. Además, la evaluación del dolor torácico se complica por la disociación entre la intensidad de los signos y síntomas y la gravedad de la causa subyacente del dolor torácico, así como por la presentación a menudo vaga y la localización indistinta del dolor.1,2
En general, el dolor es una experiencia compleja y subjetiva. El dolor visceral, incluido el dolor en el pecho, es difícil de localizar, de carácter difuso y, por lo general, se refiere a estructuras somáticas.1,2 El dolor visceral también se asocia con más respuestas autonómicas y motoras que el dolor somático. Específicamente, el dolor en el pecho generalmente se caracteriza por una sensación desagradable localizada en el tórax.1 Las descripciones del dolor en el pecho varían ampliamente, con términos como» ardor»,» dolor»,» apuñalamiento «o » presión».»2
Uno de los factores más significativos en la evaluación del dolor torácico es la distinción entre dolor torácico cardiaco y no cardiaco. A menudo es difícil discriminar entre estos dos tipos de dolor, y los pacientes pueden tener causas cardíacas y no cardíacas simultáneas.6,7 Las causas no cardíacas son comunes, pero las causas cardíacas no deben pasarse por alto, ya que el dolor torácico cardíaco puede ser un indicador de enfermedad cardiovascular (ECV).4 Las enfermedades cardíacas siguen siendo la principal causa de muerte en los Estados Unidos; cada año, el 36% de las muertes (aproximadamente 870,000 casos) en los Estados Unidos se atribuyen a ECV.2-4 En 2009, los costos directos e indirectos de las ECV totalizaron más de 1 165 mil millones en los Estados Unidos.3 La detección temprana del dolor torácico cardíaco y la intervención temprana son fundamentales para disminuir la morbimortalidad asociada a ECV.8
EVALUACIÓN DEL DOLOR TORÁCICO
Una historia clínica completa y un examen físico son esenciales en la evaluación del dolor torácico.2,3 Con el fin de reconocer a los pacientes que necesitan una intervención rápida y potencialmente vital, el Programa Nacional de Alerta de Ataque Cardíaco recomienda la evaluación inmediata de los pacientes con los siguientes síntomas: dolor, presión, opresión o pesadez en el pecho, o dolor que se irradia al cuello, la mandíbula, los hombros, la espalda o los brazos; indigestión, ardor de estómago o náuseas y/o vómitos asociados con dolor en el pecho; dificultad para respirar persistente; o debilidad, mareos, aturdimiento o pérdida del conocimiento.6
Si los síntomas no justifican una intervención inmediata por causas que ponen en peligro la vida, la evaluación inicial debe incluir una historia clínica que enfatice las características y la ubicación del dolor, el momento de inicio del dolor, la actividad en el momento de inicio, la duración de los síntomas, los factores atenuantes o agravantes, los antecedentes de dolor previo, la presencia de factores de riesgo y otros síntomas asociados.1,2,4,6 También se deben evaluar los factores de riesgo coronario, así como la posibilidad de consumo de drogas ilegales.6 Los factores de riesgo comunes de enfermedad de las arterias coronarias (EAC) incluyen edad avanzada, sexo masculino, antecedentes familiares de EAC y enfermedades comórbidas como diabetes mellitus, hipertensión, hipercolesterolemia y consumo de tabaco.3,9
Además de la historia clínica y el examen físico, la mayoría de los adultos con dolor torácico deben someterse a un ECG y una radiografía de tórax, a menos que en la investigación inicial se determine una causa obvia de dolor torácico que no ponga en peligro la vida.2,4 Además, los marcadores sanguíneos de lesión miocárdica, las ayudas de decisión para estratificar a los pacientes de acuerdo con su riesgo de complicaciones, las pruebas de ejercicio tempranas y diversas técnicas de imagen y vías clínicas proporcionan una mayor precisión y eficiencia en la evaluación del dolor torácico. Para los pacientes con un bajo riesgo de complicaciones o ECV, el beneficio de pruebas y evaluaciones adicionales debe equilibrarse con los costos e inconvenientes que acompañan a las pruebas y procedimientos con una baja probabilidad de mejorar los resultados y un riesgo de resultados falsos positivos.6
MANEJO DEL DOLOR TORÁCICO
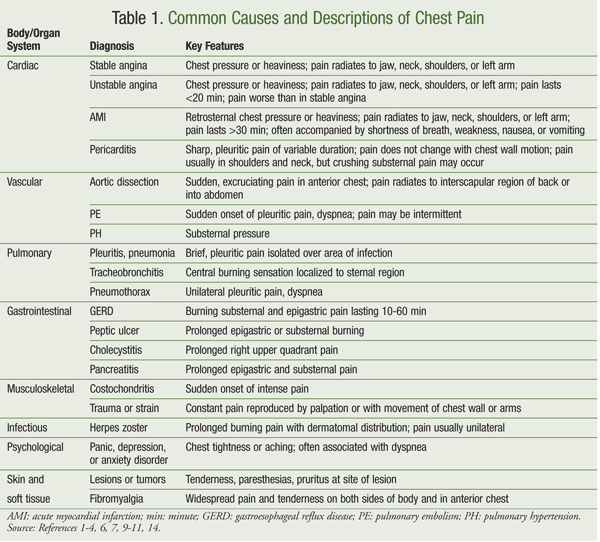
Las causas comunes de dolor torácico y sus descripciones se enumeran en la TABLA 1. El objetivo del manejo del dolor torácico, como con todo el control del dolor, es encontrar la causa y tratarla adecuadamente, con el medicamento adecuado a la dosis efectiva más baja con el menor número de efectos secundarios posibles.1,10 Los principios generales de los trastornos respiratorios, cardíacos, musculoesqueléticos, gastrointestinales (GI) y psicológicos se aplican al tratamiento del dolor torácico cardíaco y no cardíaco.1,7,10
Dolor torácico cardíaco
Varias causas de dolor torácico potencialmente mortales requieren atención inmediata y deben descartarse antes de que se puedan determinar otras causas. Estas afecciones incluyen el síndrome coronario agudo( SCA), la embolia pulmonar (EP) y la disección aórtica.1-3, 9 El SCA es el diagnóstico potencialmente fatal más significativo de dolor torácico.2 Entre el quince y el 25% de los pacientes que presentan dolor torácico reciben un diagnóstico de SCA, un diagnóstico amplio que incluye cualquier afección que produzca isquemia miocárdica, desde angina inestable hasta infarto agudo de miocardio (IAM). La isquemia miocárdica generalmente ocurre en presencia de aterosclerosis coronaria, pero la isquemia puede acompañar cualquier enfermedad o proceso que ocluya una arteria coronaria o disminuya la perfusión miocárdica, como un trombo o embolia, estenosis aórtica o miocardiopatía.6
La angina, la manifestación clásica de la isquemia miocárdica, se describe generalmente como una fuerte presión en el pecho o una sensación de opresión o ardor y a menudo se acompaña de dificultad para respirar. La angina a menudo se irradia hacia el hombro, el cuello o el brazo izquierdo y se acumula en intensidad durante un período de varios minutos.6 Si bien el ejercicio o el estrés psicológico pueden desencadenar la angina de pecho, la afección ocurre con mayor frecuencia sin factores precipitantes obvios.3,6 La presentación típica incluye dolor subesternal, provocado por esfuerzo y aliviado por reposo o nitroglicerina.3,4 El dolor torácico anginal indica un alto riesgo de EAC.4
Una presentación atípica de dolor torácico disminuye la probabilidad de que el dolor torácico se deba a isquemia. Las guías del Colegio Americano de Cardiología y de la Asociación Americana del Corazón (ACC/AHA) enumeran varios descriptores que no son característicos de la isquemia miocárdica: dolor pleurítico (dolor agudo causado por movimientos respiratorios o tos); dolor o malestar localizado principalmente en la parte media o inferior del abdomen; dolor localizado en la punta de un dedo; dolor reproducido con movimiento o palpación de la pared torácica o los brazos; dolor constante que persiste durante muchas horas; dolor breve que dura unos segundos; y dolor que se irradia a las extremidades inferiores.6 Sin embargo, los síntomas atípicos no pueden descartar la presencia de SCA y deben ser solo una consideración en el diagnóstico de dolor torácico.6,8,11
La suplementación con oxígeno es una rutina para todos los pacientes con dolor torácico relacionado con SCA. Se recomienda para todos los pacientes con IAM durante las primeras 6 horas después de la aparición de los síntomas, y más tiempo si están presentes otros estados de enfermedad que causan hipoxemia.9 Además, en pacientes que presenten dolor torácico compatible con SCA, se debe administrar aspirina lo antes posible y continuar indefinidamente si no existe alergia a la aspirina. El clopidogrel debe sustituirse en caso de alergia a la aspirina o intolerancia gastrointestinal.9,12
Los inhibidores de la glucoproteína IIb/IIIa bloquean la agregación plaquetaria y se recomiendan para pacientes con angina inestable e infarto de miocardio sin elevación del segmento ST.9,12 Agentes actualmente disponibles incluyen abciximab, tirofibán y eptifibatida.8 Además, las guías de ACC/AHA recomiendan la anticoagulación con heparina no fraccionada (HNF) o heparina de bajo peso molecular (HBPM) añadida a la terapia antiagregante plaquetaria para el tratamiento del SCA.12 Actualmente disponibles Hbpm incluyen la enoxaparina, dalteparina, y tinzaparina.8 Se debe ajustar la HNF para mantener un tiempo parcial de tromboplastina de 1,5 a 2,0 veces el control.9 La HBPM es una alternativa a la HNF en pacientes menores de 75 años con función renal estable; se prefiere la HBPM a la heparina como anticoagulante en ausencia de insuficiencia renal.9,12
La nitroglicerina, la piedra angular del tratamiento antianginoso, proporciona alivio de los síntomas en pacientes con dolor torácico cardíaco continuo.La morfina también se puede utilizar para controlar el dolor en pacientes con IAM, pero se debe administrar con precaución a dosis bajas.9 Además, se deben administrar betabloqueantes IV u orales a los pacientes con IAM sin contraindicación para dicho tratamiento, como infarto de miocardio con elevación del segmento ST e insuficiencia ventricular izquierda moderada, o bradicardia, hipotensión, shock, asma activa o enfermedad reactiva de las vías respiratorias.8,9
La disección aórtica aguda es la emergencia aórtica más frecuente y letal, y tiene la tasa de mortalidad más alta entre las causas de dolor torácico potencialmente mortales.9 La disección aórtica aguda causa la aparición repentina de un dolor insoportable y desgarrador cuya ubicación refleja el sitio y la progresión de la disección.6,9 La disección aórtica también puede presentarse con ictus, insuficiencia cardíaca, síncope, dolor o debilidad en las extremidades inferiores, dolor de espalda y costado y dolor abdominal.9
La disección aórtica generalmente ocurre en presencia de factores de riesgo como hipertensión, embarazo, aterosclerosis, uso de drogas ilegales, enfermedad del tejido conectivo y afecciones que conducen a la degeneración del tejido aórtico.6,9,11 La disección aórtica se trata eliminando los factores que favorecen la progresión de la disección, incluida la presión arterial elevada. Las intervenciones apropiadas incluyen nitroprusiato de sodio administrado por vía intravenosa para lograr una presión arterial sistólica entre 100 y 120 mmHg, y bloqueadores beta orales o intravenosos para evitar la taquicardia refleja secundaria al nitroprusiato de sodio. Se recomienda una consulta quirúrgica inmediata para los pacientes con sospecha de disección aórtica.9
La incidencia anual de PE se estima en 200 casos por millón de personas.10 La tasa de mortalidad por TEP no tratada es del 18,4%, lo que representa hasta 200.000 muertes anuales en los EE.UU. 9,11 La TEP a menudo causa disnea y dolor torácico pleurítico, pero la TEP puede ser asintomática. Los émbolos más grandes causan dolor subesternal severo y persistente, mientras que los émbolos más pequeños causan dolor torácico pleurítico lateral.6 La terapia anticoagulante con HNF, HBPM o fondaparinux reduce eficazmente la mortalidad en la EP.11
Dolor torácico no cardiaco
El dolor torácico no cardiaco puede ser causado por trastornos musculoesqueléticos, anomalías de las vísceras abdominales y afecciones psicológicas, entre otras anomalías.6,13 Incluso más que el dolor torácico cardíaco, el dolor torácico no cardiaco es difícil de definir, diagnosticar y controlar.1,14
Aproximadamente 20 a 30% de los pacientes con dolor torácico se clasifican como dolor torácico no cardiaco según los hallazgos normales de cateterismo cardíaco u otras evaluaciones diagnósticas. Cada año, se producen aproximadamente 200,000 nuevos casos de dolor torácico no cardiaco en los EE.UU. 14 La morbilidad entre los pacientes con dolor torácico no cardiaco es considerable, y estos pacientes tienden a tener un alto uso de servicios de atención médica y terapias empíricas y reportan una insatisfacción general con la atención recibida.Los trastornos respiratorios y pleuropulmonares son causas comunes de dolor torácico no cardiaco. La pleuritis y los derrames pleurales ocurren con frecuencia en enfermedades del tejido conjuntivo, y el dolor a menudo se alivia con medicamentos antiinflamatorios no esteroideos (AINE); los corticosteroides pueden reducir la inflamación en pacientes que permanecen sintomáticos después del tratamiento con AINE. La neumonía se presenta con frecuencia con dolor torácico localizado en el área de la infección. El tratamiento de la neumonía se basa en una terapia antimicrobiana guiada por informes de vigilancia local.10
Los trastornos gastrointestinales son una fuente común de dolor torácico no cardiaco. La enfermedad por reflujo gastroesofágico( ERGE), una de las causas más comunes de dolor torácico no cardiaco, se presenta con un dolor parecido a la angina de pecho.14 La ERGE puede estar asociada con un tipo de dolor subesternal con compresión o ardor que se irradia al cuello, la espalda o los brazos.6,14 El dolor es generalmente peor después de las comidas y en posición supina, y el ejercicio y el estrés emocional pueden precipitar el dolor asociado a ERGE.11 Se ha informado de ERGE en hasta el 60% de las personas con dolor en el pecho.13,14
El dolor torácico asociado a ERGE es manejable, con mayor frecuencia con un inhibidor de la bomba de protones. Además, se recomienda la pérdida de peso para pacientes obesos o con sobrepeso con ERGE y dolor torácico no cardiaco. Otras modificaciones en el estilo de vida, como evitar los alimentos desencadenantes y levantar la cabecera de la cama, pueden no aliviar por completo el dolor en el pecho asociado con la ERGE.14
Los factores psicológicos son significativos en el diagnóstico y manejo del dolor torácico. Aproximadamente el 30% de los pacientes con dolor torácico no cardiaco experimentan trastornos de pánico o ansiedad.13 Existe una alta tasa de ansiedad y depresión entre los pacientes con dolor torácico cardiaco y no cardiaco, por lo que el dolor no debe atribuirse inmediatamente a factores psicológicos antes de descartar etiologías orgánicas.15 El tratamiento de las causas psicogénicas del dolor de pecho no es específico del dolor de pecho e incluye terapia cognitiva conductual y terapia ansiolítica y antidepresiva.7
Las afecciones musculoesqueléticas son la causa en el 25% al 35% de los pacientes con dolor torácico no cardiaco.13 El dolor torácico reproducible por palpación es probablemente de origen musculoesquelético. Una causa común de dolor torácico no cardiaco es la costocondritis, la inflamación de una costilla o cartílago unido a una costilla. Esta afección se alivia con analgésicos, anestésicos locales o agentes antiinflamatorios. Las enfermedades infecciosas como el herpes zóster también pueden causar dolor torácico difuso. El dolor generalmente se resuelve una vez que la infección se trata adecuadamente con agentes antivirales.7
Tratamiento
Con un diagnóstico diferencial amplio, no siempre se establece una causa definitiva para el dolor torácico, y la evaluación continua suele ser el mejor curso.2 En ausencia de un diagnóstico definitivo, la analgesia sistémica para el dolor torácico es apropiada. Los analgésicos de primera línea, incluidos el paracetamol y los AINE, se pueden usar de forma segura para el dolor leve en la mayoría de los pacientes. Se pueden agregar opioides y analgésicos adyuvantes si la terapia de primera línea no alivia el dolor. Las dosis de analgésicos deben ajustarse individualmente en función del nivel de dolor, el historial de medicamentos y las alergias.7,8
La evaluación y el manejo adecuados del dolor torácico, ya sea que su origen sea cardíaco o no cardíaco, implica tratar la causa subyacente del dolor, al tiempo que mejora los resultados del paciente y minimiza las interacciones medicamentosas y los eventos adversos. Para los pacientes en el entorno de atención aguda, el dolor en el pecho puede ocurrir como parte de los síntomas o secuelas que requieren atención y manejo farmacológico.8
PAPEL DEL FARMACÉUTICO
Los farmacéuticos están bien posicionados para proporcionar un manejo integral de múltiples estados de enfermedad para mejorar la calidad de vida, reducir la recurrencia del dolor torácico y minimizar las complicaciones. Los farmacéuticos deben revisar los medicamentos y hacer recomendaciones a los prescriptores sobre la base de la mejor evidencia disponible. Dado que el ritmo de la investigación clínica es rápido, los farmacéuticos deben estar atentos a estar al día sobre las recomendaciones actuales basadas en la evidencia y actuar sobre esas recomendaciones en la práctica clínica. Los farmacéuticos también desempeñan un papel importante en la educación de los pacientes sobre sus medicamentos y el refuerzo de las modificaciones en el estilo de vida como parte del tratamiento integral. Los farmacéuticos de cuidados agudos pueden facilitar una transición suave al entorno comunitario para los pacientes que permanecerán en terapia crónica por afecciones que causan dolor en el pecho. Al mejorar el manejo de la terapia con medicamentos y optimizar la calidad de la atención, los farmacéuticos son miembros importantes del equipo multidisciplinario de atención médica.8
1. Lee-Chiong T, Gebhart GF, Matthay RA. Dolor en el pecho. In: Mason RJ, Broaddus VC, Martin T, et al, eds. Libro de texto de Medicina Respiratoria de Murray y Nadel. 5th ed. Philadelphia, PA: Saunders Elsevier; 2010.
2. Brown JE, Hamilton GC. Dolor en el pecho. In: Marx JA, Hockberger RS, Walls RM, et al, eds. Rosen’s Emergency Medicine: Concepts and Clinical Practice (en inglés). 7th ed. Philadelphia, PA: Mosby Elsevier; 2009.
3. IDENTIFICACIÓN de Jones, CM Slovis. Dificultades en la evaluación del paciente con dolor torácico de bajo riesgo. Emerg Med Clin North Am.
4. Cayley WE Jr. Diagnosticando la causa del dolor en el pecho. Médico de Familia. 2005;72:2012-2021.
5. Karnath B, Holden MD, Hussain N. Dolor torácico: diferenciar las causas cardíacas de las no cardíacas. Hosp Médico. 2004;40:24-27,38.
6. Cannon CP, Lee TH. Acercamiento al paciente con dolor torácico. In: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine (en inglés). 8th ed. Philadelphia, PA: Saunders Elsevier; 2007.
7. Yelland M, Cayley WE Jr, Vach W. Un algoritmo para el diagnóstico y el manejo del dolor torácico en atención primaria. Med Clin North Am. 2010;94:349-374.
8. DiPiro JP, Talbert RL, Yee GC, et al, eds. Farmacoterapia: Un Enfoque Fisiopatológico. 7th ed. Nueva York, NY: McGraw-Hill Medical; 2008.
9. Haro LH, Decker WW, Boie ET, Wright RS. Acercamiento inicial al paciente que tiene dolor torácico. Cardiol Clin. 2006; 24:1-17,v.
10. Brims FJ, Davies HE, Lee YC. Dolor respiratorio torácico: diagnóstico y tratamiento. Med Clin North Am.
11. Woo KM, Schneider JI. Quejas principales de alto riesgo I: dolor en el pecho-los tres grandes. Emerg Med Clin North Am. 2009; 27: 685-712, x.
12. Braunwald E, Antman EM, Beasley JW, et al. Actualización de las directrices del ACC / AHA para el tratamiento de pacientes con angina inestable e infarto de miocardio sin elevación del segmento ST-2002: artículo de resumen: un informe del Grupo de Trabajo sobre Directrices de Práctica del Colegio Americano de Cardiología/Asociación Americana del Corazón (Comité para el Manejo de Pacientes con Angina Inestable). Circulación. 13. Ruigómez A, Massó-González EL, Johansson S, et al. Dolor torácico sin cardiopatía isquémica establecida en pacientes de atención primaria: comorbilidades asociadas y mortalidad. Br J Gen Pract. 2009; 59: e78-e86.14. Oranu AC, Vaezi MF. Dolor torácico no cardiaco: enfermedad por reflujo gastroesofágico. Med Clin North Am. 15. Eken C, Oktay C, Bacanli A, et al. Trastornos de ansiedad y depresión en pacientes que presentan dolor torácico en urgencias: comparación entre origen cardíaco y no cardíaco. J Emerg Med. 2010;39:144-150.
