Resumen
La hemorragia intracerebral (HIC) es un fenómeno raro en el que el 10% ocurre en el cerebelo. Ocurren en adultos mayores y se asocian con hipertensión en la mayoría de los casos. Se han notificado en adolescentes y adultos jóvenes en asociación con malformaciones arteriovenosas y angiomas. La hemorragia cerebelosa espontánea, en ausencia de trauma o de cualquier factor de riesgo bien establecido identificable, es una ocurrencia extremadamente rara, con una mortalidad que oscila entre el 25 y el 57%. Se presenta un caso de un varón de 26 años con hemorragia cerebelosa espontánea. Es un adulto joven sano sin factores de riesgo identificables de accidente cerebrovascular (ACV), aparte del consumo de marihuana, que no se ha establecido definitivamente como factor de riesgo. Se exploran varias etiologías posibles y, después de nueve años, se evalúa su estado posterior al evento.
Palabras clave
Hemorragia intracerebral, hemorragia cerebelosa, trauma, hematoma
Introducción
La hemorragia cerebelosa espontánea se define como ocurrida sin previo aviso, trauma o causa externa, y ausencia de factores de riesgo identificables. La hemorragia cerebelosa, entre otros tipos de hemorragia intracerebral (HIC), se puede clasificar como un accidente cerebrovascular hemorrágico. El accidente cerebrovascular se define como una interrupción del suministro de sangre del cerebro, que resulta en un suministro insuficiente de oxígeno al tejido cerebral. Según la American Heart Association, la prevalencia de ictus en los Estados Unidos es de alrededor del 2,5% y afecta a aproximadamente 7 millones de estadounidenses, con más del 90% de estos casos atribuibles a factores de riesgo modificables. La HIC puede deberse a un trauma, una patología subyacente o puede ser espontánea. Se puede clasificar de acuerdo con la región del cerebro involucrada. La hemorragia originada en el cerebelo constituye casi el 10% de los casos de toda la HIC . La primera operación reportada en una hemorragia cerebelosa fue en 1906 según Ott, et al. . Desde entonces, más informes e investigaciones han traído más atención y conocimiento a esta patología. Los estudios han informado que el infarto cerebeloso representa casi el 3% de todos los accidentes cerebrovasculares, aproximadamente 20,000 nuevos infartos cerebelosos cada año en los Estados Unidos . La incidencia mundial ha aumentado en adultos jóvenes en las últimas tres décadas, con accidentes cerebrovasculares de etiología indeterminada que representan hasta el 30% de los casos . La hemorragia cerebelosa no traumática afecta a aproximadamente 10 000 pacientes en los Estados Unidos cada año, la mayoría de los cuales abarca a adultos mayores debido a una afección crónica identificable. Sin embargo, la hemorragia cerebelosa espontánea en adultos jóvenes sanos sin condiciones médicas subyacentes ni factores de riesgo es poco frecuente.
El aspecto posteroinferior del cráneo contiene el tronco encefálico y el cerebelo. El cerebelo está compuesto por dos hemisferios laterales y un vermis de línea media que se consideran importantes para coordinar movimientos y organizar la información visuoespacial. El daño al cerebelo produce déficits que son ipsilaterales a la región afectada . Tres arterias pareadas irrigan el cerebelo; la arteria cerebelosa inferior posterior (PICA), la arteria cerebelosa inferior anterior (AICA) y la arteria cerebelosa superior (SCA). Estas tres arterias forman parte de la circulación posterior del cerebro, conocida como sistema vertebrobasilar . Esta vasculatura suministra al cerebelo y a sus microcircuitos muy específicos para que pueda realizar muchas funciones complejas. Además, las células de la corteza cerebelosa poseen una disposición laminar uniforme, creando una orientación y funcionamiento específicos de las fibras nerviosas hacia y desde el cerebelo. Esto contrasta con la orientación de las fibras nerviosas que atraviesan la corteza y otras partes del cerebro. Aunque en general está bien establecido que el cerebelo es responsable de la postura, el movimiento voluntario, los movimientos dirigidos a objetivos y espontáneos , su papel específico en el procesamiento de la información espacial relevante sigue siendo difícil de alcanzar. Molinari y Leggio mencionan que a pesar de que se ha informado que el daño cerebeloso perjudica la cognición espacial, «los patrones de respuesta han sido muy diferentes del daño a las estructuras cerebrales espaciales clásicas como el hipocampo y la corteza parietal» . El daño al cerebelo no produce déficits predecibles, al igual que el daño a otras estructuras cerebrales. Los pacientes con un infarto cerebeloso pueden presentar una amplia gama de déficits y deficiencias, que van desde enfermedades menores hasta situaciones que ponen en peligro la vida. Aunque el caso que se presentará ocurrió en Canadá, es relevante ya que muchos ciudadanos de las islas del Caribe tienen conexiones y vínculos con los Estados Unidos y Canadá y viajan de ida y vuelta.
Reporte de un caso
Un varón de 26 años de edad, previamente sano, fue asistido a un hospital en el área metropolitana de Toronto en un día de invierno en 2011. Durante el triaje en la sala de emergencias, vomitaba incesantemente, parecía estar letárgico con los ojos cerrados y tenía dificultad para hablar. Una vía intravenosa (IV) con dimenhidrinato en solución salina normal cesó su emesis. El examen de rutina no fue nada especial. Una TC de cabeza con contraste mostró atenuación cerebelosa en el área del lóbulo cerebeloso derecho, consistente con un hematoma cerebeloso, lo que llevó a una transferencia de interfacilidad a un hospital con instalaciones de neurocirugía (Figura 1).
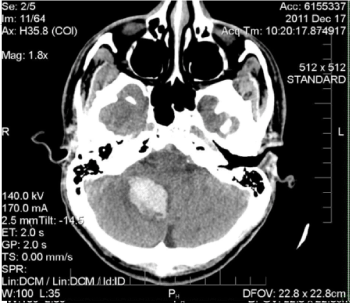
Figura 1. Tomografía axial no reforzada de la cabeza. Hay una hemorragia parenquimatosa aguda hiperdensa de 25 x 28 x 33 mm en el hemisferio cerebeloso derecho que causa hernia de la amígdala cerebelosa derecha en el foramen magnum con borramiento parcial del cuarto ventrículo e hidrocefalia temprana. La etiología de la hemorragia es inespecífica con base en los hallazgos de imagen y podría estar relacionada con la transformación hemorrágica del infarto isquémico, o hemorragia en una neoplasia o malformación cavernosa
Durante el transcurso de la estancia del paciente en la UCI, se obtuvo una historia clínica completa. Según el paciente, todo comenzó de la siguiente manera: mientras estaba acostado en la cama con la cara hacia abajo, volteó la cabeza hacia un lado para ver algo. Al hacerlo, sintió pasar una extraña sensación por la nuca. No pensó mucho en ello en ese momento, ya que se sentía como un «calambre»en el cuello. Sin embargo, en el transcurso de 15 minutos, cambió rápidamente para peor. Después de la extraña sensación en el cuello, comenzó a sentir una vaga sensación de malestar en el estómago y los intestinos; pensó que podría aliviarse durante una evacuación intestinal. No tuvo éxito en defecar, sin embargo, la vaga sensación de inquietud se convirtió en náuseas en toda regla, y comenzó a sentir como si el mundo estuviera girando. Se preocupó y llamó a la línea telefónica de telesalud de Ontario. Telesalud Ontario es una línea telefónica directa disponible para los residentes que proporciona asesoramiento médico de enfermeras registradas. After reporting his symptoms, a visit to the nearest hospital emergency room was advised. En este punto, comenzó a vomitar incontrolablemente, y los mareos pronunciados le hicieron extremadamente difícil mantener los ojos abiertos. A media hora de sus síntomas iniciales fue conducido al hospital, donde se desplomó en el pavimento.
Un informe detallado de su historia clínica pasada unos días después de la admisión no mencionó factores de riesgo identificables, como: antecedentes de hipertensión, coagulopatía, traumatismo craneal, antecedentes familiares conocidos de aneurisma intracraneal o malformaciones arteriovenosas (MAV), antecedentes de neoplasias malignas o uso de drogas (por ejemplo, cocaína y anfetaminas) . Usaba marihuana regularmente y había fumado la noche anterior, pero no la mañana. Como la marihuana todavía era ilegal en Canadá en ese momento, el único medio de obtención era a través de vías ilícitas, lo que suscita sospechas en cuanto a la fuente y el procesamiento del cannabis. De particular interés es la siguiente declaración: «Esa noche me sentí incómodo cuando estaba adquiriendo la marihuana, porque era de un proveedor diferente. Noté que se quemaba de manera diferente a como lo hacía esa noche, siendo mucho más húmedo de lo que recordaba». No se realizó ninguna prueba de detección de drogas.
La estancia hospitalaria del paciente fue sin incidentes y controlada médicamente. Durante su estancia en la UCI, el paciente recibió una resonancia magnética para obtener imágenes más detalladas, que demostraron la extensión del hematoma (Figuras 2 y 3).
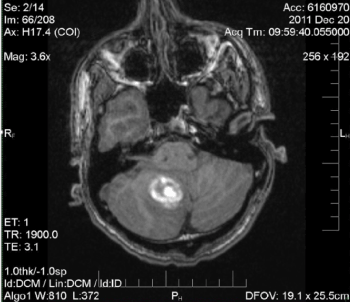
Figura 2. RMN: Hematoma intrapenquimatoso inferomedial derecho inespecífico del hemisferio cerebeloso de 2,8 cm. Efecto de masa local leve en el cuarto ventrículo inferior. Sin hidrocefalia obstructiva. No se identificó lesión subyacente en este momento
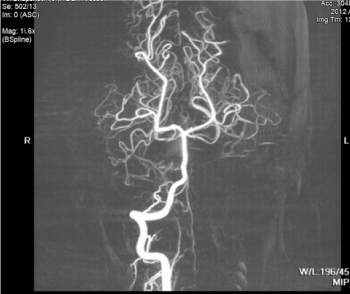
Figura 3. La angiografía por RMN no es notable
La RMN no reveló más patología. Permaneció una semana en la UCI, seguido de varios días en la sala general, y finalmente se convirtió en silla de ruedas al ser dado de alta del hospital. El paciente permaneció atado a la silla de ruedas debido a una marcha inestable durante tres semanas. Se recomendó fisioterapia, pero no se utilizó, ya que requería gastos de bolsillo. Se recomendó un angiograma cerebral, pero el paciente se negó debido a la preocupación por los riesgos percibidos. Por lo tanto, el equipo de neurocirugía recomendó un angiograma en 6-12 meses después del alta, lo que podría revelar una lesión vascular, imponiendo riesgos en el futuro. Un angiograma un año después del alta reveló evidencia de una fístula arteriovenosa dural de flujo lento no agresivo, descrita como un hallazgo incidental y muy probablemente no relacionada con la presentación anterior del paciente. Se realizó una segunda angiografía cerebral un año después de la fecha de la primera para realizar un seguimiento de posibles cambios en la vasculatura, que finalmente no mostró cambios, y el paciente fue dado de alta incondicionalmente del cuidado del equipo.
La recuperación de una HIC varía mucho entre los individuos y puede ser muy difícil de predecir al principio durante las fases agudas. El seguimiento con el paciente en 2020, 9 años después del evento, reveló un varón de 35 años que se había recuperado bien. Su discurso era fluido y coherente; sin embargo, perdió el equilibrio fácilmente y no podía caminar del talón a los pies sin caerse. Sus signos vitales estaban dentro del rango normal. El único medicamento que tomaba era loratadina o difenhidramina para las alergias, según fuera necesario. Según el paciente, experimenta temblores en reposo que ocasionalmente se vuelven intencionales cuando está estresado. Hay episodios de vértigo extremo que lo hacen rodar y caer hacia el suelo, ya que siente que pierde todo el control motor. La prueba de Dix-Hallpike es negativa. Su equilibrio se ve fácilmente comprometido, especialmente en el lado derecho, sin embargo, por lo demás, ha hecho una recuperación notable dadas las circunstancias. Todavía usa marihuana de vez en cuando.
Discusión
La mayoría de las hemorragias cerebelosas se presentan en adultos mayores con hipertensión (60-70% de los casos), mientras que el resto se debe en gran medida a malformaciones arteriovenosas (MAV), diátesis de sangrado y tumores . Otras causas de hemorragia cerebelosa incluyen trauma, coagulopatía, accidente cerebrovascular isquémico con transformación hemorrágica, angiopatía amiloide cerebral, embolia séptica, encefalitis, vasculitis, medicamentos simpaticomiméticos (por ejemplo, cocaína, anfetaminas) y aneurisma de la circulación cerebral posterior. Si un tumor es la causa del sangrado, se trata sistemáticamente de un glioblastoma . Una hemorragia cerebelosa secundaria a una MAV tiende a ocurrir en individuos más jóvenes, mientras que las causadas por enfermedad vascular secundaria a hipertensión se ven más comúnmente en individuos mayores . La presentación de los síntomas varía ampliamente de acuerdo con la ubicación y el tamaño de la hemorragia . Las hemorragias más pequeñas pueden no alterar el estado mental del paciente, mientras que las más grandes pueden dejar al paciente en un estado de estupor o sin respuesta. Los síntomas de hemorragia cerebelosa notificados con frecuencia incluyen cefalea de inicio repentino, náuseas y vómitos, ataxia troncal, vértigo, disartria, rigidez nucal y alteración del estado mental o del nivel de conciencia . Esto es de destacar porque el paciente en estudio no se quejó de dolores de cabeza.
La hemorragia cerebelosa cae bajo las pautas de manejo de la HIC ; sin embargo, hay una gran cantidad de experiencia clínica que juega un factor en la determinación de cómo se aplican las pautas. Según Little, et al. esto se aplica especialmente en casos de compresión del tronco encefálico o hematomas grandes con efecto de masa, lo que resulta en hidrocefalia aguda . En estos casos, los pacientes no operables tenían un pronóstico grave. Sin embargo, hay una falta de pruebas que respalden el tratamiento quirúrgico de los pacientes con HIC, lo que lleva a una disminución general de la mortalidad, de acuerdo con los ensayos CLEAR III y MISTIE III. La extirpación de hematomas grandes no se relaciona necesariamente con mejores resultados funcionales .
En este caso, el equipo de neurocirugía decidió no realizar el tratamiento quirúrgico, una decisión basada en su experiencia clínica. La decisión de someterse a manejo no quirúrgico en nuestro paciente que presentó hematoma cerebeloso con borramiento parcial del cuarto ventrículo y hernia parcial a través del foramen magnum es discutible. La mortalidad asociada con la hemorragia cerebelosa puede oscilar entre el 25 y el 57% y se debe en gran medida a complicaciones como la compresión del tronco encefálico, la hernia cerebelosa y la compresión del cuarto ventrículo con hidrocefalia obstructiva subsiguiente .
La gran mayoría de las hemorragias cerebelosas tienen causas identificables o factores de riesgo predisponentes. Solo una fracción de los casos de hemorragia cerebelosa son verdaderamente espontáneos, ya que no hay antecedentes de trauma, causa identificable o factores de riesgo predisponentes. Dayes, et al. reporte los casos de 3 adultos varones jóvenes de 30, 38 y 27 años de edad que revelaron meduloblastoma, hemofilia A y melanoma maligno, respectivamente . Dos de los tres casos involucraron un tumor y uno involucró un trastorno hemorrágico, todos identificados como factores de riesgo. Mitchell & Angrist estudió 12 casos de muerte causados por hemorragia cerebelosa . Todos ellos tenían factores de riesgo identificables, como nefrosclerosis maligna, arteriosclerosis cerebral y leucemia mielógena, siendo el factor de riesgo más común la enfermedad cardiovascular relacionada con la hipertensión. Hyland y Levy identificaron 32 casos de hemorragia cerebelosa, cuatro de los cuales no se demostró una lesión subyacente. Los autores plantean la hipótesis de que las lesiones eran tan pequeñas que esencialmente se desangraron y se comprimieron .
Una revisión de la literatura reveló otra asociación potencial que requiere consideración, a saber, la marihuana. El principal ingrediente psicoactivo de la marihuana es el tetrahidrocannabinol (THC), una sustancia liposoluble con un alto volumen de distribución. Consumir un porro de marihuana o un cigarrillo puede producir entre 2,5 y 5 mg de THC. Hay muchas otras sustancias que se encuentran en la marihuana, incluido el cannabidiol (CBD), y todas tienen efectos variables en el sistema nervioso central, que incluyen sedación, analgesia y propiedades anticonvulsivas. La literatura sobre el consumo de cannabis es equívoca, con informes de efectos neuroprotectores de la lesión oxidante a otros beneficios como analgesia, hipotensión ocular y propiedades antieméticas . El consumo de marihuana está asociado con hipotensión sistémica, alteración de los reflejos vasomotores periféricos, alteración del flujo sanguíneo cerebral y autorregulación vascular cerebral . También se ha informado de una asociación entre el consumo de marihuana y el accidente cerebrovascular en adultos, aunque el mecanismo y la naturaleza de esa relación siguen sin estar claros. Una hipótesis es que la marihuana causa lesiones vasculares al promover el vasoespasmo, especialmente en consumidores poco frecuentes. De acuerdo con una base de datos de Muestras de Pacientes hospitalizados a nivel nacional de 2004 a 2011 , la incidencia de ictus isquémico agudo en consumidores de marihuana fue del 0,4% entre las personas de 15 a 54 años de edad. Con la legalización de la marihuana en lugares como Canadá, su uso es aún más frecuente. Por lo tanto, uno esperaría ver más casos, pero solo se encuentra un pequeño número de infartos cerebelosos en usuarios a nivel mundial. Una posible explicación es que podría haber variables de confusión, como la contaminación de la marihuana con otras sustancias .
La literatura no proporciona una respuesta definitiva en cuanto a la asociación entre isquemia aguda y consumo de marihuana. Dos ensayos prospectivos no mostraron una asociación entre el consumo de marihuana y el accidente cerebrovascular. Un estudio de casos controlados encontró un aumento de 2 a 3 veces en las probabilidades de accidente cerebrovascular en los consumidores de marihuana, que se determinó que se debía a la variable de confusión del consumo de tabaco asociado con el consumo de marihuana. Aunque. un estudio de base de datos nacional encontró un aumento de 1 a 17 veces en las probabilidades de accidente cerebrovascular asociado con el consumo de marihuana, incluso después de controlar el consumo de tabaco . Por lo tanto, no hay un apoyo definitivo a la hipótesis de que el consumo de marihuana esté asociado con accidentes cerebrovasculares en adultos jóvenes. Nuestro paciente consumía marihuana a diario durante muchos años antes, pero no en la mañana del incidente.
El cannabis y sus productos asociados pueden contaminarse con pesticidas, moho, bacterias, metales y disolventes . Debido a que la marihuana es ilegal en muchos países y estados de Estados Unidos, existe la probabilidad de que la marihuana pueda contaminarse con cocaína o anfetaminas, ya que muchos proveedores tratan con más de una sustancia ilícita. Las plantas y productos de cannabis pueden recoger moho o bacterias mientras crecen, y pueden acumular altos niveles de metal del suelo o del medio de crecimiento. También puede producirse contaminación por fertilizantes. Producción de productos relacionados con el cannabis, como concentrados (p. ej. shatter, batter, budder), presentan una oportunidad adicional para que los agentes de procesamiento, como el butano y el propano, presenten problemas de salud . La marihuana obtenida ilícitamente no está controlada y no hay normas reguladoras en cuanto a la filtración. Es posible que en este caso, la marihuana que el paciente usó la noche anterior estuviera contaminada.
Conclusión
La hemorragia cerebelosa espontánea en adultos jóvenes sanos es un fenómeno extremadamente raro que requiere más investigación e investigación. Aunque es posible que nunca se aclare una vía causal, el reconocimiento y el tratamiento rápidos de una hemorragia cerebelosa pueden marcar la diferencia entre la vida y la muerte. Existen pautas para el manejo de la HIC, pero no están bien definidas para la hemorragia cerebelosa. Dado que cada caso es único, cabe esperar indulgencia en el estricto cumplimiento de las directrices. Investigaciones posteriores pueden revelar las causas y la fisiopatología subyacente. Se requiere más investigación entre el consumo de marihuana, los aditivos y los accidentes cerebrovasculares para probar o refutar la asociación con la HIC, en particular la hemorragia cerebelosa, que tiene una alta tasa de mortalidad.
- Benjamin EJ, Muntner P, Alonso A, Bittencourt MS, Callaway CW, et al. (2019) Estadísticas de enfermedades cardíacas y accidentes cerebrovasculares–actualización de 2019: Un informe de la Asociación americana del corazón. Circulación 139: e56-e528.
- Fischer MA, Das JM (2019) Hematoma cerebeloso. StatPearls .
- Ott KH, Kase CS, Ojemann RG, Mohr JP (1974) Hemorragia cerebelosa: diagnóstico y tratamiento. Archives of Neurology 31: 160-167.Edlow JA, Newman-Toker DE, Savitz SI (2008) Diagnóstico y manejo inicial del infarto cerebeloso. The Lancet Neurology 7: 951-964.
- Viswanathan V, Yu C, Sambursky JA, Kaur S, Simpkins AN (2019) Isquemia cerebral aguda asociada temporalmente con el consumo de marihuana. Cureus 11: e5239.
- Hemphill JC, Amin-Hanjani S (2019) Hemorragia Intracerebral cerebelosa. JAMA 322: 1355-1356.
- Middleton FA, Strick PL (1998) The cerebellum: an overview. Trends in Cognitive Sciences 2: 305-306.
- Molinari M, Leggio MG (2007) Cerebellar information processing and visuoespatial functions. The Cerebellum 6: 214-220.
- Dayes LA, Purtzer TJ, Shahhal I, Cojocaru T, Knierim D, et al. (1986) Hemorragia cerebelosa espontánea aguda. Journal of the National Medical Association 78: 495-499.
- Odom GL, Tindall GT, Dukes HT (1961) Hematoma cerebeloso causado por malformaciones angiomatosas. Journal of Neurosurgery 18: 777-782.
- Hemphill JC, Greenberg SM, Anderson CS, Becker K, Bendok BR, et al. (2015). Directrices para el tratamiento de la hemorragia intracerebral espontánea. Stroke 46: 2032-2060.
- Little JR, Tubman DE, Ethier R (1978) Hemorragia cerebelosa en adultos: diagnóstico por tomografía computarizada. Journal of Neurosurgery 48: 575-579.Mitchell N, Angrist A (1942) Hemorragia cerebelosa espontánea: Informe de quince casos. The American Journal of Pathology 18: 935-953.
- Hyland HH, Levy M (1954) Spontaneous cerebellar haemorrhage. Canadian Medical Association Journal 71: 315-323.
- Geller T, Loftis L, Brink DS (2004) Infarto cerebeloso en varones adolescentes asociado con consumo agudo de marihuana. Pediatrics 113: 365-370.
- Seltenrich N (2019) Contaminantes de cannabis: Disolventes reguladores, microbios y metales en malas hierbas legales. Environmental Health Perspectives 127: 0820011-0820016.
- https://data.worldbank.org/indicator/BX.TRF.PWKR.DT.GD.ZS?locations=GD
