Como se mencionó, el receptor CCR5 es un receptor acoplado a proteína G (GPCR). Antes del descubrimiento del papel del CCR5 en la infección por el VIH, muchas compañías farmacéuticas ya habían creado una colección sustancial de compuestos dirigidos a los GPCR. Algunos de estos compuestos probarían ser un punto de partida para la química medicinal antagonista del CCR5, pero necesitarían optimización para mejorar la selectividad y la potencia del CCR5, y para mejorar las propiedades farmacocinéticas. Un problema significativo fue la afinidad de las hits de cribado disponibles para el canal de iones hERG; la inhibición de hERG conduce a la prolongación del intervalo QT, lo que puede aumentar el riesgo de desarrollar arritmias ventriculares mortales. Muchos antagonistas CCR5 han sido estudiados por compañías farmacéuticas, pero pocos de ellos han llegado a estudios de eficacia en humanos; por ejemplo, AstraZeneca, Novartis, Merck y Takeda han utilizado sus colecciones de compuestos dirigidos a GPRC para desarrollar un potente antagonista CCR5, pero ninguno de ellos ha llegado a ensayos clínicos. Tres compañías farmacéuticas competían para ser las primeras en tener aprobado un antagonista CCR5 de molécula pequeña: GlaxoSmithKline (GSK) con su compuesto aplaviroc, Schering-Plough con vicriviroc y Pfizer con maraviroc. Todos los compuestos llegaron a ensayos clínicos en seres humanos; solo maraviroc ha sido aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés). El antagonista CCR5 de CytoDyn, leronlimab (PRO 140), se aprobará potencialmente en el primer trimestre de 2020 después de la presentación completa de su BLA en septiembre/octubre de 2019. En la siguiente sección se analizará el desarrollo de estos tres compuestos.
Leronlimab (PRO 140)Editar
Leronlimab (anteriormente: PRO 140) es un anticuerpo monoclonal humanizado dirigido contra el receptor CCR5 que se encuentra en los linfocitos T del sistema inmunitario humano y en muchos tipos de cáncer. Se está investigando como terapia potencial para el tratamiento de la infección por VIH, la enfermedad de injerto contra huésped (NCT02737306) y el cáncer metastásico (NCT03838367). La Administración de Alimentos y Medicamentos de los Estados Unidos ha designado PRO 140 para su aprobación acelerada. En febrero de 2008, el fármaco entró en ensayos clínicos de fase 2 y se inició un ensayo de fase 3 en 2015. En febrero de 2018, CytoDyn Inc informó de que la variable principal se había alcanzado en el ensayo pivotal de terapia combinada PRO 140 para la infección por VIH.
PRO 140 está siendo desarrollado por CytoDyn Inc. En mayo de 2007, los resultados del ensayo clínico de fase I del fármaco demostraron «actividad antiviral potente, rápida, prolongada, dependiente de la dosis y altamente significativa» para PRO 140. Los participantes del grupo de dosis más alta recibieron 5 miligramos por kilogramo y mostraron una disminución promedio de la carga viral de -1,83 log10. En promedio, las reducciones de más de -1 log10 por mililitro se mantuvieron entre dos y tres semanas, a partir de una sola dosis del fármaco. Las mayores reducciones individuales de ARN del VIH oscilaron hasta -2,5 log10 entre los pacientes que recibieron las dosis de 2 y 5 mg/kg.
PRO 140 es un anticuerpo fabricado en laboratorio que funciona como inhibidor de entrada. PRO 140 se une al receptor CCR5 de las células CD4 e interfiere con la capacidad del VIH de entrar en la célula. PRO 140, una forma humanizada de un anticuerpo PA14, es un anticuerpo monoclonal receptor de quimiocinas CCR5 y puede inhibir el VIH-1 tropico CCR5 a concentraciones que no antagonizan la actividad natural del CCR5 in vitro. La entrada del VIH-1 está mediada por las glicoproteínas de la envoltura del VIH-1 gp120 y gp41. La gp120 se unirá a la molécula receptora CD4 y CCR5co, y esto desencadena la fusión mediada por gp41 de las membranas viral y celular. Por lo tanto, el CCR5 es necesario para la entrada del virus y esta infección de células sanas. PRO 140, el anticuerpo monoclonal anti-CCR5, puede impedir que el VIH entre en la célula y detener la replicación viral. Previene la unión de las células del virus en un sitio distinto en el co-receptor CCR5 sin interferir con su actividad natural. A diferencia de otros inhibidores de entrada, PRO 140 es un anticuerpo monoclonal. El mecanismo de inhibición es competitivo en lugar de alostérico. Como tal, debe inyectarse para que sea eficaz. Sin embargo, una vez dentro del cuerpo, PRO 140 se une a CCR5 durante >60 días, lo que puede permitir una dosificación tan infrecuente como en semanas alternas. En comparación con el tratamiento antirretroviral de alta actividad, que ha demostrado presentar toxicidades relacionadas con el tratamiento en pacientes infectados por el VIH, PRO140 no presenta resistencia a múltiples fármacos ni toxicidades.
En febrero de 2018, CytoDyn Inc informó de que el criterio de valoración principal se había alcanzado en el ensayo pivotal de terapia combinada PRO 140 en infección por VIH y continuará durante 24 semanas adicionales (finales de agosto de 2018) con inyecciones subcutáneas semanales PRO 140 y terapia antirretroviral optimizada. El informe revela que una sola inyección subcutánea de 350 mg de PRO 140 resultó en una reducción de la carga viral de ARN del VIH-1 mayor de 0,5 log o 68% en una semana en comparación con aquellos que recibieron un placebo. Los resultados de la variable principal de eficacia se presentaron en ASM Microbe 2018. En el ensayo pivotal de Leronlimab en combinación con terapias antirretrovirales estándar en pacientes infectados por VIH previamente tratados, el 81% de los pacientes que completaron el ensayo alcanzaron una supresión de la carga viral del VIH de < 50 cp/ml. Los fármacos aprobados recientemente para esta población oscilan entre el 43% después de 24 semanas y el 45% después de 48 semanas con supresión de la carga viral de < 50 cp/ml. En marzo de 2019, CytoDyn presentó a la FDA de los Estados Unidos la primera parte del BLA para leronlimab (PRO140) como terapia combinada con TARGA en VIH. En mayo de 2020, la compañía presentó su BLA con la posible aprobación de la FDA en 4Q’20. CytoDyn también está llevando a cabo un ensayo de investigación en monoterapia de leronlimab (PRO140) para el VIH. Si tiene éxito, el leronlimab autoadministrado una vez a la semana representaría un cambio de paradigma en el tratamiento del VIH.
CytoDyn también está investigando actualmente el uso de leronlimab (PRO140) en varios tumores sólidos. El 18 de febrero de 2019, CytoDyn anunció que comenzará 8 estudios preclínicos sobre cáncer de melanoma, cáncer de páncreas, mama, próstata, colon, pulmón, hígado y estómago. Esto puede conducir a la realización de 8 ensayos clínicos de fase 2 con Leronlimab en el ámbito del cáncer. El 23 de noviembre de 2018, CytoDyn recibió la aprobación de la FDA de su presentación de IND y se le permitió iniciar un ensayo clínico de Fase 1b/2 para pacientes con cáncer de mama triple negativo metastásico (CBMT). El 20 de febrero de 2019, CytoDyn anunció que Leronlimab fue capaz de reducir en más de un 98% la incidencia de metástasis de cáncer de mama humano en un modelo de xenoinjerto de ratón para cáncer durante seis semanas con Leronlimab (PRO 140). La equivalencia temporal del estudio murino de 6 semanas puede ser de hasta 6 años en humanos. En mayo de 2019, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés) otorgó la Designación de Vía Rápida a Leronlimab (PRO 140) para su uso en combinación con carboplatino para el tratamiento de pacientes con BTNM positivos para CCR5. En julio de 2019, CytoDyn anunció la dosificación del primer paciente de mTNBC bajo uso compasivo. Al mismo tiempo, el ensayo P1b/2 para pacientes con nTNBC sin tratamiento previo está activo y anticipa datos de primera línea en 2020. De tener éxito, los datos de pacientes con mTNBC sin tratamiento previo podrían servir de base para solicitar potencialmente la aprobación acelerada de la FDA de los Estados Unidos.
Estudios publicados recientemente demostraron que Leronlimab redujo el número y el tamaño de las nuevas metástasis de cáncer de mama humano en un modelo de ratón y redujo el tamaño de las metástasis establecidas, extendiendo así la supervivencia.
En mayo de 2019, CytoDyn también inició un estudio preclínico de Leronlimab (PRO 140) para prevenir la EHNA con el Dr. Daniel J. Lindner, M. D., Ph.D. de Cleveland Clinic. Los resultados de este estudio se anticipan en el 4T’de 2019.
Dado el perfil de seguridad y eficacia excepcional, PRO 140 (leronlimab) parece ser el antagonista CCR5 más prometedor y tiene el potencial de convertirse en el mejor tratamiento de su clase para el VIH y quizás para otras indicaciones.
AplavirocEdit


Aplaviroc se originó a partir de una clase de spirodiketopiperazine derivados. La Figura 2 muestra la estructura molecular del compuesto de plomo y del compuesto final aplaviroc. El compuesto de plomo mostró una buena potencia para bloquear el CCR5 en varias cepas de VIH R5 y contra cepas resistentes a múltiples medicamentos. El problema con este compuesto no era su selectividad CCR5, sino la biodisponibilidad oral. Esto llevó a un mayor desarrollo de la molécula y el resultado fue un compuesto llamado aplaviroc. Lamentablemente, a pesar de los prometedores resultados preclínicos y clínicos iniciales, se observó cierta toxicidad hepática grave en el tratamiento de pacientes no tratados previamente y previamente tratados, lo que llevó a la interrupción en el desarrollo posterior de aplaviroc.
VicrivirocEdit
Schering-Plough identificó un compuesto activo durante el cribado. La Figura 3 muestra la estructura molecular del compuesto de plomo, el compuesto intermedio y el compuesto final vicriviroc. El compuesto de plomo contenía un armazón de piperazina y era un potente antagonista muscarínico del receptor de acetilcolina (M2) con actividad modesta del CCR5. Los cambios que se hicieron en el lado izquierdo del compuesto de plomo y la adición de un grupo metilo en el grupo piperazina ((S)-metilpiperazina) dieron como resultado el compuesto intermedio que tenía buena afinidad por los receptores CCR5 pero muy poca afinidad por la actividad muscarínica, sin embargo, el compuesto mostró afinidad por el canal de iones hERG. La reconstrucción posterior llevó al desarrollo del compuesto final vicriviroc, cuando Schering descubrió que el N-óxido de piridilo en el intermedio podía ser reemplazado por 4,6-dimetilpirimidina carboxamida. Vicriviroc tuvo una excelente selectividad para los receptores CCR5 sobre los muscarínicos y la afinidad hERG se redujo en gran medida. El ensayo clínico de fase I de vicriviroc dio resultados prometedores, por lo que se inició un estudio de fase II en el tratamiento de pacientes no tratados previamente. El estudio de fase II se interrumpió porque se produjo un avance viral en el grupo de vicriviroc en comparación con el grupo control. Estos resultados sugirieron que vicriviroc no fue eficaz en el tratamiento de pacientes sin tratamiento previo en comparación con los tratamientos actuales. Se realizó otro ensayo clínico de fase II en pacientes previamente tratados. Los resultados fueron que el vicriviroc tuvo una fuerte actividad antiviral, pero se notificaron cinco casos de cáncer entre los participantes; sin embargo, el estudio continuó ya que no hubo una relación causal entre las neoplasias malignas y el vicriviroc. A finales de 2009, la empresa notificó que vicriviroc había iniciado estudios de fase II en el tratamiento de pacientes no tratados previamente y estudios de fase III en pacientes previamente tratados.
MaravirocEdit
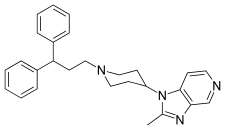
Pfizer recurrió al cribado de alto rendimiento en su búsqueda de un buen punto de partida para un antagonista CCR5 de molécula pequeña. Su cribado resultó en un compuesto que presentaba una afinidad débil y sin actividad antiviral, pero representó un buen punto de partida para una mayor optimización. Los compuestos 1-9 de la Tabla 1 muestran el desarrollo de maraviroc en pocos pasos. La estructura química de la molécula de partida (UK-107.543) se presenta como el compuesto 1. Su primer objetivo fue minimizar la actividad del CYP2D6 de la molécula y reducir su lipofilicidad. Reemplazaron la imidazopiridina con bencimidazol y el grupo benzhidrilo se cambió por una benzamida. El resultado fue compuesto 2. Ese compuesto mostró una buena potencia de unión y el inicio de una actividad antiviral. La optimización adicional de la relación estructura–actividad (SAR) de la región de la amida e identificación de la preferencia enantiomérica condujo a la estructura de la amida ciclobutilo en el compuesto 3. Sin embargo, el problema con la actividad del CYP2D6 del compuesto seguía siendo inaceptable, por lo que tuvieron que realizar una optimización adicional de SAR que determinara que la azabicicloamina (tropano) podría reemplazar a la fracción aminopiperidina. Este cambio en la estructura química llevó al compuesto 4. El compuesto 4 no tenía actividad CYP2D6, a la vez que conservaba una excelente afinidad de unión y actividad antiviral. Aunque el compuesto 4 mostró resultados prometedores, demostró una inhibición del 99% en el canal de iones hERG. Esa inhibición era inaceptable, ya que puede provocar una prolongación del intervalo QTc. El equipo de investigación hizo algunas modificaciones para ver qué parte de la molécula desempeñaba un papel en la afinidad hERG. El compuesto 5 muestra un análogo que sintetizaron que contenía una cabeza de puente de oxígeno en el anillo de tropanos; sin embargo, esa reconstrucción no tuvo un efecto en la afinidad de hERG. Luego se enfocaron en el área de superficie polar en la molécula para marcar la afinidad hERG. Estos esfuerzos dieron como resultado el compuesto 6. Ese compuesto conservaba la actividad antiviral deseada y era selectivo contra la inhibición de hERG, pero el problema era su biodisponibilidad. La reducción de la lipofilicidad, al reemplazar el grupo bencimidazol con un grupo triazol sustituido, dio el compuesto 7. El compuesto 7 había mostrado una reducción significativa de la lipofilicidad y mantenía la actividad antiviral, pero de nuevo, con la introducción de un grupo ciclobutilo, el compuesto mostró inhibición de hERG. El cambio del tamaño del anillo en el compuesto 7 de una unidad de ciclobutilo a una unidad de ciclopentilo en el compuesto 8 condujo a un aumento significativo de la actividad antiviral y a la pérdida de afinidad hERG. El desarrollo posterior llevó al descubrimiento de una 4,4′-difluorociclohexilamida también conocida como maraviroc. Maraviroc conservó una excelente actividad antiviral, a la vez que no demostró una afinidad significativa de unión a hERG. Se predijo que la falta de afinidad de unión a hERG se debía al gran tamaño del grupo ciclohexilo y a la alta polaridad de los sustituyentes fluorados. In August 2007 the FDA approved the first CCR5 antagonist, maraviroc, discovered and developed by Pfizer.
 |
 |
 |
| Compound 1 | Compound 2 | Compound 3 |
 |
 |
 |
| Compound 4 | Compound 5 | Compound 6 |
 |
 |
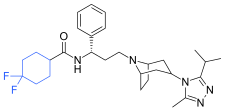 |
| Compound 7 | Compound 8 | Compound 9 (maraviroc) |
