det canadiske sundhedssystem bruges ofte som en model af amerikanere, der går ind for at sætte regeringen med ansvar for sundhedsvæsenet. Som Senator Bernie Sanders (I–VT) udtrykte det: “i Canada har de i en række årtier leveret kvalitetspleje til alle mennesker uden udgifter til lommen. Du går ind for kræftbehandling, du tager ikke din tegnebog ud.”REF i virkeligheden lider canadierne lignende byrder uden for lommen som amerikanere, mens de betaler langt højere skatter og modtager lavere kvalitet af pleje. Måneder lange ventelister for akut pleje,substandard udstyr, der ville genere Tyrkiet, REF års forsinkelse på livreddende stoffer, og udbredt kapacitetsmangel er alle blevet kendetegnende for det canadiske sundhedssystem.
et større reformforslag, der blev godkendt af et flertal af demokrater i Repræsentanternes Hus, kendt som Medicare for All, ville forbyde privat dækning bortset fra valgfrie procedurer som plastikkirurgi og i stedet etablere et regeringsdrevet program til at levere alle amerikanske. beboere med dækning over hele linjen, herunder til indlæggelse og lægebesøg; tandlæge, syn, og hørepleje; og langvarig pleje.REF planen kræver ingen medbetalinger eller gebyrer, da al pleje ville blive finansieret af regeringen gennem skatter eller offentlig gæld. Planen ville specifikt forbyde private forsikringsplaner at give de samme fordele som offentlig dækning og tvinge alle amerikanere til den offentlige plan.REF
Som foreslået, Medicare for alle er langt mere omfattende, og langt mere fordrejende, end selv Canadas nuværende system. Det er derfor værd at undersøge de problemer, som Canadiske patienter og canadiske skatteydere er kommet til ansigt.
hvem betaler for sundhedspleje i Canada?
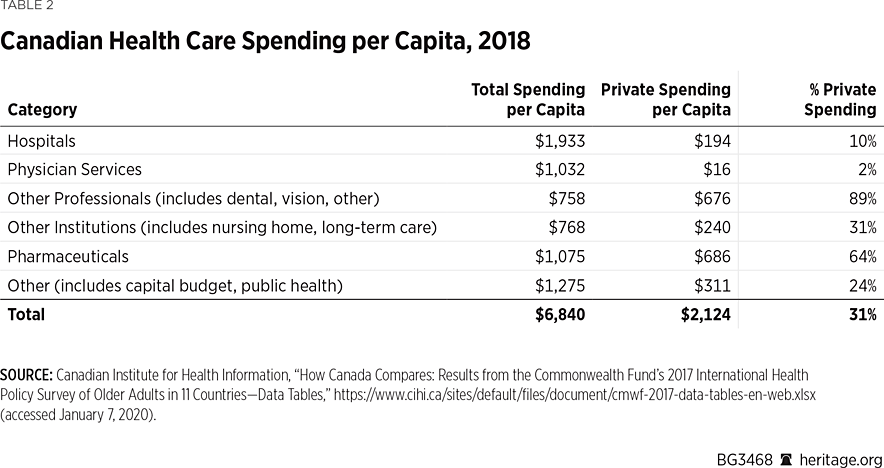
ligesom USA finansieres Canadas sundhedssystem af en blanding af offentlige og private forsikringsselskaber. Disse forsikringsselskaber betaler for pleje, der opstår hos en blanding af private og offentlige udbydere. Canadas obligatoriske offentlige forsikring dækker de fleste af to typer medicinske omkostninger—hospitaler og lægekontorer—som tilsammen udgør omkring halvdelen af alle medicinske udgifter i Canada. For disse kategorier dækker de offentlige udgifter 90 procent af hospitalsomkostningerne og 98 procent af lægernes kontoromkostninger.
for den resterende halvdel af sundhedsomkostningerne udgør private udgifter størstedelen af udgifterne, betalt enten af privat forsikring eller betalt af lommen af patienten. Dette omfatter lægemidler (16 procent af de samlede udgifter i Canada); “andre institutioner”, herunder plejehjem og langtidspleje (11 procent af de samlede udgifter); og “andre fagfolk”, herunder de fleste syns-og tandpleje, fysioterapi, høreapparater, fysioterapi og psykologisk behandling (11 procent af de samlede udgifter).REF udgifter i USA er fordelt på samme måde, med hospitaler og læger i alt 53 procent af udgifterne til sundhedspleje, mens 10 procent af udgifterne går til receptpligtig medicin, 5 procent til plejehjem, 3 procent til hjemmepleje, 4 procent til tandpleje og 27 procent til “anden” sundhedspleje.REF
for den halvdel af sundhedsudgifterne, der opstår uden for hospitaler og lægekontorer, dækker de offentlige udgifter i Canada kun 36 procent af lægemiddeludgifterne, 70 procent af udgifterne til “andre institutioner” og kun 11 procent af udgifterne til “andre fagfolk.”REF så, for at halvdelen af medicinske udgifter, canadierne skal finde en anden måde at betale for de fleste pleje. Som følge heraf har 63 procent af canadierne privat forsikring, svarende til 56 procent af amerikanerne med privat forsikring,REF mens 35 procent af canadierne og 36 procent af amerikanerne er dækket af omfattende regeringsplaner.REF i begge lande, offentligt finansieret omfattende dækning går hovedsageligt til ældre og fattige, og i begge lande, regeringen har forskellige programmer til proaktivt at søge og dække begge grupper. Langt om længe, i begge lande, mange af disse sårbare befolkninger undlader ikke desto mindre at kræve fordele, efterlader omtrent 2 procent af canadierne og 8 procent af amerikanerne uforsikrede.REF

da halvdelen af canadiske sundhedsomkostninger primært betales privat, udgør private udgifter 31 procent af de samlede Canadiske sundhedsomkostninger (se tabel 1) sammenlignet med ca.halvdelen i USA af de Canadiske private udgifter, ca. halvdelen betales af patienter ud af lommen, og halvdelen betales af private forsikringsselskaber. Tilsvarende tal for USA varierer mellem private udgifter, der udgør 44 procentref og 51 procentref af sundhedsudgifterne, hvoraf ca.en fjerdedel betales ud af lommen, og de resterende tre fjerdedele betales af private forsikringsselskaber.REF
som alle “universelle” systemer er det canadiske sundhedssystem kun universelt i den forstand, at alle er tvunget til at deltage. Det er eftertrykkeligt ikke universelt med hensyn til, hvad der er dækket. Forslag som Medicare for alle fremmer derfor noget langt større, både i skatter og i forvridninger, end hvad der findes i Canada eller faktisk i ethvert udviklet land, herunder Europa.
out-of-Pocket omkostninger i Canada
der er flere måder at estimere forskellene mellem canadiske og amerikanske out-of-pocket sundhedspleje omkostninger. Peterson-Kaiser Family Foundation Health System Tracker vurderer, at i købekraftjusteret nuværende USA. dollars, den gennemsnitlige Canadiske betaler US$690 om året i out-of-pocket medicinske omkostninger, mens den gennemsnitlige amerikanske betaler $1.103—omkring $34 mere om måneden.REF denne forskel falder dog med ca.to tredjedele målt ved husstandsindkomst eller bruttonationalprodukt (BNP). Organisationen for Økonomisk Udvikling og samarbejde (OECD) anslår, at canadiere betaler 2,2 procent af det endelige husholdningsforbrug i medicinske omkostninger uden for lommen, mens amerikanerne betaler 2,5 procent-en forskel på cirka $15 pr. (Se Figur 1.)REF
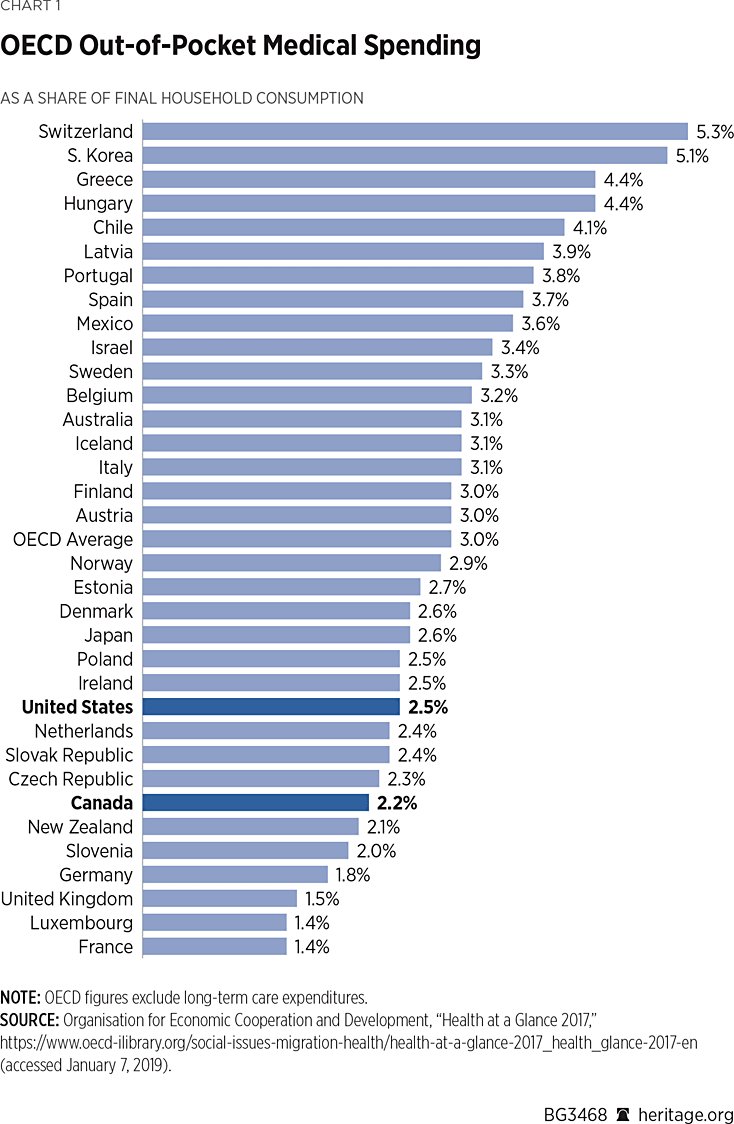
brug af BNP i stedet for husstandsindkomst giver lignende resultater; OECD beregner, at canadiere bruger 1,6 procent af BNP på Out-of-pocket sundhedsudgifter sammenlignet med 1,9 procent i USA Verdensbankref og Peterson–Kaiser Family Foundation Health System TrackerREF foretager lignende skøn og er enige om, at canadiere bruger 1,5 procent af BNP på Out-of-pocket sundhedsudgifter sammenlignet med 1,9 procent i USA verdensbankref og Peterson-Kaiser Family Foundation Health System TrackerREF foretager lignende skøn og er enige om, at canadiere bruger 1,5 procent af BNP på out-of-pocket medicinske omkostninger, mens amerikanerne bruger 1,9 procent af BNP.
mens disse tal er meget tætte, kommer de faktisk tættere på. Siden 1970 har USA. out-of-pocket udgifter som en procentdel af de samlede medicinske udgifter er faldet støt, fra 33 procent i 1970 til omkring 10 procent i 2017.REF i mellemtiden er Canadiske udgifter uden for lommen faldet meget langsommere, så det i 2016 udgjorde 15 procent af de samlede medicinske udgifter—en højere andel end i USA.REF som et resultat advarede Statistics Canada i begyndelsen af 2020 om, at procentdelen af canadiere, der oplever store byrder uden for lommen, vokser og skriver, at “mellem 1998 og 2009…steg andelen af husstande, der bruger mere end 10% af deres samlede indkomst efter skat på sundhedsvæsenet med 56%.”REF
out-of-pocket udgifter i Canada uforholdsmæssigt rammer de fattige. I en rapport fra 2009 statistik CanadaREF anslog, at udgifter uden for lommen som en procentdel af husstandsindkomsten er mere end dobbelt så høje blandt kvintilen med laveste indkomst som blandt de højeste, ved 5.7 procent af indkomst efter skat for de fattigste en femtedel af canadiske husstande og kun 2,6 procent for den rigeste kvintil.ud over byrder uden for lommen oplever canadiere andre sundhedsrelaterede belastninger, som amerikanerne kender. I en undersøgelse fra 2015 bestilt af Ontario Securities Commission rapporterede REF 16 procent af canadierne over 50,at uventede medicinske udgifter brugte en betydelig del af deres pensionsopsparing, mens næsten to tredjedele af førtidspensioneringer i Canada var relateret til sundhedsudgifter. Den samme rapport fandt, at på trods af offentlig dækning har canadiere i alderen 75 og derover median out-of-pocket omkostninger på $2.000 om året, herunder supplerende sygesikringspræmier og Out-of-pocket medicin. Af denne 75 + befolkning rapporterer 69 procent at skulle betale stigende medicinske omkostninger ved at sælge aktiver, skære udgifter til fornødenheder, få et job eller låne penge. Mere bredt, blandt canadiere i alderen 50 og derover, fuldt ud 39 procent rapporterer sundhedsomkostninger uden for lommen som en “top bekymring,” at gøre out-of-pocket koster den tredje højeste bekymring efter inflation og faldende sundhed i sig selv. Specifikt for lægemidler anslog en undersøgelse i 2018, at 731.000 canadiere om året—mellem 2,2 procent og 2,8 procent af befolkningen—låner penge til at betale for deres receptpligtige lægemidler.REF
endelig har et centralt emne i den amerikanske Sundhedsvæsenets økonomiske debat været medicinsk konkurs. Som en canadisk undersøgelse konkluderede: “Det er forkert at antage, at vedtagelsen forsikringssystem i USA vil have en betydelig indvirkning på konkurs satser. Konkurs og manglende sundhedsforsikringsdækning skyldes begge det samme—manglende indkomst, som igen normalt er et resultat af arbejdsløshed.”REF ja, en rapport fra 2006 bestilt af den canadiske regeringref fandt, at medicinske grunde blev citeret som den primære årsag til konkurs for cirka 15 procent af konkurs Canadiske seniorer i alderen 55 og derover, højere end nogle skøn for amerikansk konkurs.REF
skatter i Canada
skatter i Canada er meget højere end i USA, og det skyldes stort set regeringens sundhedsudgifter. Ud over de kombinerede omsætningsafgifter, der spænder fra 11 procent til 15 procent for alle undtagen en provins, er personlige indkomstskattesatser også meget højere. OECD beregner, at et gift canadisk par med to børn og en lønmodtager, der tjener medianlønnen, betaler 27 procent af sin indkomst til regeringen, af hvilken 10 procent betales i indkomstskat og 17 procent i socialsikringsafgifter. Det sammenlignelige amerikanske par betaler kun 4 procent af sin indtjening i indkomstskatter og 15 procent i socialsikringsskatter. Desuden stiger Canadiske skatter hurtigere med indkomst; hvis den samme familie tjener 168 procent af medianlønnen—omkring $90.000 i hvert lands valuta—vil den betale 18 procent af indtjeningen i indkomstskatter i Canada og kun 9 procent i USA REF
på nationalt plan, ifølge OECD, Canadiske beskatning beløb til 33 procent af BNP sammenlignet med 24 procent i USA, hvilket betyder, at det er 36 procent højere. Alligevel består næsten en fjerdedel af, hvad amerikanerne betaler i skat, af sociale sikringsbetalinger, mens den langt mindre generøse Canadiske sociale sikring kun udgør 14 procent af beskatningen. Dette skyldes, at Canadiske social security gennemsnit kun $984, sammenlignet med $1,470 i USA REF beskatning eksklusive socialsikringsbidrag, så kommer til 28 procent af BNP i Canada, sammenlignet med kun 19 procent i USA—hvilket betyder 51 procent mere.REF
denne overskydende beskatning er stort set et resultat af sundhedsudgifter, der har oppustet provinsbudgetter til næsten tre gange de amerikanske staters skatter.REF provinsielle skatter er vokset til næsten det samme niveau som føderal beskatning. I mellemtiden er provinsens sundhedsomkostninger steget til fuldt ud 37 procent af provinsbudgetterne i 2016—op fra 33 procent i 1993ref—og spænder så højt som 42 procent.REF Canadas Fraser Institute har estimeret denne overskydende skattebyrde fra folkesundhedsomkostninger til omkring $9,000 for en husstand på to voksne med eller uden børn,REF eller $750 pr.
ud over det økonomiske stress ved at betale højere skatter er skatteforskelle af denne størrelse store nok til væsentligt at påvirke national velstand. I et papir fra 2007 vurderede økonomerne Christina og David Romer, at en stigning i skat fører til et fald i BNP, der er cirka to til tre gange større end det hævede beløb.REF dette indebærer, at Canadas overskydende skattebyrde kunne reducere BNP med mellem 16 procent og 24 procent. Faktisk estimerer Verdensbanken Canadisk BNP som 26 procent lavere end i USA REF der kan være andre grunde til, at Canada er så meget fattigere end USA, men Romers’ skøn antyder, at overskydende beskatning er et alvorligt problem.
dette sidste punkt er vigtigt for diskussioner om nettobesparelser fra socialiseret medicin. Demokratiske præsidentkandidater Senator Bernie Sanders (I–VT) har hævdet, at deres sundhedsplaner ville reducere de samlede sundhedsudgifter, for eksempel ved at diktere lavere sygehusrefusionssatser eller forsikringsbetalinger.REF Charles Blahous vurderede for nylig thatREF Medicare for All ville hæve føderale skatter med $ 32 billioner over 10 år og ville sandsynligvis hæve de samlede sundhedsomkostninger. Selv under de mest generøse antagelser kunne sundhedsomkostningerne højst falde med $ 2 billioner i denne periode—hvilket efterlod $30 billioner i skatteskader.REF
kvaliteten af sundhedsvæsenet i Canada: ventelister
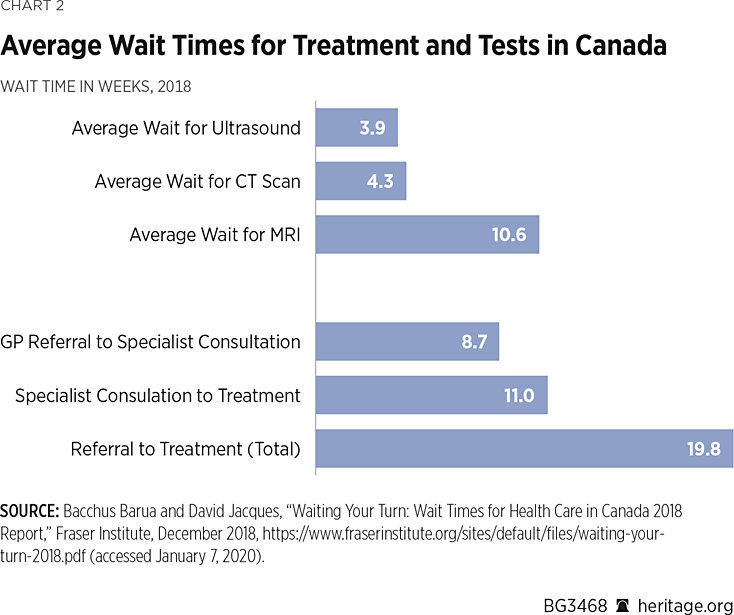
medicinske ventetider er blevet en national krise i Canada og fortsætter med at forværres. Den gennemsnitlige ventetid for medicinsk nødvendig behandling mellem henvisning fra en praktiserende læge og en konsultation med en specialist var 8, 7 uger i 2018, 136 procent længere end i 1993. Patienter skal derefter vente igen mellem at se specialisten og den faktiske behandling, yderligere 11 uger i gennemsnit, 97 procent længere end i 1993.
fra henvisning til behandling tager det i gennemsnit 19,8 uger (se figur 2), der skal behandles, ud over den oprindelige ventetid for at se familielægen i første omgang—dette til “medicinsk nødvendig” behandling, ikke kosmetisk kirurgi. I mindre befolkede områder kan ventetiderne strække sig dramatisk længere. Vente i gennemsnit seks og en halv måned bare for at se en specialist, derefter yderligere fire måneder til den faktiske behandling—i gennemsnit 45, 1 uger igen for “medicinsk nødvendig” behandling.REF
i modsætning hertil behandles næsten 77 procent af amerikanerne inden for fire uger efter henvisning, og kun 6 procent af amerikanerne rapporterer at vente mere end to måneder på at se en specialist.REF som for Udnævnelser, en 2017 undersøgelse af amerikanske læger i 15 største USA. cities fandt ud af, at det kun tog 24 dage i gennemsnit at planlægge en nypatientlæge, herunder 11 dage for en ortopædkirurg og 21 dage for en kardiolog.REF
som et resultat af disse lange ventetider, ved en nylig skøn, på et givet tidspunkt, over en million canadiere—3 procent af hele befolkningen—venter på en medicinsk behandling.REF disse lister kan i gennemsnit seks måneder, og ofte meget længere i landdistrikterne, som har tendens til at lide af lægemangel så alvorlig, at mange ikke engang har en familielæge.REF manglen ripple gennem systemet; en læge i Ontario kaldet i en henvisning til det lokale hospital, kun at få at vide, at der var en fire-og-et-halvt år vente med at se en neurolog.REF en Montreal-mand blev endelig indkaldt til sin længe forsinkede presserende operation to måneder efter, at han var død.REF en 16-årig dreng i British Columbia ventede tre år på en “presserende” operation, i hvilket tidsrum hans tilstand forværredes så meget, at han blev paraplegiker.REF
disse tilfælde er desværre ikke isoleret; en undersøgelse af specialister fandt, at gennemsnitlige ventetider overstiger det, der anses for Klinisk “rimeligt” for fuldt ud 72 procent af forholdene i Canada. Situationen forværres fortsat hvert år: i 1994 var den gennemsnitlige kløft mellem klinisk rimelig forsinkelse og faktisk forsinkelse kun fire dage, og i 2018 var vokset til 23 dage. Det værste hul var i ortopædkirurgi, hvor omkring 150.000 canadiere om året led i 11 uger længere end specialister bestemt som klinisk rimelige. Neurokirurgi ventetider var næsten en måned længere end klinisk rimelig, kataraktoperationer næsten to måneder længere, hofte-og knæudskiftninger tre måneder længere, og så videre.REF
med en million ventetid vender mange canadiere i desperation til amerikansk sundhedspleje—selve systemet, som nogle amerikanske politikere foreslår at transformere. Alene i 2017 foretog canadiere 217.500 ture til andre lande for sundhedspleje, hvoraf 52.500 var til USA,REF betalte ud af lommen for at springe over ventetiden.REF Medical trips abroad omfattede 9.500 generelle operationer, 6.400 urologibehandlinger og 5.000 diagnostiske tests, herunder koloskopier og angiografier af venerne.REF one happy Albertan opsummerede afvejningen efter hendes hofteudskiftning på Caymanøerne: “de samlede omkostninger var $25.000 Canadiske for at genvinde mindst et år af mit liv.”REF disse desperate patienter brugt $1.9 millioner om dagen for at undslippe Canadiske sundhedspleje, op 54 procent i bare de seneste fire år.REF selvfølgelig er disse omkostninger ikke inkluderet i de Canadiske sundhedsudgifter, men kan dukke op i USA. en væsentlig årsag til Canadas ventelister er brugen af såkaldte globale budgetter, mens de effektivt forbyder private klinikker og privat forsikring til medicinsk nødvendig behandling. Globale budgetter, hvor sundhedsudbydere får et fast budget hvert år i stedet for at blive betalt pr.behandling, er en form for rationering, der stærkt har tendens til at føre til lange ventetider.REF i mellemtiden, regler, der hæmmer privat levering i Canada, betyder, at næsten halvdelen af eksisterende læger gerne vil arbejde flere timer, men er effektivt forbudt at gøre det.Både Senator Sanders’ planREF og Senator Sanders ‘ planREF foreslår eksplicit globale budgetter, og begge forbyder effektivt privat forsikring.
når det kommer til globale budgetter, konkluderede en rapport fra 2014 fra University of British Columbia:
en svaghed ved globale budgetter er, at udbydere under drivkraft til at opfylde budgetmål kan begrænse adgangen til tjenester eller begrænse antallet af optagelser til faciliteter. Desuden giver globale budgetter lidt incitament til innovation eller til at forbedre effektiviteten af pleje…. Globale budgetter fremmer ikke koordinering på tværs af tjenesteudbydere i akutte og postakutte indstillinger, hvilket skaber et fragmenteret sundhedssystem, der ofte er forbundet med ineffektivitet og nedsat kvalitet af pleje.REF
faktisk bemærkede rapporten, ” de fleste af de lande, der tidligere havde brugt globale budgetter, er siden overgået til andre finansieringsmekanismer, såsom aktivitetsbaseret finansiering.”REF
udsigten til at importere medicinske ventelister i canadisk stil er ikke kun hypotetisk: Veterans Health Administration, for eksempel, for nylig optaget til off-bøger ventelister kører til fire til seks måneder.REF dette tyder på, at tendensen til at skære hjørner og ration pleje er ikke nogle entydigt Canadiske fejl, men snarere et kendetegn for regeringens forvaltning af sundhedsvæsenet.
Skimping på pleje i Canada: mangel på udstyr, forældede stoffer, personalemangel
ud over rationering af pleje ved hjælp af ventelister er den anden nøgle til Canadas offentlige omkostningskontrol underinvestering i udstyr, brug af billigere og forældede lægemidler og personalemangel. Mens den gennemsnitlige arbejdsgiver-sponsorerede private forsikringsplan i Canada dækker mellem 10.000 og 12.000 stoffer, dækker de fleste offentlige planer i Canada kun 4.000.REF Canada har 35 procent færre akut pleje senge end USA,REF og kun en fjerdedel så mange magnetic resonance imaging (MRI) enheder pr.indbygger-det har faktisk færre MR—enheder pr. indbygger end Tyrkiet, Chile eller Letland.REF som et resultat venter Canadian på MR ‘ er i gennemsnit næsten 11 uger og tilføjer måneder med diagnostiske forsinkelser oven på månederne med behandlingsforsinkelser. Selv rutinemæssigt diagnostisk udstyr som ultralydsmaskiner har fire ugers ventelister. I nogle provinser er ventetiden meget længere. I British Columbia, for eksempel, patienter venter næsten fem måneder på en MR, mens patienter i otte uger venter på en simpel ultralyd.REF Canada sparer på udstyr endnu mere end europæiske lande: sammenlignet med det gennemsnitlige OECD-land Har Canada en tredjedel færre computeriserede tomografi (CT) scannere, positronemissionstomografi (PET) scannere og MR-enheder; halvt så mange angiografienheder; og otte gange færre lithotriptorer (maskiner, der knuser nyresten og galdesten).REF
nogle almindelige behandlinger er simpelthen utilgængelige for canadiere. For nye lægemidler, for eksempel, Canadas Politik om at tvinge priserne ned, så amerikanske forbrugere i det væsentlige betaler for Canadas forskning og udviklingref har ført til år lange forsinkelser for Canadiske patienter. Ud over en 630-dages gennemsnitlig ventetid, før nye lægemidler godkendes, skal canadiere vente på, at stofferne faktisk er opført på deres plan, i gennemsnit 152 dage for private planer og 473 dage for offentlige planer. Sammenlignet med USA tager Canada fem gange længere for lægemidler, der er indsendt til lovgivningsmæssig godkendelse i begge jurisdiktioner—434 dages yderligere forsinkelse.REF
skære hjørner på faciliteter og bruge forældede stoffer dukke op i Canadiske dødelighed. Tredive dages dødelighed på hospitalet i Canada er 20 procent højere end i USA for hjerteanfald og næsten tre gange det amerikanske niveau for slagtilfælde.REF kræft aldersstandardiseret dødelighed er 10 procent højere i Canada end i USA.-på trods af langt sundere livsstil, med både fedme og diabetes satser en hel tredjedel lavere i Canada end i USA
Når det kommer til personale, Canada underforbrug på medicinsk personale og læger, ranking 29th ud af 33 blandt højindkomstlande for læger pr 1.000 befolkning, tegner sig for en stor del af disse ventetider.REF Canada har halvt så mange specialiserede læger pr. indbygger som USA,REF og, mens antallet af praktiserende læger pr. indbygger svarer til USA., regler, der forbyder læger at blande offentlig og privat praksis, afskrækker læger fra at arbejde ud over minimumstimerne. På trods af disse regler,der har bidraget til en lægemangel i Canada kaldet “kritisk” i næsten 20 år, REF næsten halvdelen af lægerne vil faktisk gerne arbejde overarbejde eller se private patienter, men forhindres i at gøre det af regeringsregler, der kræver, at læger trækker sig helt tilbage fra offentlige patienter, hvis de ser nogen private patienter på allREF—et skræmmende udsigter for en læge, der overvejer at åbne en privat klinik. I mellemtiden begrænser Canadas læge lobby aktivt antallet af specialister.REF problemet er forholdsmæssigt værre i landdistrikterne, hvor Læge tæthed er næsten to tredjedele under OECD-16 gennemsnittet for landdistrikterne.REF lægen mangel, især i landdistrikterne, er almindeligt rapporteret i den canadiske presse.REF
med sådanne mangler og ventelister er Canadiske nødrum pakket. Så pakket, at canadiere nogle gange bare giver op og går hjem. Af Canadiske ER-besøgende, der ses, rapporterer 29 procent ventetider på over fire timer, tre gange det amerikanske niveau.Mere end halvdelen af er-besøgene er længere end fire timer.REF Canadiske seniorer er 65 procent mere tilbøjelige til at have besøgt skadestuen (er) fire eller flere gange i det forløbne år end amerikanske seniorer.REF i sidste ende, næsten 5 procent af Canadiske ER-besøgende ender med at forlade uden nogensinde at blive behandlet, opgive et medicinsk system, der er evigt “gratis”, men udsolgt i øjeblikket. I en undersøgelse ved to ERs i Alberta blev 14 af de 498 gangbroer efterfølgende indlagt på hospitalet, og en døde inden for ugen.REF
i lyset af disse udbredte personalemangel klarer Canadiske medicinske udbydere ofte dårligt på patientvurderinger. Canada scorer 15. ud af 20 OECD-lande på “oktorer, der bruger nok tid sammen med patienter,”REF og en undersøgelse af patienttilfredshed viste, at de adspurgte patienter rapporterede “at føle sig dehumaniseret i den nuværende sundhedskultur,”REF som om patienten er en byrde for lægen i stedet for en klient at tjene. En nylig tendens i Canada er, at medicinske udbydere indleder “ne issue per visit” – regler, der tvinger patienter til at foretage flere aftaler, ikke kun generer dem, men forlænger ventetiderne endnu en gang, når patienter arbejder gennem deres medicinske problemer aftale efter aftale, hver med sin egen venteliste. Som en læge kommenterede, sådan taktik rejser et ” etisk spørgsmål om rationering af sundhedsvæsenet i et offentligt system, og om patienter nægtes behandling som et resultat.”REF
ud over at få patienter til at føle sig dehumaniserede risikerer overarbejdede læger at gå på kompromis med behandlingen. Ifølge OECD-tal forlader Canadas læger fremmedlegemer hos patienter med en hastighed, der er 53 procent højere end amerikanske læger, og antallet af postoperativ sepsis er næsten 36 procent højere.REF
det canadiske sundhedssystem er blevet en del af canadisk national identitet, et værdsat punkt for forskel med amerikanerne. Ak, i undersøgelser, canadiere faktisk ikke elsker deres sundhedspleje så meget. En undersøgelse fra 2017 viste, at mens 74 procent af amerikanerne er “helt” eller “meget” tilfredse med kvaliteten af sundhedsvæsenet, de har modtaget i løbet af de sidste 12 måneder, er det blandt canadiere kun 66 procent. I mellemtiden vurderer kun 25 procent af amerikanerne deres pleje som enten “noget” eller “slet ikke” tilfredsstillende, med den sammenlignelige andel af utilfredse canadiere en tredjedel højere, på 33 procent.REF
Polling antyder, at amerikanernes tilfredshed med sundhedsvæsenet ville springe, hvis de blev tvunget ind i de høje skatter og ventelister, der er endemiske for Canadisk sundhedspleje. En meningsmåling fra Kaiser Family Foundation viste, at netto gunst for forslag til reform af sundhedsvæsenet “er negativ 23%, når deltagerne hører, at det ville kræve stigninger i skat, og en svimlende negativ 44%, når folk hører det, ville medføre forsinkelser i at få test og procedurer.”REF højere skatter og forsinkelser af selv “medicinsk nødvendig” behandling er netop, hvad den canadiske sundhedsmodel tilbyder.
konklusion
canadiere bærer lignende medicinske byrder uden for lommen som amerikanere, mens de betaler langt højere skatter. Lavere samlede sundhedsudgifter i Canada opnås stort set ved at rationere pleje med ventelister, ved hjælp af billigere stoffer, skimping på udstyr og underinvestering i medicinske faciliteter og personale til det punkt, hvor der er landsdækkende mangel. Langt fra den feel-good “vi er alle sammen i dette” retorik, skjuler Canadisk sundhedspleje omkostninger ved at kaste byrder på allerede lidende patienter.der findes gode forslag til reform af amerikansk sundhedspleje, herunder prisgennemsigtighed, der gør det muligt for patienter at shoppe rundt og vælge mellem en række forsikringsmuligheder og eliminere konkurrencebegrænsende regler. Man kunne gøre en stærk sag for proaktive politikker til at hjælpe dem, der ikke har råd til sundhedspleje. Men Canadas top-ned, regering-run model er en af de værst mulige muligheder. Kopiering, endda udvidelse, et svigtende og forældet Canadisk monopol med utilsigtede konsekvenser og lidende patienter er ikke, hvad amerikanerne fortjener.Peter St. Onge, ph.d., er seniorøkonom ved Montreal Economic Institute.
