US Pharm. 2011; 36 (5):HS-15-HS-26.
brystsmerter er en almindelig forekomst i primære, akutte og akutte plejeindstillinger, og det er en af de mest citerede grunde til, at folk søger lægehjælp.1 brystsmerter tegner sig for anslået 5% af alle beredskabsbesøg og 1% til 2% af ambulante besøg.2-4 derudover er brystsmerter en førende årsag til hospitalsindlæggelse og en almindelig klage i den akutte plejeindstilling.5
brystsmerter har forskellige etiologier, fra livstruende tilstande til godartede patologier og enkle muskelstammer. En bred differentieret diagnose er nødvendig, hvilket fører til udfordringer i evalueringen og håndteringen af brystsmerter. Derudover er vurderingen af brystsmerter kompliceret af adskillelsen mellem intensiteten af tegn og symptomer og alvorligheden af den underliggende årsag til brystsmerter såvel som ved den ofte vage præsentation og utydelige lokalisering af smerten.1,2
generelt er smerte en kompleks, subjektiv oplevelse. Visceral smerte, herunder brystsmerter, er vanskelig at lokalisere, diffus i karakter og henvises normalt til somatiske strukturer.1,2 Visceral smerte er også forbundet med mere autonome og motoriske reaktioner end somatisk smerte. Specifikt er brystsmerter normalt kendetegnet ved en ubehagelig fornemmelse lokaliseret til brystkassen.1 beskrivelser af brystsmerter varierer meget, der involverer udtryk som” brændende”,” ømme”,” stikkende “eller” tryk.”2
en af de mest betydningsfulde faktorer i vurderingen af brystsmerter er sondringen mellem hjerte-og ikke-hjerte-brystsmerter. Det er ofte vanskeligt at skelne mellem disse to typer smerter, og patienter kan have samtidige hjerte-og ikke-kardiale årsager.6,7 ikke-kardiale årsager er almindelige, men hjerteårsager må ikke overses, da hjerte-brystsmerter kan være en indikator for hjerte-kar-sygdom (CVD).4 hjertesygdomme er fortsat den største dødsårsag i USA; hvert år tilskrives 36% af dødsfaldene (ca.870.000 tilfælde) i USA CVD.2-4 i 2009 udgjorde de direkte og indirekte omkostninger ved CVD mere end 165 milliarder dollars i USA.3 tidlig påvisning af hjerte-brystsmerter og tidlig intervention er afgørende for at mindske sygeligheden og dødeligheden forbundet med CVD.8
evaluering af brystsmerter
en grundig medicinsk historie og fysisk undersøgelse er afgørende for evalueringen af brystsmerter.2,3 for at genkende patienter, der har brug for hurtig og potentielt livreddende intervention, anbefaler National Heart Attack Alert-programmet øjeblikkelig vurdering af patienter med følgende symptomer: brystsmerter, tryk, tæthed eller tyngde eller smerter, der udstråler til nakke, kæbe, skuldre, ryg eller arme; fordøjelsesbesvær, halsbrand eller kvalme og/eller opkastning forbundet med brystsmerter; vedvarende åndenød eller svaghed, svimmelhed, uklarhed eller bevidsthedstab.6
Hvis symptomerne ikke berettiger øjeblikkelig indgriben af livstruende årsager, skal den indledende evaluering omfatte en medicinsk historie, der understreger smertens egenskaber og placering, tidspunktet for smertedebut, aktivitet på tidspunktet for begyndelsen, symptomernes varighed, lindrende eller skærpende faktorer, tidligere smertehistorie, tilstedeværelse af risikofaktorer og andre tilknyttede symptomer.1,2,4,6 koronar risikofaktorer bør også evalueres, samt muligheden for ulovlig stofbrug.6 almindelige risikofaktorer for koronararteriesygdom (CAD) inkluderer avanceret alder, mandligt køn, familiehistorie med CAD og comorbide sygdomme såsom diabetes mellitus, hypertension, hypercholesterolæmi og tobaksbrug.3,9
ud over en medicinsk historie og fysisk undersøgelse skal de fleste voksne med brystsmerter have et EKG og en røntgenbillede af brystet, medmindre en åbenbar ikke–livstruende årsag til brystsmerter bestemmes i den indledende undersøgelse.2,4 også blodmarkører for myokardieskade, beslutningshjælpemidler til at stratificere patienter i henhold til deres risiko for komplikationer, tidlig træningstest og forskellige billeddannelsesteknikker og kliniske veje giver forbedret nøjagtighed og effektivitet af evaluering af brystsmerter. For patienter med lav risiko for komplikationer eller CVD skal fordelen ved yderligere test og evaluering afvejes mod de omkostninger og ulemper, der ledsager test og procedurer med lav sandsynlighed for at forbedre resultaterne og en risiko for falsk-positive resultater.6
håndtering af brystsmerter
almindelige årsager til brystsmerter og deres beskrivelser er anført i tabel 1. Målet med håndtering af brystsmerter, som med al smertekontrol, er at finde årsagen og behandle den korrekt med den rigtige medicin i den laveste effektive dosis med færrest mulige bivirkninger.1,10 de generelle principper for åndedræts -, hjerte -, muskuloskeletale, gastrointestinale (GI) og psykiske lidelser gælder for behandling af både hjerte-og ikke-kardiale brystsmerter.1,7,10
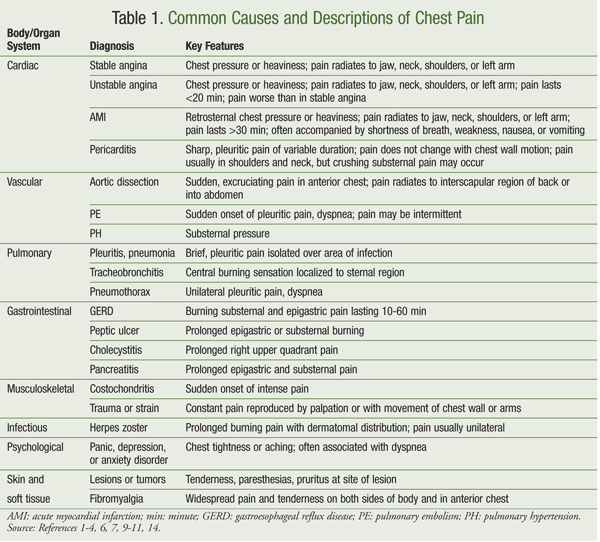
hjertesmerter
flere livstruende årsager til brystsmerter kræver øjeblikkelig opmærksomhed og skal udelukkes, før andre årsager kan bestemmes. Disse tilstande inkluderer akut koronarsyndrom (ACS), lungeemboli (PE) og aortadissektion.1-3, 9 ACS er den mest signifikante potentielt dødelige diagnose af brystsmerter.2 femten procent til 25% af patienterne, der har brystsmerter, diagnosticeres med ACS, en bred diagnose, der inkluderer enhver tilstand, der resulterer i myokardisk iskæmi, lige fra ustabil angina til akut hjerteinfarkt (AMI). Myokardisk iskæmi forekommer normalt i nærvær af koronar aterosklerose, men iskæmi kan ledsage enhver sygdom eller proces, der okkluderer en koronararterie eller nedsætter myokardisk perfusion, såsom en trombe eller emboli, aortastenose eller kardiomyopati.6
Angina, den klassiske manifestation af myokardisk iskæmi, beskrives normalt som tungt brysttryk eller en klemme eller brændende fornemmelse og ledsages ofte af åndedrætsbesvær. Angina udstråler ofte til venstre skulder, nakke eller arm og bygger i intensitet over en periode på flere minutter.6 mens motion eller psykologisk stress kan udløse angina, forekommer tilstanden oftest uden åbenlyse udfældningsfaktorer.3,6 den typiske præsentation omfatter smerte, der er substernal, fremkaldt af anstrengelse og lettet af hvile eller nitroglycerin.3,4 Anginal brystsmerter indikerer en høj risiko for CAD.4
en atypisk præsentation af brystsmerter mindsker sandsynligheden for, at brystsmerter skyldes iskæmi. American College of Cardiology and American Heart Association (ACC/AHA) retningslinjer viser flere deskriptorer, der ikke er karakteristiske for myokardisk iskæmi: pleuritisk smerte (skarp smerte forårsaget af åndedrætsbevægelser eller hoste); smerte eller ubehag placeret primært i midten eller underlivet; smerte lokaliseret til spidsen af en finger; smerte gengivet med bevægelse eller ved palpation af brystvæggen eller armene; konstant smerte vedvarende i mange timer; kort smerte, der varer et par sekunder; og smerter, der udstråler til underekstremiteterne.6 imidlertid kan atypiske symptomer ikke udelukke tilstedeværelsen af ACS og bør kun være en overvejelse i diagnosen brystsmerter.6,8,11
ilttilskud er rutine for alle patienter med brystsmerter relateret til ACS. Det anbefales til alle AMI-patienter i løbet af de første 6 timer efter symptomdebut og længere, hvis andre sygdomstilstande, der forårsager hypoksæmi, er til stede.9 hos patienter med brystsmerter, der er i overensstemmelse med ACS, bør aspirin også administreres så hurtigt som muligt og fortsættes på ubestemt tid, hvis der ikke findes nogen aspirinallergi. Clopidogrel bør erstattes i tilfælde af en aspirinallergi eller GI-intolerance.9,12
Glycoprotein IIb / IIIa–hæmmere blokerer blodpladeaggregering og anbefales til patienter med ustabil angina pectoris og ikke-ST-elevation myokardieinfarkt.9,12 aktuelt tilgængelige lægemidler omfatter tirofiban og eptifibatid.8 derudover anbefaler ACC/AHA-retningslinjerne antikoagulation med ufraktioneret heparin (UFH) eller heparin med lav molekylvægt (lmvh) tilsat til blodpladebehandling til behandling af ACS.12 i øjeblikket tilgængelige LMH ‘ er inkluderer enoksaparin, dalteparinog tinsaparin.8 UFH bør justeres for at opretholde en delvis tromboplastintid på 1,5 til 2,0 gange kontrol.9 LMVH er et alternativ til UFH hos patienter under 75 år med stabil nyrefunktion; lmvh foretrækkes frem for heparin som antikoagulant i fravær af nyresvigt.9,12
Nitroglycerin, hjørnestenen i antianginal behandling, giver symptomlindring hos patienter med vedvarende hjerte-brystsmerter.9,11 morfin kan også bruges til at kontrollere smerter hos AMI-patienter, men bør administreres forsigtigt i lave doser.9 også IV eller orale betablokkere bør gives til AMI-patienter uden kontraindikation for en sådan behandling, såsom ST-elevation myokardieinfarkt og moderat venstre ventrikulær svigt eller bradykardi, hypotension, chok, aktiv astma eller reaktiv luftvejssygdom.8,9
akut aortadissektion er den mest almindelige og mest dødelige aorta-nødsituation, og den har den højeste dødelighed blandt livstruende årsager til brystsmerter.9 akut aortadissektion forårsager pludselig indtræden af ulidelig, rippende smerte, hvis placering afspejler stedet og progressionen af dissektion.6,9 aortadissektion kan også forekomme med slagtilfælde, hjertesvigt, synkope, smerter eller svaghed i nedre ekstremiteter, smerter i ryg og flanke og mavesmerter.9
aortadissektion forekommer normalt i nærvær af risikofaktorer såsom hypertension, graviditet, aterosklerose, ulovlig stofbrug, bindevævssygdom og tilstande, der fører til degenerering af aortavæv.6,9,11 aorta dissektion behandles ved at eliminere faktorer, der er gunstige for progressionen af dissektion, herunder forhøjet blodtryk. Passende indgreb inkluderer natriumnitroprussid administreret IV for at opnå et systolisk blodtryk mellem 100 og 120 mmHg og orale eller IV beta-blokkere for at undgå refleks takykardi sekundært til natriumnitroprussid. Hurtig kirurgisk konsultation anbefales til patienter med mistanke om aortadissektion.9
den årlige forekomst af PE anslås til at være 200 tilfælde pr.10 dødeligheden for ubehandlet PE er 18,4% og tegner sig for op til 200.000 dødsfald årligt i USA 9,11 PE forårsager ofte dyspnø og pleuritisk brystsmerter, men PE kan være asymptomatisk. Større emboli forårsager alvorlig og vedvarende substernal smerte, mens mindre emboli forårsager lateral pleuritisk brystsmerter.6 antikoagulant terapi med UFH, lmvh eller fondaparinuks reducerer effektivt dødeligheden i PE.11
Noncardiac brystsmerter
Noncardiac brystsmerter kan være forårsaget af muskuloskeletale lidelser, abnormiteter i abdominal indvolde og psykologiske tilstande, blandt andre anomalier.6,13 endnu mere end hjerte brystsmerter er ikke-kardiale brystsmerter vanskelige at definere, diagnosticere og håndtere.1,14
cirka 20% til 30% af patienterne med brystsmerter klassificeres som ikke-kardiale brystsmerter baseret på normale fund af hjertekateterisering eller andre diagnostiske evalueringer. 200.000 nye tilfælde af ikke-kardiale brystsmerter i USA 14 sygelighed blandt ikke-kardiale brystsmerter patienter er betydelig, og disse patienter har en tendens til at have en høj brug af sundhedsydelser og empiriske terapier og rapporterer en generel utilfredshed med modtaget pleje.7,14
respiratoriske og pleuropulmonale lidelser er almindelige årsager til ikke-kardiale brystsmerter. Pleuritis og pleural effusioner forekommer hyppigt i bindevævssygdomme, og smerten lindres ofte af ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er); kortikosteroider kan reducere betændelse hos patienter, der forbliver symptomatiske efter NSAID-behandling. Lungebetændelse præsenterer ofte med brystsmerter lokaliseret over infektionsområdet. Lungebetændelsesbehandling er baseret på antimikrobiel terapi styret af lokale overvågningsrapporter.10
GI-lidelser er en almindelig kilde til ikke-kardiale brystsmerter. Gastroøsofageal reflukssygdom (GERD), en af de mest almindelige årsager til ikke-kardiale brystsmerter, præsenterer smerter, der ligner angina.14 GERD kan være forbundet med en klemme eller brændende type substernal smerte, der udstråler til nakke, ryg eller arme.6,14 smerten er generelt værre efter måltider og i liggende stilling, og motion og følelsesmæssig stress kan udfælde GERD-associeret smerte.11 GERD er rapporteret hos så mange som 60% af mennesker med brystsmerter.13,14
brystsmerter forbundet med GERD er håndterbare, oftest med en protonpumpehæmmer. Derudover anbefales vægttab til overvægtige eller overvægtige patienter med GERD og ikke-kardiale brystsmerter. Andre livsstilsændringer, herunder at undgå triggerfødevarer og hæve sengens hoved, kan ikke helt lindre brystsmerter forbundet med GERD.14
psykologiske faktorer er signifikante i diagnosen og håndteringen af brystsmerter. 30% af patienterne med ikke-kardiale brystsmerter oplever panik-eller angstlidelser.13 Der er en høj grad af angst og depression blandt patienter med hjerte-og ikke-kardiale brystsmerter, så smerten bør ikke straks tilskrives psykologiske faktorer, før organiske etiologier udelukkes.15 behandling af psykogene årsager til brystsmerter er ikke specifik for brystsmerter og inkluderer kognitiv adfærdsterapi og angstdæmpende og antidepressiv terapi.7
muskuloskeletale tilstande er årsagen hos 25% Til 35% af patienterne med ikke-kardiale brystsmerter.13 brystsmerter, der kan reproduceres ved palpation, er sandsynligvis muskuloskeletale Oprindelse. En almindelig årsag til ikke-kardiale brystsmerter er costochondritis, betændelse i en ribbe eller brusk fastgjort til en ribbe. Denne tilstand lindres af analgetika, lokalbedøvelsesmidler eller antiinflammatoriske midler. Infektionssygdomme som helvedesild kan også forårsage diffuse brystsmerter. Smerten forsvinder normalt, når infektionen er tilstrækkeligt behandlet med antivirale midler.7
behandling
med en bred differentieret diagnose er en endelig årsag ikke altid etableret for brystsmerter, og fortsat evaluering er ofte det bedste kursus.2 i mangel af en endelig diagnose er systemisk analgesi for brystsmerter passende. Første linje analgetika, herunder acetaminophen og NSAID ‘ er, kan anvendes sikkert til mild smerte hos de fleste patienter. Opioider og adjuverende analgetika kan tilsættes, hvis førstelinjebehandling ikke lindrer smerten. Doser af smertestillende midler bør justeres individuelt baseret på niveau af smerte, medicinhistorie og allergier.7,8
passende evaluering og håndtering af brystsmerter, uanset om dets oprindelse er hjerte-eller ikke-hjerte, involverer behandling af den underliggende årsag til smerten, mens patientens resultater forbedres og lægemiddelinteraktioner og bivirkninger minimeres. For patienter i den akutte plejeindstilling kan brystsmerter forekomme som en del af symptomerne eller følgerne, der kræver opmærksomhed og farmakologisk behandling.8
farmaceutens rolle
farmaceuter er godt positioneret til at give omfattende styring af flere sygdomstilstande for at forbedre livskvaliteten, reducere gentagelse af brystsmerter og minimere komplikationer. Apotekere bør gennemgå medicin og fremsætte anbefalinger til ordinerende læger baseret på den bedste tilgængelige evidens. Da tempoet i klinisk forskning er hurtig, farmaceuter skal være opmærksomme på at være ajour med aktuelle evidensbaserede anbefalinger og handle efter disse anbefalinger i klinisk praksis. Apotekere spiller også en vigtig rolle i at uddanne patienter om deres medicin og styrke livsstilsændringer som en del af omfattende behandling. Apotekere med akut pleje kan lette en jævn overgang til samfundsindstillingen for patienter, der forbliver i kronisk terapi for tilstande, der forårsager brystsmerter. Ved at forbedre medicin terapi ledelse og optimere kvaliteten af pleje, farmaceuter er vigtige medlemmer af den tværfaglige sundhedspleje team.8
1. Lee-Chiong T, Gebhart GF, Matthay RA. Brystsmerter. I: Mason RJ, Broaddus VC, Martin T, et al, eds. Murray og Nadels lærebog om Åndedrætsmedicin. 5. udgave. Philadelphia, PA: Saunders Elsevier; 2010.
2 . Brun JE, Hamilton GC. Brystsmerter. I: ja, Hockberger RS, vægge RM, et al, eds. Rosen ‘ s Emergency Medicine: begreber og klinisk praksis. 7. udgave. Philadelphia, PA: Mosby Elsevier; 2009.
3. Jones ID, Slovis CM. Faldgruber ved evaluering af patienten med lav risiko for brystsmerter. Emerg Med Clin North Am.
4. Cayley vi Jr. diagnosticere årsagen til brystsmerter. Am Fam Læge. 2005;72:2012-2021.
5. Karnath B, Holden MD, Hussain N. brystsmerter: differentiering af hjerte fra ikke-kardiale årsager. Hosp Læge. 2004;40:24-27,38.
6. Cannon CP, Lee TH. Tilgang til patienten med brystsmerter. I: Libby P, Bone RO, Mann DL, lynlåse DP, eds. Braunvalds hjertesygdom: en lærebog om hjerte-kar-medicin. 8. udgave. Philadelphia, PA: Saunders Elsevier; 2007.
7. Yelland M, Cayley vi Jr, Vach H. En algoritme til diagnose og håndtering af brystsmerter i primærplejen. Med Clin North Am. 2010;94:349-374.
8. DiPiro JP, Talbert RL, Yee GC, et al, eds. Farmakoterapi: En Patofysiologisk Tilgang. 7. udgave. København, NY: 2008.
9. Haro LH, Decker fra, Boie ET, højre RS. Indledende tilgang til patienten, der har brystsmerter. Cardiol Clin. 2006; 24:1-17,v.
10. Brims FJ, Davies han, Lee YC. Åndedrætssmerter: diagnose og behandling. Med Clin North Am.
11. Søg KM, Schneider JI. Højrisiko chef klager I: brystsmerter-de store tre. Emerg Med Clin North Am. 2009; 27:685-712.
12. E, Antman EM, Beasley et al. ACC / AHA retningslinje opdatering til behandling af patienter med ustabil angina og ikke-ST—segment elevation myokardieinfarkt-2002: sammenfattende artikel: en rapport fra American College of Cardiology / American Heart Association Task Force om retningslinjer for praksis (Udvalget for behandling af patienter med ustabil Angina). Omløb.
13. Jørgen Jørgensen, Jørgen Jørgensen, Jørgen Jørgensen, et al. Brystsmerter uden etableret iskæmisk hjertesygdom hos primærplejepatienter: associerede comorbiditeter og mortalitet. Br J Gen Pract. 2009; 59: e78-e86.
14. Oranu AC, MF. Ikke-kardiale brystsmerter: gastroøsofageal reflukssygdom. Med Clin North Am.
15. Eken C, Oktay C, Bacanli A, et al. Angst og depressive lidelser hos patienter med brystsmerter til akutafdelingen: en sammenligning mellem hjerte-og ikke-hjerte-oprindelse. J Emerg Med. 2010;39:144-150.
