Patientpræsentation
patienten er en tynd, 40-årig ryger, der præsenterede for Akutafdelingen, der klagede over ubehag i brystet og følelsesløshed. Han bemærkede en ny masse på sin venstre brystvæg, som var vokset gradvist større i løbet af de sidste 3 måneder. For nylig havde han udviklet paræstesi i huden over massen og havde nedsat bevægelsesområde for hans venstre skulder fra tæthed i brystet. Patienten har en historie med alkoholisme og dårlig tandbehandling inklusive tilbagevendende tandabcesser, den seneste, der var to måneder og drænet sig spontant. Han siger, at han har haft en tør, ikke-produktiv hoste det foregående år. Han rapporterer en nylig 15-20 lb. vægttab og en 4-ugers historie med nattesved. Hans tidligere medicinske og kirurgiske historie er ellers ikke bemærkelsesværdig bortset fra astma hos børn. Yderligere gennemgang af systemer var ikke åbenbarende.
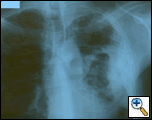
Figur 1: PA bryst film afslører en venstre pleural-baserede masse med pleural fortykkelse og øvre lap ardannelse.
ved fysisk undersøgelse var patienten afebril med stabile vitale tegn. Han var en tynd mand, der syntes ældre end hans angivne alder. Hoved-og nakkeundersøgelse afslørede dårlig tandprotes uden nogen håndgribelig cervikal eller supraklavikulær lymfadenopati. 6 cm i diameter omkring venstre brystvorte, som var fast, ikke-mobil og ikke-øm til palpation. Der var ingen misfarvning af huden, erytem, svingning eller dræning af bihuler bemærket. Patienten havde fuldt passivt bevægelsesområde på sin venstre skulder. Lungeundersøgelsen var klar bilateralt uden raler, ronchi eller signifikant hvæsende vejrtrækning. Hans kardiovaskulære og resterende eksamen var uden grov abnormitet. Hans kemi lab værdier var inden for det normale interval. Patienten har et antal hvide blodlegemer på 9.800, en normal forskel, og hans HIV-serologier var negative.
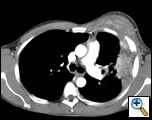
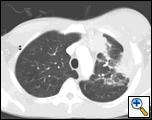
PA og lateral brystfilm afslørede ujævn konsolidering af venstre lunge med en stor pleural-baseret masse, venstre apikal pleural fortykkelse og ardannelse i højre øvre lap (Figur 1). Spiralformet CT-scanning af brystet, maven og bækkenet med kontrast viser en stor, 10,8 gange 4,1 cm venstre pleural-baseret masse, der strækker sig ind i brystvæggen og venstre bryst (figur 2). Der var periosteal fortykkelse og uregelmæssighed af tilstødende ribben. Flere forstørrede mediastinale, venstre hilar og supraklavikulære knuder blev noteret, den største 1,5 * 2,6 cm i AP-vinduet eller station fem-regionen. Der var ujævn konsolidering af venstre og højre øvre lapper. En MR af brystkassen med kontrast blev opnået og bekræftet tilstedeværelsen af venstre supraklavikulær adenopati og en forstærkende masse med forlængelse i brystvæggen, der involverede ribbenene, infiltration af pectoralis-muskelen og forlængelse i venstre lungeparenchyma. De vigtigste differentielle diagnoser på dette tidspunkt var neoplasma (sarkom, avanceret lungekræft, mesotheliom, lymfom, osteosarkom).
 |
 |
 |
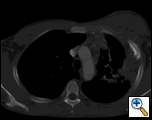 |
| figur 2A: CT scan brystkasse blødt vævsvindue viser en venstre pleural-baseret masse, der infiltrerer brystvæggen og venstre bryst. | figur 2b: Lungevinduet viser det samme og fremhæver også mediastinal lymfadenopati og lungekonsolidering. | figur 2C: Bone vindue viser samme, og viser også periosteal reaktion af ribben. |
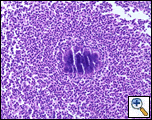
en Tru-skåret nålbiopsi blev udført ved sengen, hvilket afslørede uspecifikke patologiske fund, men en gentagelse med øget prøveudtagning afslørede akut og kronisk betændelse med granulationsvæv indeholdende Actinomyces bekræftet ved periodisk syreskift (PAS), Gomoris methaminsølv (GMS) og modificerede Gram-pletter (figur 3). Behandlingen begyndte med intravenøs Penicillin G (4 millioner enheder hver 4.time i et 6 ugers kursus), som efterfølges af oral amoksicillin i 6-12 måneder. En gentagen CT-scanning blev planlagt i 4 uger, da actinomycosis er kendt for at kolonisere malignt væv. Patienten, ved tre måneders opfølgning, klarede sig godt fra et lungesynspunkt og havde regression af brystvæggens masse.
 |
 |
| figur 3a: (h&e) et neutrofilt infiltrat omgiver en masse actinomycetes, der danner et svovlgranulat. | figur 3b: (GMS) organismer fremstår som forgrenede, filamentøse bakterier. Ved periferien af knuden er det såkaldte “Splendore-Hoeppli” fænomen af clubbing tydeligt. |
Diskussion
Actinomycosis er en kronisk, suppurativ granulomatøs infektion forårsaget af Actinomyces arter, oftest A. israelii. Mange tilfælde af actinomycosis er faktisk polymikrobielle og spredes ved direkte forlængelse til tilstødende væv . Den første sagsrapport hos mennesker var i 1857 efterfulgt af den første sagsrapport om thoracic actinomycosis i 1882 . Den mest almindelige præsentation (>50%) af actinomycosis er cervicofacial, der almindeligvis præsenteres som en kæbemasse, hvor thoracic actinomycosis tegner sig for mellem 15-50% af tilfældene afhængigt af serien . Sygdommen forekommer i et forhold mellem mand og kvinde 3:1, muligvis på grund af dårligere mundhygiejne og en højere forekomst af ansigtstraumer hos mænd . Der er også en bimodal aldersfordeling i forekomsten: 11-20 og 4 .-5. årtier af livet, hvor denne patient passer. Patienter med underliggende sygdomme er disponeret for infektion, men det kan forekomme hos ellers raske individer. Interessant nok synes der ikke at være nogen stigning i patienter, der er immunkompromitterede, herunder dem med HIV, organtransplantation eller på steroider . I Det Forenede Kongerige er patienter med KOL, bronkitis og alkoholikere disponeret for actinomycosis, mens der i Japan findes en forening med tandkaries (19%), diabetes (13%) og pyorrhea alveolaris (6%) . Den mest almindelige præsentation af pulmonal actinomycosis i Storbritannien er hoste, feber og brystsmerter. I en gennemgang af 95 tilfælde i Japan var de mest almindelige præsentationer: hæmoptyse (42%), hoste eller sputum (37%), feber (28%) . Avanceret eller spredt sygdom kan være forbundet med vægttab, utilpashed, høj feber og dræning af bihuler.
Actinomycosis kan findes i oropharynks flora, især i tandplak og i GI-kanalen. Således er aspiration og aerosolisering blevet foreslået som mekanismer for pulmonal actinomycosis . Denne mekanisme kunne korrelere med den højere forekomst hos alkoholikere og hos patienter med dårlig mundhygiejne, som den patient, der præsenteres her. Denne etiologi er også i overensstemmelse med det hyppige fund af nedre lap og perifer lungeinddragelse af pulmonal actinomycosis. Imidlertid, andre etiologier som hæmatogen spredning af septisk emboli fra karerosion er blevet foreslået, da tilsyneladende normale individer kan blive ramt af pulmonal actinomycosis, og radiologiske abnormiteter i øvre lap er blevet bemærket med en vis frekvens . Samlet set er actinomycosis ret sjælden og faldende i forekomst og virulens, måske på grund af bedre mundhygiejne og mere udbredt brug af antibiotika til behandling af andre tilstande .
vanskeligheden ved diagnose ligger i sjældenheden af sygdommen, dens radiologiske lighed med ondartet sygdom og vanskeligheden ved at identificere eller dyrke organismen (<50% vellykket), da den er meget kræsen og kræver særlig farvning med methamin sølv (GMS) eller modificeret Gram plet . Observationen af” forgreningsfilamenter “er utilstrækkelig til at skelne mellem kolonisering og infektion, men tilstedeværelsen af” svovlgranuler”, som faktisk er kolonier af Actinomyces, antyder infektiv actinomycosis . Laboratoriefund er uspecifikke; en mild leukocytose og forhøjede inflammatoriske markører inklusive erythrocytsedimenteringshastighed (ESR) og C-reaktivt protein (CRP) kan ses . De mest almindelige radiografiske fund af thoracic actinomycosis inkluderer bølget periostitis, lungefibrose, kavitation og pleural fortykning og pulmonal osteoarthropati . Mange af disse træk blev set radiografisk i det aktuelle tilfælde og kan forveksles med malignitet. En normal bronchus, der ses i en masselæsion, kan være nyttig til at skelne actinomycosis fra malignitet, da en normal bronchus næsten aldrig ses med en stor tumor . Fin nål aspiration (FNA) eller Tru-cut biopsi kan bruges til vævsdiagnose, men har en høj falsk negativ hastighed som det ses af vanskeligheden ved at opnå en passende prøve i det aktuelle tilfælde. Videoassisteret thoracoscopy (VATS) kan være særlig nyttig til diagnose af perifer lunge-eller thoracal actinomycosis . Det giver fordelene ved direkte visualisering og evnen tage større vævsprøver . Desværre er de fleste af diagnoserne af thoracic eller pulmonal actinomycosis stadig lavet ved thoracotomi, herunder over halvdelen af tilfældene i Japan og Japan .
førstelinjebehandling for actinomycosis er medicinsk med forlængede kurser af intravenøs penicillin i 2-6 uger efterfulgt af oral penicillin eller amoksicillin i 6-12 måneder. Kan bruges som erstatning hos penicillinallergiske patienter . Kirurgi har en rolle i håndteringen af komplikationer af actinomycosis, herunder abscess, empyema, fistel og hæmoptyse. Hæmoptyse på grund af actinomycosis har vist sig at have en 36.4% genblødning inden for seks måneder efter udskrivning på hospitalet for patienter, der blev behandlet medicinsk, og en 50% dødelighed blandt de patienter, der bløder igen . Tidlig behandling fører til et fremragende resultat med lav dødelighed, men samlet set har pulmonal actinomycosis en dårligere prognose end sygdom andre steder .
