uopsættelig besked: når en relativt ung patient præsenterer akut pleje med brystsmerter, kan der eller ikke være en “typisk” årsag. Hurtig evaluering og nøjagtig vurdering af risikofaktorer er afgørende for effektiv pleje og ofte patientens overlevelse.Palatnik, MD
Case præsentation
En 35-årig mand præsenteret kl 21:59 med en hovedklager over brystsmerter; kl 22:03 bemærkede vi følgende:
Temp: 98.9
puls: 103
Resp: 16
Syst: 122
Diast: 69
O2Sat: 99%
historie af nuværende sygdom (22:47) (ordret)
Pt. 38 år gammel mand med en PMH af myocarditis og pericarditis i 1983 og 1991, der spiste middag kl 6:30 og begyndte at føle pres over hans forreste bryst, mens han så TV kl 7:30 PM. – det føltes som “nogle sad på mit bryst”. Forbundet Hulken og stråling i hans skulder og venstre hånd “prikken”. Han har haft halsbrand, men det føltes anderledes. Tog bagepulver (som han normalt tager for sin halsbrand), og det hjalp ikke. Ingen synkope, kvalme, opkastning, feber, Ruk smerte eller historie af fødevareintolerancer. Han havde nogle virale symptomer for 2 uger siden (ikke-produktiv hoste, sinus HA og PND, som alle har løst.) Ingen orthopnea, PND, forhold mellem smerte og motion, brysttraume, pleuritisk komponent
tidligere medicinsk historie/Triage
medicin, almindelige allergier: ingen
PMH: Myocarditis/Pericarditis
PSH: ingen
Sochks: Ikke-ryger
Famhks: positiv for CAD med 52 år gammel søskende med MI, far CABG ved 53
eksamen (22:52)
generelt: godt udseende; godt næret; i ingen tilsyneladende nød.
hoved: Normocephalic; atraumatisk.
øjne: PERLA; EOM intakt
ENT:TMS normale; normal næse; ingen rhinorrhea; halsen er rød og milde ekssudater.. Fugtige slimhinder.
hals: smidig; nontender; ingen cervikal lymfadenopati. Ingen meningeal tegn
kardiovaskulær: Normal S1, S2; ingen murmurer, gnider eller galopper. Ingen reproducerbar ømhed i brystvæggen
åndedræt: Normal brystudflugt med åndedræt; åndedræt lyder klart og lige bilateralt; ingen hvæsen, rhonchi eller raler.
mave: normale tarmlyde; ikke-distenderet; nontender; ingen håndgribelig organomegali.
ekstremiteter: Normal ROM i alle fire ekstremiteter; nontender til palpation; distale pulser er normale og lige.
hud: Normal for alder og race; varm; tør; god turgor; ingen tilsyneladende læsioner eller ekssudat
fremskridt noter (23:12)
han modtog 2 baby aspirin og SL NTG med lindring af ubehag i brystet. Han havde derefter 1 tomme Nitropaste placeret. 00: 44 vendte hans smerte tilbage, og hans EKG blev gentaget. Han fik 15mg Maaloks uden forbedring, da han var mere NTP, hvilket lindrede ubehaget.
resultater
EKG 1: fladede T-bølger ringere og i V2-V6.
EKG 2: ingen ændringer
Labs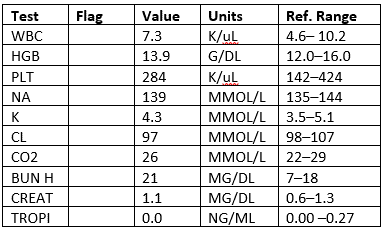
KKR: negativ
diagnose (01:57)
brystsmerter, historie med myocarditis
Disposition (02:02)
patienten blev indlagt på hospitalet under telemetri.
Hospital kursus
Pt. jeg gennemgik serielle symptomer og gentog EKG om morgenen. Han udelukkede for MI og blev løsladt. Et efterfølgende stressekko var negativt efter træning i 12,5 minutter uden ubehag i brystet eller EKG-ændringer.
andet besøg
- patienten fulgte op med sin PCP, blev diagnosticeret med GERD og blev startet på en PPI.
- patienten vendte tilbage til ED 6 uger senere med tæthed i brystet og dyspnø i forbindelse med et måltid. Hans symptomer blev forværret af anstrengelse, forekommer i hvile og forbedres ved lodret positionering såvel som med Prilosec.
- ingen tilknyttet feber, hoste, stråling, diaphorese, kalvesmerter, perifert ødem.
- patienten har normale vitale tegn, med en unremarkable, passende undersøgelse.
- EKG afslører to i aVL, såvel som nye bølger i V1-V2 og nsst ændringer.
- er negativ.
- Labs viser en troponin, der er>20 gange den øvre grænse for normal.
- patienten modtager aspirin, heparin, Plaviks, nitroglycerin og indlægges for akut koronarsyndrom.
- patienten gennemgår perkutan koronar intervention (PCI) med vellykket stentplacering og udledes derefter i god stand.
Diskussion
brystsmerter er den præsenterende klage for mere end 5% af patienterne i akutafdelinger (EDs) i USA. Evalueringen af patienten med brystsmerter er en enorm udfordring, hovedsageligt på grund af den brede differentierede diagnose, men også på grund af risikoen forbundet med fejldiagnose. Blandt de hurtigst fatale tilstande inden for akutmedicin—hvoraf mange oprindeligt kan udgøre akut pleje-er akut koronarsyndrom (myokardisk iskæmi og infarkt), aortadissektion, lungeemboli, perikarditis med hjertetamponade, myocarditis, spændingspneumothoraks og spiserørsbrud. Alle disse tilstande har tendens til at manifestere sig med brystsmerter, og de skal alle overvejes tidligt i evalueringen af patienten med brystsmerter.
det er lægens ansvar at evaluere disse patienter med listen over potentielle livstrusler øverst i differentialdiagnosen. En detaljeret historie, fysisk undersøgelse (med fokus på hjerte -, lunge-og vaskulære undersøgelser) og grundlæggende testoplysninger (f.eks. Imidlertid, i tilfælde, hvor denne indledende hurtige vurdering ikke udelukker en af de dødbringende diagnoser, yderligere oparbejdning i en højere skarphedsindstilling kan være berettiget.
selvom typiske symptomer på ACS beskrives som en gradvis begyndelse af smerter eller tryk i brystet med stråling til venstre arm, nakke eller kæbe, kan det atypiske i sandhed være mere “typisk.”I en stor datasyntese var de mest nyttige historiske træk, der øgede sandsynligheden for akut myokardieinfarkt, stråling til højre arm eller skulder, stråling til begge arme, smerter, der forværredes med anstrengelse, diaforese og kvalme eller opkastning.1 visse undergrupper, herunder kvinder, diabetikere og ældre, er mere tilbøjelige til at have anginale symptomer, der er repræsenteret af dyspnø, opkastning, diaphorese, generaliseret svaghed; nogle kan have smertefri præsentationer.2 selv hos patienter med atypiske symptomer, såsom pleuritisk smerte eller håndgribelig ømhed i brystvæggen, sænkes sandsynligheden for posttest kun tilstrækkeligt hos dem, der allerede har lav risiko.1 optælling af historisk hjerte – risikofaktorbyrde er af ringe prognostisk værdi, især hos patienter ældre end 40 år.3
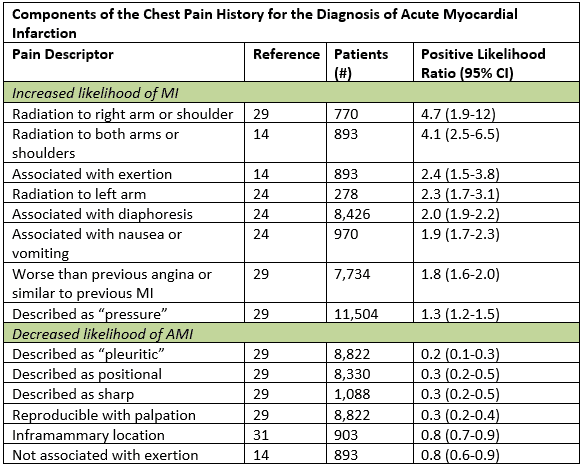
tilpasset fra bytte CJ, et al. JAMA. 2005;294:2623-2629.
unge patienter (<45 år) repræsenterer en gruppe med høj risiko for fejldiagnose af ACS, primært på grund af en tendens hos lægerne til at undervurdere hjerterisiko. Op til 10% af myokardieinfarkt i USA forekommer hos patienter <45 år, hvoraf størstedelen er relateret til aterosklerotisk hjertesygdom. Aterosklerotisk sygdom blev noteret hos 17% af teenagere i en undersøgelse,4 og multivessel sygdom noteret hos 20% af de unge voksne (gennemsnitsalder: 26 år) i en obduktionsundersøgelse af ofre for vold i Indre By.5 En nylig ED-undersøgelse viste, at 5,4% af patienterne 24 39-årige, der havde brystsmerter, regerede ind for ACS, og 2,2% havde en negativ hjertehændelse (dvs.død, MI, behov for perkutan koronar intervention eller hjerteomløbskirurgi) inden for 30 dage.6 selvom den samlede forekomst af ACS er lavere hos unge patienter, bør læger ikke rabat a vedrørende HPI baseret udelukkende på en patients alder.
Diabetes mellitus (DM) repræsenterer en anden højrisikotilstand med hensyn til potentialet for fejldiagnose af ACS. Patienter med DM er tilbøjelige til smertefri præsentationer, når de har hjerteiskæmi. Dyspnø, forvirring, emesis, træthed) forekommer i op til 40% af tilfældene. Diabetespatienter er også mere tilbøjelige til at have negative resultater fra ACS.7 behandlende læger må derfor ikke stole på typiske præsentationsklager for at indlede en hjerteoparbejdning hos diabetespatienter, og de bør heller ikke stole på positive hjertebiomarkører for at tilskynde til en aggressiv tilgang til behandling hos disse patienter.
kokainbrug skal betragtes som en yderligere uafhængig risikofaktor for aterosklerotisk hjertesygdom og MI, især hos unge patienter. Nogle forfattere vurderer, at kokain tegner sig for op til 25% af akut MIs hos patienter <45 år.7 akut brug af kokain kan inducere koronar vasokonstriktion, øget blodpladeaggregering og/eller adrenerg stimulering, der fører til dysrytmi og iskæmi. Kronisk brug af kokain er også forbundet med MI, hvilket forårsager markant accelereret atherogenese og efterfølgende tidlig MI. Samlet set har kokainbrugere en syv gange øget risiko for MI.8
systemisk lupus erythematosus (SLE) er en signifikant, men undervurderet risikofaktor for tidlig aterosklerose og myokardieinfarkt. Unge patienter med SLE anslås at have en ni gange øget risiko for tidlig MI.9 kvinder <45 år har især øget risiko med estimater af øget risiko for tidlig MI så høj som halvtreds gange.10 årsagen til for tidlig åreforkalkning i SLE er sandsynligvis multifaktoriel, men stort set relateret til sameksisterende systemisk betændelse og dyslipidemier.
Human immunodeficiency virus (HIV) infektion er også blevet identificeret som en uafhængig risikofaktor for for tidlig aterosklerose. Bevis tyder på, at HIV-infektion forårsager endotelskade på koronarbeholdere, hvilket indleder en inflammatorisk kaskade, der fører til aterosklerotiske læsioner.11 fundet af for tidlig aterosklerose er især fremtrædende hos patienter med senere stadier af HIV-infektion (CD4-antal <200).12 de medicinregimer, der i øjeblikket anvendes til behandling af HIV (proteasehæmmere), forværrer også risikoen for tidlig aterosklerose. Samlet set er HIV-patienter med ACS til stede i en alder, der er mere end 10 år yngre end ikke-HIV-patienter.13
kronisk nyresygdom (CRD) er også for nylig blevet identificeret som en uafhængig risikofaktor for accelereret aterosklerose. CRD er forbundet med kronisk betændelse14 og øget blodpladeaggregering.15 disse faktorer kombineret med en øget prævalens af samtidige konventionelle risikofaktorer frembringer en uforholdsmæssig høj risiko for hjertehændelser hos disse patienter.14
selvom det skal opnås og evalueres inden for 10 minutter efter præsentation vedrørende hjerteiskæmi, bør EKG ikke bruges til at udelukke ACS. Op til 50% af patienterne med hjerteiskæmi eller infarkt vil have et uspecifikt eller normalt EKG.16 serielle EKG ‘ er kan øge det diagnostiske udbytte ved bekræftelse af tilstedeværelsen af ACS hos patienter med igangværende symptomer.ligesom EKG er hjertebiomarkører nyttige, når de er positive, men har begrænset anvendelighed, når de er normale. Seriel biomarkør-test i løbet af 3 liter 6 timer er blevet en rutineprotokol i mange EDs og har fremragende følsomhed til at detektere bevis for MI. Imidlertid kan biomarkører ikke påberåbes for at udelukke hjerteiskæmi. Prospektiv validering af” HEART ” -scoren har givet praktikere mulighed for pålideligt at differentiere en delmængde af lavrisikopatienter, der sandsynligvis ikke ville drage fordel af yderligere test.17
stresstest og koronar angiografi bruges mere almindeligt tidligt i evalueringen af patienter med brystsmerter til at herske i ACS. Selvom en negativ stresstest eller angiogram er forbundet med en lavere risiko for underliggende CAD, kan ingen af testene definitivt udelukke ACS eller tilstedeværelsen af signifikante underliggende koronar thromboser. Størstedelen af stresstestmodaliteter registrerer tegn på signifikante koronarlæsioner med kun 85% til 95% følsomhed.18-19 koronar angiografi er også en ufuldkommen test; falske negative angiografifortolkninger er ikke ualmindelige i nærvær af diffus sygdom, ekscentriske plaketter, “flush” okklusioner, gren-ostiale læsioner, overlappende sidegrener og selv når læsioner er til stede i den venstre hoved koronararterie.20 yderligere kompromitterende pålideligheden af disse tests er data, der indikerer, at størstedelen af MIs forekommer fra okklusioner i arterier, der tidligere var <50% blokeret før infarkt opstod.21-23
disse typer læsioner er normalt forbundet med negative stresstest eller “ikke-signifikante” angiogrammer, hvis testene udføres før infarkt. Af deres karakter af at detektere fast koronarstenose er stresstest ikke i stand til at evaluere for eller forudsige sårbare koronarplakker, der er i fare for at blive løsnet, hvilket fører til en akut koronar begivenhed. I en undersøgelse af patienter, der blev evalueret for ACS, som havde en negativ stresstest i de foregående 3 år, nåede over 20% det sammensatte indeks for AMI, positiv stresstest, CABG eller kateterisering med intervention, hvor langt størstedelen af negativ test forekommer inden for 1 år efter præsentation.24 tilsvarende ved endnu mere invasiv test havde mænd og kvinder med enten normal eller “minimal” CAD på hjertekateterisering (henholdsvis 1,2% og 3,3%) enten AMI eller død inden for 1 år efter opfølgning.25 Det er afgørende, at klinikeren ikke er afhængig af forudgående objektiv test i lyset af en patient med tegn og symptomer, der tyder på ACS.
sammendrag
evalueringen af brystsmerter og mulig ACS er en højrisiko-indsats. Beslutningen om at forfølge en “fuld hjerteoparbejdning” bør primært være baseret på en grundig HPI. Læger bør være opmærksomme på hyppigheden af atypiske præsentationer, især hos kvinder, ældre og diabetespatienter. Unge patienter fortjener også særlig overvejelse, da deres risiko ofte undervurderes. Yderligere utraditionelle hjerte risikofaktorer, herunder kokain, systemisk lupus erythematosus, human immundefektvirus og kronisk nyresygdom berettiger ekstra opmærksomhed. Diagnostisk test består af elektrokardiografi (nyttigt at herske i ACS, men ikke at udelukke diagnosen) og hjerte biomarkør test, som også primært er nyttige, når de er positive. Det er vigtigt, at den negative stresstest eller angiogram er meget nyttig til at stratificere patienter til en lav risiko for ACS og CAD, men de udelukker ikke definitivt diagnosen.
Citat: Palatnik M. En 38-årig mand med brystsmerter. J Urgent Care Med. Marts 2018. Tilgængelig på: https://www.jucm.com/a-38-year-old-man-with-chest-pain/.
- Byt CJ, Nagurney JT. Værdi og begrænsninger af brystsmerter historie i evalueringen af patienter med mistanke om akutte koronarsyndromer. JAMA. 2005;294:2623-2629.El-Menyar a, Sulaiman K. atypisk præsentation af akut koronarsyndrom: en signifikant uafhængig forudsigelse for dødelighed på hospitalet. J Cardiol. 2011;57;165-171.
- Han JH, Lindsell CJ, Storve AB, et al. Rollen af hjerte – risikofaktorbyrde ved diagnosticering af akutte koronarsyndromer i beredskabsafdelingen. Ann Emerg Med. 2007;49;145-152.
- Tuchu EM, Kapadia SR, Tutar E, et al. Høj forekomst af koronar aterosklerose hos asymptomatiske teenagere og unge voksne: bevis fra intravaskulær ultralyd. Omløb. 2001;103:2705-2710.Joseph a, Ackerman D, Talley JD, et al. Manifestationer af koronar aterosklerose hos unge traumofre-en obduktionsundersøgelse. J Am Coll Cardiol. 1993;222:459-467.
- Marsan RJ Jr., Shaver KJ, Sease KL, et al. Evaluering af en klinisk beslutningsregel for unge voksne patienter med brystsmerter. Acad Emerg Med. 2005;12:26-32.Fergus TS, Fang J, et al. Præsentation, ledelse og resultater af diabetespatienter sammenlignet med ikke-diabetespatienter indlagt for akutte koronarsyndromer. Hjerte. 2004;90:1051-1052.jeg er en af dem, der ikke er i stand til at gøre det. Kokainbrug og sandsynligheden for ikke-dødelig myokardieinfarkt og slagtilfælde: data fra den tredje nationale sundheds-og Ernæringsundersøgelsesundersøgelse. Omløb. 2001;103:502-506.
- D ‘ Agate DJ, Kokolis S, Belilos E, et al. For tidlig koronararteriesygdom i systemisk lupus erythematosus med omfattende reocclusion efter koronararterie bypass kirurgi. J Invasiv Cardiol. 2003;15:157-163.Meilahn EN, Rairie JE, et al. Aldersspecifik forekomst af myokardieinfarkt og angina hos kvinder med systemisk lupus erythematosus: sammenligning med Framingham-undersøgelsen. Am J Epidemiol. 1997;145:408-415.
- Varriale P, Saravi G, Hernandes E, et al. Akut myokardieinfarkt hos patienter inficeret med human immundefektvirus. Am Hjerte J. 2004; 147: 55-59.Hsue PY, Lo JC, Franklin A, et al. Progression af aterosklerose som vurderet ved carotis intima-medietykkelse hos patienter med HIV-infektion. Omløb. 2004;109:1603-1608.Hsue PY, Giri K, Erickson S, et al. Kliniske træk ved akutte koronarsyndromer hos patienter med human immundefektvirusinfektion. Omløb. 2004;109:316-319.Yerkey, Kernis SJ, Franklin BA, et al. Nedsat nyrefunktion og acceleration af koronar sygdom. Hjerte. 2004;90:961-966.a, Kabbani SS, Rimmer JM, et al. Bifasiske virkninger af hæmodialyse på blodpladerreaktivitet hos patienter med nyresygdom i slutstadiet: en potentiel bidragyder til kardiovaskulær risiko. Er J Nyre Dis. 2002;40:315-322.
- Brady, Aufderheide TP, Chan T, et al. Elektrokardiografisk diagnose af akut myokardieinfarkt. Emerg Med Clin North Am. 2001;19:295-320.
- Backus BE, seks AJ, Kelder JC, et al. En potentiel validering af HJERTESCORE for patienter med brystsmerter på akutafdelingen. Int J Kardiologi. 2013;168;2153-2158.
- Ioannidis JPA, Salem D, tygge PV, et al. Nøjagtighed af billeddannelsesteknologier ved diagnosticering af akut hjerteiskæmi i akutafdelingen: en metaanalyse. Ann Emerg Med. 2001;37:471-477.
- Lateef F, Gibler VB. Provokerende test for brystsmerter. Am J Emerg Med. 2000;18:793-801.l, Gourassa MG. Evaluering af patienter med brystsmerter og normale koronarangiogrammer. Arch Int Med. 2001;161:1825-1833.
- Giroud D, Li JM, Urban P, et al. Forhold af stedet for akut myokardieinfarkt til den mest alvorlige koronararterie stenose ved forudgående angiografi. Am J Cardiol. 1992;69:729-732.
- Hackett D, Davies G, Maseri A. eksisterende koronarstenoser hos patienter med første myokardieinfarkt er ikke nødvendigvis alvorlige. Eur Hjerte J. 1988; 9: 1317-23.
- Hackett D, Vervilghen J, Davies G, et al. Koronar stenoser før og efter akut myokardieinfarkt. Am J Cardiol. 1989;63:1517-1518.
- rollator J, Galuska M, Vega D. koronar sygdom i akut afdeling brystsmerter patienter med nylig negativ stresstest. Vest J Emerg Med. 2010;11;384-388.h, McCallum A, Shipley M, et al. JAMA 2006;295; 1404-1411.
