Denne artikel er en samling af guider til vurdering af lunge -, hjerte-og tarmlyde.
Lung Sounds Made Easy
fra den generelle praksis til ICU kan lytte til lungelyde fortælle dig meget om en patient og deres relative helbred. Imidlertid, at kende forskellen mellem rales, en knitren, og en hvæsen er undertiden stadig et forvirrende forslag for mange sundhedspersonale, især nye grader.
en del af grunden til det er, at noget af sproget er udskifteligt (for eksempel knitrer og rales).
at vide, hvordan man korrekt identificerer utilsigtede åndedrætslyde, kan fortælle dig og de andre medlemmer af plejeteamet meget om en patients tilstand.
Rhonchi og hvæsen
klangfulde hvæsen (Rhonchi)
det, der engang blev kaldt ‘rhonchi’, kaldes nu for det meste klangfulde hvæsen (selvom udtrykkene stadig bruges om hverandre). Sonorøse hvæsende kaldes således, fordi de har en snorken, gurglende kvalitet til dem, eller ligner et lavt stønn, mere fremtrædende ved udånding.
sonorøse hvæsen er forårsaget af blokeringer i hovedluftvejene ved slimhindesekretioner, læsioner eller fremmedlegemer. Lungebetændelse, kronisk bronkitis og cystisk fibrose er patientpopulationer, der almindeligvis forekommer med rhonchi.
hoste kan undertiden midlertidigt rydde denne åndedrætslyd og ændre dens kvalitet.
Sibilant hvæsen (hvæsen)
tidligere omtalt som simpelthen ‘hvæsen’, sibilant hvæsen er meget tæt knyttet til den klangfulde hvæsen. Sibilant hvæsen adskiller sig fra klangfulde hvæsen, da de er en højere, skingrende, kontinuerlig fløjtende lyd, der opstår, når luftvejene bliver blokeret og indsnævret. Dette er de typiske hvæsen, der høres, når man lytter til en astmatisk patient.
sibilant hvæsen er forårsaget af astma, kronisk bronkitis og obstruktiv lungesygdom (KOL).
Crackles (Rales)
Crackles er også kendt som alveolære rales og er de lyde, der høres i et lungefelt, der har væske i de små luftveje. Lyden knitrer skabe er fine, korte, skingre, intermitterende knitrende lyde.
årsagen til crackles kan være fra luft, der passerer gennem væske, pus eller slim. Det høres almindeligvis i baserne af lungeloberne under inspiration.
Crackles kan yderligere kategoriseres som grove eller fine:
Fine knitrer
lydkvaliteten af fine knitrer svarer til lyden af hår, der gnides mellem fingrene nær øret og kan høres ved kongestiv hjertesvigt og lungefibrose.
Grove knitrer
Grove knitrer er lavere og fugtige, som at hælde vand ud af en flaske eller rive åben velcro. Denne lungelyd er ofte et tegn på Adult respiratory distress syndrome (ARDS), tidlig kongestiv hjertesvigt, astma og lungeødem.
Stridor
Stridor er en kontinuerlig, høj, gale lyd, der overvejende høres ved inspiration over den øvre luftvej. Stridor kan være et tegn på en livstruende tilstand og bør behandles som en nødsituation.
det indikerer normalt den delvise obstruktion af de større luftveje, såsom luftrøret eller en hovedbronkus, og kræver øjeblikkelig opmærksomhed. Det er også den mest almindelige type åndedrætslyd, der høres hos børn med kryds, selvom det er vigtigt at skelne mellem kryds og en fremmedlegeme luftvejsobstruktion.
det er typisk højest over den forreste hals, da luften bevæger sig turbulent over en delvist blokeret øvre luftvej.
pleural friktion gnide
en pleural friktion gnide er forårsaget af betændelse i visceral og parietal pleurae. Disse membraner er normalt belagt i en beskyttende væske, men når de betændes, klæber de sammen og giver en lyd som et hårdt gitter eller knirkende. En pleural friktion gnide ofte forårsager en stor smerte, og patienten vil skinne deres bryst og modstå vejrtrækning dybt at kompensere.
en perikardiel gnidning og en pleural gnidning lyder ofte ens, og den bedste måde at skelne mellem de to er at få patienten til at holde vejret. Hvis du stadig hører gnidningslyden, har patienten en perikardial gnidning og kræver forskellig behandling.
potentielle årsager omfatter pleural effusion og pneumothoraks. Det høres bedst i de nedre forreste lunger og laterale bryst under både inspiration og udløb.
Hjertemusling? Lytte til hjertelyde (med lyd)
afhængigt af din specialitet består din hjertevurdering sandsynligvis af at lytte til en apikal puls over mitralventilen og nikke dit hoved.
det har været år siden du har tænkt på hjertelyde, og helt ærligt var de lidt forvirrende til at begynde med. Der var alt det “lub” og ” dub ” og diastole og systole – nok til at få en sygeplejestudents hoved til at dreje rundt.
men hvis du tager dig tid til at lytte til dem, kan hjertelyde faktisk fortælle dig meget om en patient.
i stedet for at nøjes med gode gamle “lub-dub”, sæt det stetoskop til større brug og genkend dig selv med lyden af hjertet.
Læs også: vurdering af brystsmerter: Hvad skal man gøre, når din Patient har brystsmerter
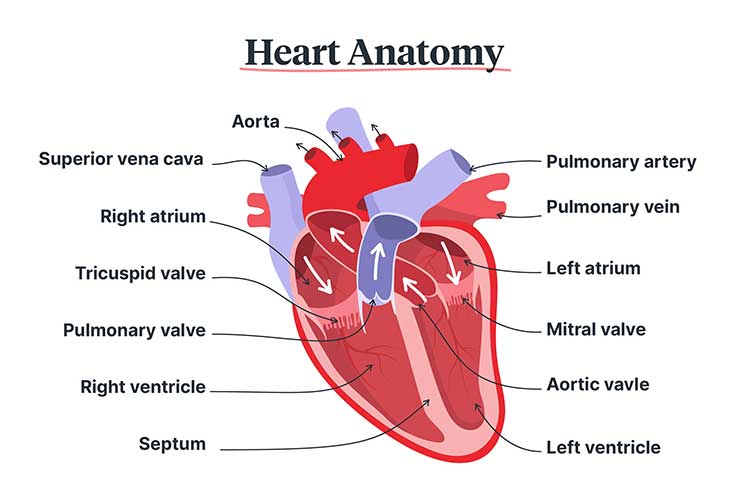
hvor lytter jeg?
Okay, lad os gøre det enkelt. Vi vil lytte til hjertet over ventilerne og ikke mere. Intet ERB ‘ s punkt eller noget esoterisk. Det betyder bare ikke noget i din daglige vurdering. Nu, hvis du hører et mumlen over ventilen… vi får et sted.
du ved, at der er fire ventiler i dit hjerte: aorta, pulmonic, tricuspid og mitral. Det hjælper med at tænke på dem i denne rækkefølge. De laver en slags langstrakt ‘å’ på brystet, hvor aortaklappen starter øverst til højre, to interkostale rum nede ved brystgrænsen.
pulmonicventilen er let nok til at finde. Det er lige over brystbenet ved venstre brystkant.
for at finde tricuspidventilområdet skal du forblive på venstre side og tælle ned fire interkostale rum.
mitralventilen er relativt let at finde, hvis du er vant til at tage en apikal puls. Hvis ikke, gå til det femte interkostale rum i midten af klavikulærlinjen.
Lyt til sunde hjertelyde:
hvad hørte jeg lige?
nu hvor du ved, hvor du skal placere dit stetoskop, skal du give mening om, hvad du lytter til. Den første lyd, du hører i hjertecyklussen, er “lub”, og det er en lyd fuld af mening.
“Lub” betyder, at hjertet er i systole eller udstødningsfasen af hjertet. Det er lyden af mitral-og tricuspidventilerne, der lukker, når kroppen tømmer ventriklerne i lungerne (se vigtige lungelyde gjort let) og krop. Det er også kendt som S1.
“Dub” eller S2 er begyndelsen på diastol eller hjertets afslapningsfase. Det er lyden af aorta-og pulmonale ventiler, der lukker. I løbet af denne tid fylder ventriklerne og atria kontrakt.
lejlighedsvis kan du høre en ‘split’ S2, der lyder som “du-dub”. Dette er aortaklappen, der lukker lidt før den pulmonale ventil og er ofte en normal lyd, der høres ved inspiration. Du kan også have en delt S1, når mitralventilen lukker før den pulmonale ventil, og det kan undertiden indikere en bundtgrenblok. Det er vigtigt at lytte nøje for at høre, når lydene splittes.
Hvad betyder det?
det er her de fleste menneskers øjne begynder at glasere over, men det er her du kan lære noget nyttigt for din patient. Du bliver nødt til at lytte til hjertet med klokken på dit stetoskop for at høre de unormale hjertelyde.
for at høre en ventrikulær galop eller S3, skal du lytte over mitralventilen med klokken. Det lyder som en underlig plopping støj lige efter du hører “dub”. Hele hjerteslag vil lyde som beats i ordet ‘Kentucky’. Denne hjertelyd kan indikere hjerteiskæmi eller hjertesvigt. Ventriklerne afstiver og modstår tilstrømningen af blod i diastol. Det er dog en normal lyd hos unge voksne under 30 år.
S4 er hjertelyd for atrial galop, og hjerteslag vil lyde som beats i ordet ‘Tennessee’. Lyt over mitralventilen med stetoskopets klokke. Du vil høre plopping støj lige før” lub ” starter, hvilket betyder, at det sker lige før systole starter. Denne hjertelyd kan fortælle dig en hel del. Det høres efter hjerteanfald og kan indikere aortastenose, iskæmi, hjertesvigt og hypertension.
Heart Murmur Audio:
Heart murmurs er de andre hjertelyde, du vil høre, hvis du lytter til nok hjerter. De vil ofte lyde som ordene ‘rush’ eller ‘hush’ og kan vare hele hjerteslag.
ovenstående prøve er af en ventrikulær septumdefekt (VSD) holosystolisk hjertemusling forårsaget af en åbning i skillevæggene i venstre og højre hjerteventrikler.
andre murmurer kan være forårsaget af stive og indsnævrede ventiler, der ikke tåler den hurtige strøm af blod gennem dem. Mange mennesker går rundt med en murmur og oplever ingen problemer, men de kan indikere noget alvorligt, hvis de pludselig begynder, for eksempel hjertesvigt, chok eller en brudt papillarmuskel. Mumlen kan også indikere iskæmi, infektion, medicin toksicitet og genetisk sygdom, i nogle tilfælde.
mange kardiologer og hjertesygeplejersker kan bestemme, hvilken ventil murmuren kommer fra, når den i hjertecyklussen starter, og hvilken grad murmuren satser. For dem, der ikke er så specialiseret, identificere, at en mumlen er til stede og kalde det opmærksom på lægen er sandsynligvis alt hvad du behøver.
vurdering af tarmlyde
de fleste sygeplejersker udfører en kortvarig lytning efter tarmlyde, men du er måske ikke klar over, hvor variabel og vigtig disse lyde faktisk kan være.
som med de fleste ting, der læres på universitetet, er det let at glemme oplysningerne, når du arbejder på et sygeplejegulv. I stedet for virkelig at fokusere på lydene, kan du blot skrive ned, hvad du tror, du hører.
dette kan være et problem, fordi ændringer i tarmlyde kan indikere problemer med patienten længe før andre tegn opstår. For eksempel kan fraværet af tarmlyde efter operationen indikere en ileus, før patienten begynder at kaste op eller klage over mavesmerter.
af denne grund er det vigtigt at gå over tarmlyde igen, være mere opmærksom på dem og ikke bruge dem blot som en stepping afføring til det næste niveau af vurdering. Efter at have læst denne artikel kan du også gennemgå din viden om vurdering af forstoppelse.
maven
maven kan opdeles i fire kvadranter. Selv om et andet system opdeler det i ni sektioner, er den mest almindelige måde at tænke på maven ved at tegne en linje ned midtlinjen over umbilicus og en anden på tværs af maven halverer det på samme punkt. Dette giver dig standard højre øvre kvadrant, højre nedre kvadrant, venstre øvre kvadrant og venstre nedre kvadrant. Du bør kende strukturerne inden for hvert område for at hjælpe med at bestemme, hvad tarmlydene betyder.
i højre øvre kvadrant finder du den nedre kant af leveren, galdeblæren, en del af tyktarmen og et par sløjfer i tyndtarmen. Den højre nedre kvadrant indeholder tillægget, forbindelsen mellem de store og tyndtarmen og loops af tarmen. Den venstre øvre kvadrant indeholder den nedre kant af milten, en del af bugspytkirtlen og noget af maven og tolvfingertarmen. Den venstre nedre kvadrant indeholder tarmsløjfer og den nedadgående kolon. At kende strukturerne under dit stetoskop hjælper dig med at bestemme arten af tarmlydene.
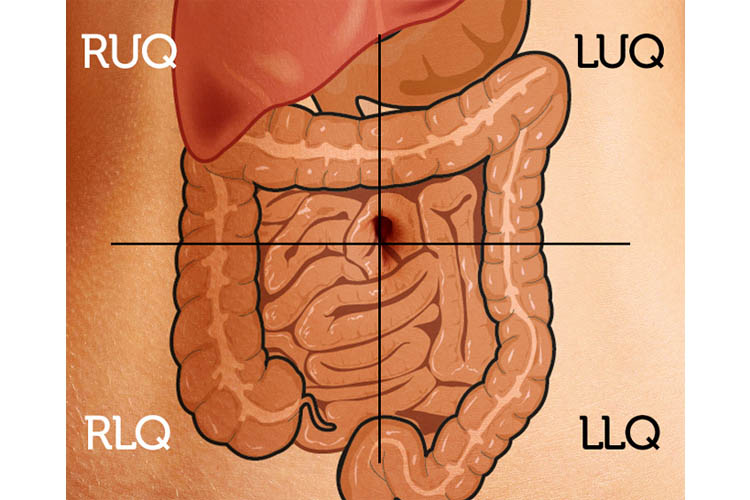
hvilken tarm lyder at lytte til
selvom du kan lytte til vaskulære lyde over maven, såsom abdominal aorta bruits, lytter du oftest til lyden af tarmene selv. Når peristaltikken bevæger chymen langs tarmkanalen, høres mumlende lyde, hvilket indikerer, at tarmene er aktive. Du skal lytte over alle fire kvadranter, ikke blot på et sted. Kvadrant være ideel, især hos patienter, der har gastrointestinale (GI) problemer.
det første element at lytte til er tilstedeværelsen af tarmlyde. For at kortlægge en vurdering af ingen tarmlyde, skal du lytte over kvadranten i mindst fem minutter. Du bør også gøre din auskultation før palpation og percussion for at undgå at påvirke tarmlyde. I de fleste tilfælde er tarmlyde til stede, men du skal kategorisere dem. Du skal lytte efter lydens intensitet – uanset om den er blød eller stærk. Du bør også lytte til frekvens. Hypoaktive tarmlyde kan indikere et problem, så hvis du har problemer med at høre dem, er dette signifikant.
hyperaktive tarmlyde kan på den anden side indikere maveforstyrrelser, kramper og alt, hvad der øger peristaltikken. Placeringen og tonehøjden af lydene er også vigtige. Hypoaktive tarmlyde i højre øvre kvadrant kan indikere en tarmobstruktion der. Tonehøjden er også vigtig, da den kan indikere styrken af peristaltikken og pege på et problem.
hvilke Fund betyder
Auskulterende tarmlyde kan give dig mulighed for at lokalisere områder, hvor en forhindring kan have fundet sted. At finde ingen tarmlyde kan betyde en ileus eller obstruktion over det område af tarmen. Hypoaktive tarm lyde betragtes som en hver tre til fem minutter, og dette kan indikere diarre, angst eller gastroenteritis. Hyperaktive tarmlyde findes ofte før en blokering. Det er ret almindeligt at finde en kvadrant med hyperaktive tarmlyde og en med ingen eller hypoaktive. Dette skyldes, at tarmen forsøger at fjerne blokeringen med øget peristaltik.
Du kan også høre høje lyde og farende lyde. Igen er dette et tegn på, at tarmen forsøger at håndtere en blokering. Det er vigtigt at kortlægge placeringen, kvaliteten, intensiteten og hyppigheden af tarmlyde for at dokumentere GI-systemet fuldstændigt. De fleste sygeplejersker er som standard tarmlyde aktive i alle fire kvadranter, men du skal være opmærksom på, at dette måske ikke altid er tilfældet. En harried og skyndte sygeplejerske kan udføre en hurtig vurdering, men tarm lyde er en stor indikator for den generelle sundhed af patienten. Du skal lytte i mere end et par sekunder og flere steder for fuldt ud at vurdere din klients GI-Funktion.
sammen med brystet (dvs.hjertelyde og lungelyde) er maven et stort fokus for vurdering.
mens du lytter til tarmlyde er vigtig, er det ikke den eneste måde at vurdere denne vigtige del af anatomien på. Du kan inspicere området, palpere og percuss. Du skal dog sandsynligvis lytte til tarmlyde, før du manipulerer maven, da dette kan medføre ændringer i den måde, lydene høres på.
de andre tre værktøjer er vigtige for fuldt ud at vurdere maven, selvom mange sygeplejersker springer over disse dele og fortsætter direkte til tarmlyde. Ved at bremse vurderingen og give maven den tid og opmærksomhed, den har brug for, kan sygeplejersker bemærke problemer, der kan komme forbi selv de mest erfarne læger.
inspektion
ved vurdering af maven overses inspektion ofte. Bare at se på maven kan fortælle dig meget om patienten og deres relative helbred.
Du skal først kigge efter symmetri for at sikre, at der ikke er masser eller fremspring, der gør den ene side af maven større end den anden.
denne korte video giver et fire minutters overblik over ting, du skal huske, når du udfører en sygeplejevurdering af tarmfunktionen i en palliativ plejeindstilling.
Du skal også kigge efter pulsering eller bevægelser under huden. Hos meget tynde mennesker vil du være i stand til at se bevægelser af peristaltik, men du kan muligvis også se unormale pulser i den nedadgående aorta. Dette er vigtig information.
Du kan også sammenligne maven med resten af kroppen. Hvis maven er stor og benene er tynde, kan du overveje ascites. Tilsvarende, hvis benene er hævede og deformerede, kan denne hævelse fortsætte ind i maven. Du bør også inspicere hudens område, kigge efter tørre pletter eller puckering af huden.
hos nogle patienter med ødem kan maven ligne overfladen af en appelsin, og dette kan tippe dig ud til en væske ubalance problem.
Palpation
Palpation eller følelse af maven er næsten lige så vigtig som at lytte til tarmlyde. Mange sygeplejersker glans over denne vurdering, blot trykke på maven halvhjertet og komme videre. Du bør dog tage dig tid til virkelig at føle maven. Et af de første problemer, du kan finde, er masser i tarmen. Du skal bruge dine hænder grundigt til at inspicere hele overfladen af maven, på udkig efter masser, buler, fremspring eller unormale pletter i hvad der skal være blødt væv.
et af problemerne med palpating maven fremkalder en smertefuld reaktion fra patienten. Hvis de klager over mavesmerter, og du masserer deres mave dybt, vil de sandsynligvis vride sig væk fra dig. Alligevel er det vigtigt at føle vævet for eventuelle unormale tegn.
en vigtig del af palpation er bevogtning. Du føler dette, når du forsøger at palpere maven, men kun føler modstand. Dette skyldes, at patienten beskytter deres mave mod smerter, og det er et vigtigt fund. Rebound ømhed er også vigtig. Du kan finde dette ved dybt at palpere, fjerne dine hænder og se efter en smertereaktion. En af disse skal rapporteres til lægen.
Percussion
Percussion bruges ikke af andre end de mest avancerede sundhedspersonale. Faktisk er læger, sygeplejerskeudøvere og andre sygeplejersker med avanceret stående sandsynligvis de eneste, der bruger denne teknik. Der er god grund til dette: percussion af maven kan ikke fortælle dig næsten så meget som de andre former for vurdering kan, men det kan kaste lys over, hvad der foregår under det væv. For at percuss placerer du to fingre over et område og banker på fingerspidserne med fingerspidserne på den anden side. Dette gør det muligt for lyden at rejse gennem vævet.
i tilfælde af masser lyder percussion anderledes end normalt tarmvæv. De fleste tarmlyde er ret hule og tomme, men en masse vil have en tykkere, dullere lyd. Blokeringer lyder også anderledes, og hvis du ikke kan høre tarmlyde i en kvadrant, kan det være værd at percusse over området og søge efter en blokering. Percussion er en upræcis videnskab, og det kræver en hel del praksis at vænne sig til. Du bør forsøge at percuss både brystet og maven af hver patient, du vurderer, men det er ikke altid muligt. Men når du kan, vil denne praksis tjene både dig og patienten godt til at bestemme kilden til deres mavesmerter.
- Estes, mes, Calleja, P, Theobald, K &Harvey, t 2013, sundhedsvurdering og fysisk undersøgelse: Australsk & ny Sjælland udgave, Cengage Learning Australia South Melbourne, Victoria.
- SensiCardiac 2014, Normal atlet aorta, SensiCardiac, set 5. oktober 2020, https://soundcloud.com/sensicardiac/normal-athlete-aortic?in=sensicardiac/sets/normal-heart-sound-athlete
- SensiCardiac 2014, VSD aorta, SensiCardiac, set 5. oktober 2020,https://soundcloud.com/sensicardiac/vsd-aortic
