Angiotensin II způsobuje zvýšení krevního tlaku tím, že akce na různých místech:
- Nadledvinek: Angiotenzin II zvyšuje uvolňování steroidní hormon aldosteron, který působí na místní úrovni, aby se zvýšil retenci sodíku a draslíku vylučování z ledvin. Čistým účinkem je zadržování vody, čímž se obnovuje rovnováha tekutin.
- ledviny: Angiotensin II také zvyšuje retenci sodíku přímým působením na renální proximální tubuly a také ovlivňuje rychlost glomerulární filtrace a průtok krve ledvinami.
- Kardiovaskulární Systém: Angiotenzin II je silný endogenní vazokonstriktor, což způsobuje odpor tepny a žíly se stahují, zvýšení krevního tlaku. Prodloužené zvýšení angiotensinu II navíc v krevních cévách i v srdci podporuje růst buněk a výslednou hypertrofii.
- centrální nervový systém: V mozku působí Angiotensin II na zadní hypofýzu a stimuluje uvolňování antidiuretického hormonu (ADH, také známého jako argininový vazopresin (AVP)). ADH zvyšuje reabsorpci vody v renálních sběrných kanálech. Angiotensin II také působí na subfornický orgán v mozku, který způsobuje zvýšenou žízeň a podporuje příjem vody.
Chronická aktivace systému RAAS může vést k škodlivé přestavby a zvýšené zánět srdce, cév a ledvin, stejně jako hypertenze a chronické onemocnění ledvin.
Neurální Kontrolu Kardiovaskulárního Systému
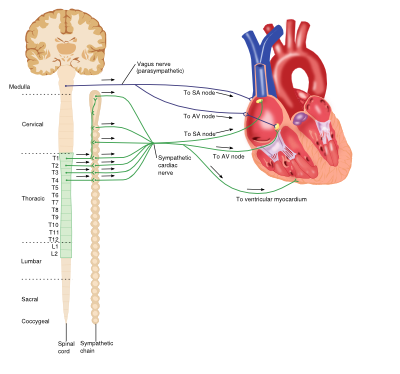
Interakce mezi sympatickou a parasympathic nervový systém a srdce
Sympatický (Adrenergní) Nervový Systém
adrenergní nervový systém je životně důležitou součástí mnoha procesů v celém těle, včetně kardiovaskulárního systému. Cirkulující katecholaminy (např. adrenalin a noradrenalin) se vážou na adrenergní receptory a aktivují je na buněčných membránách. Adrenergní receptory jsou třídou receptorů vázaných na G-protein, které vyvolávají různé tkáňové specifické účinky a existují v několika podtypech.
Cév
převládající podtyp receptoru přítomna v cévách je a1-adrenergních receptorů, aktivace, která prostřednictvím katecholaminů vazba způsobuje aktivaci fosfolipázy C (PLC), inositol trifosfát (IP3), diacylglycerolový (DAG) intracelulární signální dráhy. To nakonec vede ke kontrakci myocytů, vazokonstrikci a následnému zvýšení systémového krevního tlaku.
Srdce
i když srdce je myogenní, že je impuls pro kontrakci je self-zahájil, výstup srdce je ovlivněn centrální nervový systém. Čistým účinkem sympatického systému na srdce je zvýšení srdečního výdeje. Adrenergní receptory nalezené v srdci patří do podčeledi ß-receptorů a zahrnují receptory ß1 a ß3. Vazba katecholaminu na ß1-receptory v srdci způsobuje zvýšení srdečního výdeje prostřednictvím řady mechanismů: pozitivní chronotropní účinky, pozitivní inotropní účinky zvýšily Automatičnost a vedení jak v komorových myocytech, tak v atrioventrikulárním (AV) uzlu. Aktivace ß3-receptoru však tyto účinky antagonizuje, vyvolává negativní inotropní účinek a poskytuje vestavěný kontrolní systém v srdci.
Dlouhodobé zvýšení hladiny katecholaminů v cirkulaci (např. když vylučovaných z nadledvin nádory nebo stresu), může vést k chronické kardiovaskulární problémy, jako je hypertenze a arytmie.
Parasympatického Nervového Systému
parasympatický systém spoléhá na vazbu neurotransmiteru acetylcholinu (Ach) na muskarinové receptory, a má různé role v celém těle.
Cév
i když krevní cévy vyjadřují muskarinové receptory, nemají přijímat cholinergní inervace; nicméně aplikace exogenní Ach výsledky v rychlé a hluboké vazodilataci.
Srdce
Aktivace muskarinových receptorů (M2-podtyp) v srdci Ach propuštěn z bloudivého nervu způsobuje snížení srdečního výdeje přes opačný účinek na adrenergní stimulace: negativní chronotropní účinky a snižuje v AV uzlu, vedení, jakož i klesající síla stahy síní.
Destiček/Srážení Systém
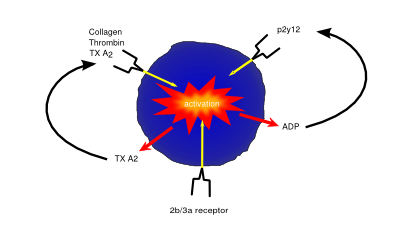
aktivace Destiček a inhibice působí přes receptory na krevních destičkách. Zpětné vazby zvyšují aktivaci krevních destiček (např. ADP propuštěn destiček se zvyšuje aktivace destiček prostřednictvím ADP receptoru)
krevní Destičky (také známý jako trombocyty) jsou malé buňky, chybí jádra, které jsou zodpovědné za krevní srážlivost, nebo srážení krve. Je zjištěno poškození nebo poranění vedoucí ke ztrátě krve a expozici extracelulárních kolagenových vláken, které aktivují krevní destičky. Po aktivaci krevních destiček stát lepidla, lepení na oba poškozené cévní stěně a navzájem, které tvoří shluk buněk, nebo ‚clot‘, pomáhá přehrady nádoby unikat. Poté začnou vylučovat cytokiny, které podporují invazi fibroblastů přítomných v okolní tkáni, které tvoří trvalejší náplast, a to buď vytvořením zdravé tkáně, nebo ukládáním extracelulární matrice za vzniku jizvy.
Existuje několik podmínek, v nichž abnormální srážení krve může být škodlivé pro tělo; nadměrné srážlivosti krve může vést k cévní ucpání a ischemie nebo mrtvice; méně často nedostatečné srážení krve může vést k nadměrné ztrátě krve, například u pacientů s hemofilií. K boji proti těmto chorobám existují léky, které modulují proces srážení.
antikoagulancia
léky, které zabraňují srážení (antikoagulancia), jsou důležité u osob se zvýšeným rizikem poškození zprostředkovaného srážením, jako je cévní mozková příhoda nebo ischemie.
Stejně jako analgetikum a anti-antipyretika, Aspirin je anti-trombotické agent uveden v nízkých dávkách, aby se riziko poškození od srážení krve (např. po srdečním infarktu). Antikoagulační účinky aspirinu pocházejí z potlačení klíčových prokoagulačních faktorů, jako je prostaglanding a tromboxany, prostřednictvím ireverzibilní inaktivace enzymu cyklooxygenázy PTGS. Toto potlačení faktorů, jako je tromboxan A2, snižuje agregaci krevních destiček a zabraňuje tak tvorbě sraženin.
inhibitory P2Y12, jako je klopidogrel, vykazují svůj antikoagulační účinek inhibicí podtypu P2Y12 receptoru ADP destiček. Blokováním P2Y12 tyto léky zabraňují aktivaci krevních destiček a tvorbě fibrinové sítě potřebné pro srážení.
léky jako abciximab a tirofiban zabraňují srážení prostřednictvím inhibice receptoru glykoproteinu IIb / IIIa, které brání aktivaci i agregaci krevních destiček.
Farmakokinetika
Při podávání léků pacientovi, je důležité vědět několik faktů o léku s cílem maximalizovat účinnost a minimalizovat vedlejší účinky/toxicity. Patří mezi ně informace o tom, co dávky, které jsou účinné, jak dlouho lék zůstává aktivní v těle, jak rychle je to rozbité nebo odstraněny z těla, a, jak snadno se tělo může absorbovat/použít lék. Následující tabulka uvádí tyto Farmakokinetické vlastnosti a způsob jejich výpočtu:
| Nemovitosti | Popis | Standardní jednotky (Zkratka) | Vzorec |
|---|---|---|---|
| Dávkování | Množství účinné léky podané pacientovi | mg (D) | Léku Specifickými (Z klinických studií) |
| Koncentrace | Množství drogy v daném objemu plazmy | µg/ml (C) | = D / Vd |
| EC50 | koncentrace léčiva potřebnou k vyvolání reakce na půli cesty mezi nulou a maximální odpovědi. | µg/ml (EC50) | y = spodní + (Top-Bottom)/(1+ Hill Koeficient) |
| Distribuční Objem | teoretický objem léku by obsadit, pokud rovnoměrně po celé tkání k vyvolání aktuální koncentraci v plazmě. | L (Vd) | D / C |
| eliminační konstanta (Rychlost) | rychlost, při které je léčivo odstraněno z těla. | h-1 (Ke) | ln(2) / t1/2 nebo CL / Vd |
| Biologická dostupnost | kolik z podané dávky je k dispozici pro skutečné využití v těle. | žádné jednotky jako vyjádření frakce (f) | 100 × (AUC (po)×D (iv))/(AUC (iv)×D (po))
AUC = Plocha pod křivkou po = perorálním podání iv = intravenózní podání |
| Cmax nebo Cmin | maximální (Cmax) / minimálně (Cmin) plazmatické koncentrace dosaženo po podání léku | µg/ml (Cmax nebo Cmin) | Identifikovány prostřednictvím přímé měření plazmatické C |
| tmax | čas potřebný pro drogy k dosažení Cmax po podání | h (tmax) | Identifikovány prostřednictvím přímé měření plazmatické C nad čas |
| Half-life | čas potřebný pro drogy k dosažení polovinu původní koncentrace | h (t1/2) | ln(2) / Ke |
| Clearance | objem plazmy zrušeno léku po nastaveném čase | l/h (CL) | Vd x Ke nebo D / Plocha pod křivkou |
Společné lékové Interakce
je důležité být si vědom interakcí, které mohou nastat mezi současně podávanými léky, protože mohou účinek účinnost a/nebo toxicitu, nebo produkovat nežádoucí vedlejší efekt. Takové interakce by například mohly ovlivnit absorpci léčiva, biologickou dostupnost nebo účinnost léčiva nebo se kombinovat za vzniku nežádoucích metabolitů a případně mít vliv na klinické analýzy. Pokud je kombinace dvou léků snižuje účinek jednoho nebo obou z nich, interakce se nazývá antagonistický účinek; nicméně, pokud, naopak, kombinace dvou léků zvyšuje účinek jednoho nebo obou z nich, interakce se nazývá synergický efekt. Léky, které působí na kardiovaskulární systém, mají vysokou interaktivitu,což je problém, protože kardiovaskulární pacienti obvykle dostávají více než jeden lék. Některé běžné lékové interakce související s kardiovaskulárními léky jsou uvedeny níže:
| Drug | Drugs that drug action | Drugs that ↓ drug action |
|---|---|---|
| Digoxin |
|
|
| Warfarin |
|
|
| Clopidogrel |
|
|
| Furosemide |
|
|
| ACE Inhibitors |
|
|
| ß-blockers |
|
|
| Statiny |
|
|
Existuje několik mechanismů, které léky jsou rozdělené podle těla, obvykle prostřednictvím degradace pomocí enzymů. Jedna obyčejná rodina enzymů podílejících se na drogové metabolismis cytochromu P450 (CYP) rodina; velké, různorodé skupiny enzymy, které podporují oxidaci různých substrátů, a to jak endogenní (např. steroidní hormony) a exogenní (např. toxiny a léky). CYP enzymy tvoří až 75% metabolismus léků, pomoc některé léky tvoří jejich aktivní sloučeniny, ale většinou deaktivace léky na neaktivní metabolity vylučovány. CYP enzymy mohou mít vliv léku akce v několika způsoby; mohou zvýšit metabolismus léků (buď zvyšuje působení prostřednictvím vytvoření aktivní vedlejší produkt nebo snižuje činnost metabolismu aktivní lék), nebo jejich působení může být potlačeno tím, že léky, které soutěží o přístup do CYP enzymy aktivní místo, brání normální interakci mezi drogou a enzymů. Mnoho léků uplatňuje své interakce s jinými léky viainterference se systémem CYP. Například, pokud Lék je metabolizován CYP a Lék B inhibuje CYP aktivity, současné podávání bude mít za následek snížení biologické dostupnosti Léčiva A. U lidí, tam jsou 18 rodin a 43 podčeledí ze skupiny CYP enzymů, které se zaměřují na různé substráty. Některé enzymy CYP důležité v kardiovaskulární medicíně, jejich substráty kardiovaskulárních léčiv a některé jejich interakce jsou uvedeny v následující tabulce:
| Enzym | Substráty (např.) | Inhibitory (např.) | Induktory (např.) |
|---|---|---|---|
| C2 P2C19 |
|
|
|
| CP Li > statiny (atorvastatin)
|
|||
| CYP2C9 |
|
|
|
| CYP2D6 |
|
|
|
kromě lékových interakcí, akcí mnoho léků jsou také ovlivněny jídlo nebo pití. Například je třeba dbát na konzumaci alkoholu s mnoha druhy drog, protože může klást důraz na játra, která již tvrdě pracuje na metabolizaci léků v těle. Grapefruitová šťáva může také způsobit problémy, protože je známo, že inhibuje CYP3a. další informace o interakcích mezi léky a potravinami / nápoji naleznete v této příručce: Obecné Použití Léku
- McMurray JJ, Adamopoulos S, Anker SD, Auricchio A, Böhm M, Dickstein K, Falk V, Filippatos G, Fonseca C, Gomez-Sanchez MA, Jaarsma T, Køber L, Ret GY, Maggioni AP, Parkhomenko, Pieske BM, Popescu BA, Rønnevik PK, Rutten FH, Schwitter J, Seferovic P, Stepinska J, Trindade PT, Voors AA, Zannad F, Zeiher, a ESC Výboru pro Praxi Pokyny.. Pokyny ESC pro diagnostiku a léčbu akutního a chronického srdečního selhání 2012: Pracovní skupina pro diagnostiku a léčbu akutního a chronického srdečního selhání 2012 Evropské kardiologické společnosti. Vyvinuto ve spolupráci s Asociací srdečního selhání (HFA) ESC. Eur Heart J. 2012 Července; 33 (14): 1787-847. DOI: 10.1093 / eurheartj / ehs104 / PubMed ID:22611136
- Rydecdn L, Standl E, Bartnik M, Van den Berghe G, Betteridge J, de Boer MJ, Cosentino F, Jonsson B, Laakso m, Malmberg k, Priori s, Ostergren J, Tuomilehto J, Thrainsdottir i, Vanhorebeek i, Stramba-Badiale m, Lindgren P, Qiao Q, Priori SG, Blanc JJ, Budaj a, Camm j, Dean v, Deckers J, Dickstein k, Lekakis J, McGregor k, metra m, Morais J, osterspey a, Tamargo J, Zamorano Jl, Deckers Jw, Bertrand m, Charbonnel B, Erdmann e, Ferrannini e, Flyvbjerg a, Gohlke h, Juanatey Jr, Graham i, Monteiro PF, Parhofer k, pyorální k, raz i, Schernthaner g, Volpe m, wood d, Task Force on Diabetes a kardiovaskulární onemocnění Evropské kardiologické společnosti (ESC)., a Evropská asociace pro studium diabetu (EASD).. Pokyny pro diabetes, pre-diabetes, a kardiovaskulární onemocnění: shrnutí. Pracovní skupiny pro Diabetes a Kardiovaskulární Onemocnění, Evropské Kardiologické Společnosti (ESC) a Evropské Asociace pro Studium Diabetu (EASD). Eur Heart J. 2007 Leden; 28 (1): 88-136. DOI: 10.1093 / eurheartj/ehl260 / PubMed ID:17220161
- Perk J, De Backer G, Gohlke H, Graham jsem, Reiner Z, Verschuren M, Albus C, Benlian P, Boysen G, Cifkova R, Deaton C, Ebrahim S., Fisherová M., Německo G, Hobbs R, Motyky, Karadeniz S, Mezzani, Prescott E, Ryden, L., Scherer M, Syvänne M, Scholte op Reimer WJ, Vrints C, Dřeva, D, Zamorano JL, Zannad F, Evropská Asociace pro Kardiovaskulární Prevence & Rehabilitace (EACPR)., a Esc Committee for Practice Guidelines (CPG).. Evropské pokyny pro prevenci kardiovaskulárních chorob v klinické praxi (verze 2012). Pátá společná pracovní skupina Evropské kardiologické společnosti a dalších společností pro prevenci kardiovaskulárních chorob v klinické praxi (složená ze zástupců devíti společností a přizvaných odborníků). Eur Heart J. 2012 Července; 33 (13): 1635-701. DOI:10.1093/eurheartj/ehs092 | PubMed ID:22555213
- pracovní skupina pro řízení ST-elevace akutního infarktu myokardu Evropské Kardiologické Společnosti (ESC). Stegu PG, James SK, Atar D, Badano LP, Blömstrom-Lundqvist C, Borger MA, Di Mario C, Dickstein K, Ducrocq G, Fernandez-Aviles F, Gershlick AH, Giannuzzi P, Halvorsen S, Huber K, Juni P, Kastrati, Knuuti J, Lenzen MJ, Mahaffey KW, Valgimigli M, van ‚t Hof, Widimsky P, a Zahger D. ESC Pokyny pro řízení akutního infarktu myokardu u pacientů léčících se s elevací ST segmentu. Eur Heart J. 2012 Říjen; 33 (20): 2569-619. Doi: 10.1093 / eurheartj / ehs215 / PubMed ID:22922416
- Blomström-Lundqvist C, Scheinman MM, Aliot EM, Alpert JS, Calkins H, Camm AJ, Campbell WB, Haines DE, Kuck KH, Lerman BB, Miller DD, Shaeffer CW Jr., Stevenson WG, Tomaselli GF, Antman EM, Smith SC Jr, Alpert JS, Faxon DP, Fuster V, Gibbons RJ, Gregoratos G, Hiratzka LF, Lov SA, Jacobs AK, Russell RO Jr, Priori SG, Blanc JJ, Budaj, Burgos EF, Cowie M, Deckers JW, Garcia MA, Klein WW, Lekakis J, Lindahl B, Mazzotta G, Morais JC, Oto, Smiseth O, Trappe HJ, American College of Cardiology., American Heart Association Task Force on Practice Guidelines., a Evropská kardiologická společnost Výbor pro praktické pokyny. Psaní výbor vypracovat pokyny pro léčbu pacientů se Supraventrikulárními arytmiemi.. ACC/AHA/ESC guidelines pro péči o pacienty s supraventrikulární arytmie–shrnutí: zpráva, American College of Cardiology/American Heart Association Task Force on Practice Guidelines a Evropské Kardiologické Společnosti Výbor pro Praxi Pokyny (Psaní Výbor, aby vypracovala Pokyny pro Správu Pacientů Se Supraventrikulární Arytmie). Oběh. 2003 14. října; 108 (15): 1871-909. Doi: 10.1161 / 01.Cire.0000091380.04100.84 / PubMed ID: 14557344
- Evropská asociace pro kardiovaskulární prevenci & rehabilitace., Reiner Z, Catapano AL, De Backer G, Graham jsem, Taskinen PANE, Wiklund O, Agewall S, E Alegria, Chapman MJ, Durrington P, Erdine S, Halcox J, Hobbs R, Kjekshus J, Filardi PP, Riccardi G, Patrový RF, Dřeva, D, a ESC Výboru pro Praxi (CPG), 2008-2010 2010-2012 a Výborů.. Pokyny ESC/EAS pro léčbu dyslipidemií: pracovní skupina pro řízení dyslipidemií Evropské kardiologické společnosti (ESC) a evropské společnosti pro aterosklerózu (EAS). Eur Heart J. 2011 Července; 32 (14): 1769-818. DOI: 10.1093/eurheartj | ehr158 / PubMed ID: 21712404
všechny abstrakty Medline: PubMed
