Naléhavá zpráva: Když relativně mladý pacient na pohotovost s bolestí na hrudi, tam může nebo nemusí být „typické“ věci. Rychlé vyhodnocení a přesné posouzení rizikových faktorů jsou nezbytné pro efektivní péči a často i pro přežití pacienta.
Max Palatnik, MD,
Prezentace
35-letý muž prezentovány v 21:59 s hlavní stížnosti bolesti na hrudi; ve 22:03 jsme na vědomí následující:
Teplota: 98.9
Puls: 103
Resp: 16
Syst: 122
Diast: 69
O2Sat: 99%
Historie Současné Nemoci (22:47) (doslovně)
pt. 38 letý muž s PMH myokarditidy a perikarditidy v 1983 a 1991, který jedl večeři v 6: 30 a začal cítit tlak přes přední hrudník při sledování televize v 7: 30 PM. – bylo to, jako by „někteří seděli na mé hrudi“. Přidružené vzlyky a záření do ramene a levé ruky „brnění“. Měl pálení žáhy, ale cítil se jinak. Vzal jedlou sodu (kterou normálně bere na pálení žáhy) a to nepomohlo. Žádná synkopa, nauzea, zvracení, horečka, bolest RUQ nebo anamnéza potravinových intolerancí. Před 2 týdny měl nějaké virové příznaky (neproduktivní kašel, sinus HA a PND, které se vyřešily.) Ne ortopnoe, PND, vztah bolesti k pohybu, hrudníku trauma, pleuritická součást
Zdravotní Minulost/Třídění
Léky, časté alergie: Žádná
PMH: Myokarditida/Perikarditida
PSH: Žádný
SocHx: Non-kuřák
FamHx: Pozitivní pro CAD s 52-letý sourozenec se MI, otče CABG v 53
Zkouška (22:52)
Obecně: Dobře vypadající, dobře živené; v žádné zjevné nouzi.
Hlava: Normocefalická; atraumatická.
oči: PERLA; EOM intaktní
ENT: TM je normální; normální nos; žádná rýma; hrdlo je červené a mírné exsudáty.. Vlhké hlenové membrány.
krk: pružný; netender; žádná cervikální lymfadenopatie. Žádné meningeální příznaky
kardiovaskulární: normální S1, S2; žádné šelesty, tření nebo cvaly. Žádná reprodukovatelná citlivost hrudní stěny
respirační: normální exkurze hrudníku s dýcháním; dech zní jasně a rovnoměrně bilaterálně; žádné sípání, rhonchi nebo šelesty.
břicho: normální zvuky střev; neroztažené; netender; žádná hmatatelná organomegalie.
končetiny: normální ROM ve všech čtyřech končetinách; netýká se palpace; distální pulzy jsou normální a stejné.
kůže: Normální pro věk a rasu; teplý; suchý; dobrý turgor; žádné zjevné léze nebo exsudát
Poznámky k pokroku (23: 12)
dostal 2 dětský aspirin a SL NTG s úlevou od nepohodlí na hrudi. Pak měl 1 palec Nitropaste umístěn. V 00: 44 se mu bolest vrátila a EKG se opakovalo. Dostal 15mg Maalox bez zlepšení, pak o ½ palce více NTP, což zmírnilo nepohodlí.
výsledky
EKG 1: zploštělé T vlny nižší a v V2-V6.
EKG 2: Žádné změny
laboratoře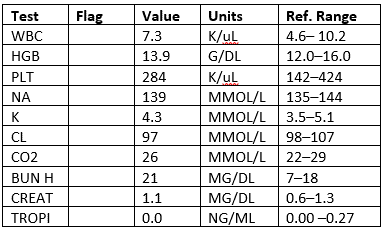
CXR: negativní
diagnóza (01:57)
bolest na hrudi, anamnéza myokarditidy
dispozice (02: 02)
pacient byl přijat do nemocnice pod telemetrií.
nemocniční kurz
pt. podstoupil sériové enzymy a opakovat EKG v dopoledních hodinách. Vyloučil MI a byl propuštěn. Následná stresová ozvěna byla negativní po cvičení po dobu 12,5 minut bez nepohodlí na hrudi nebo změn EKG.
druhá návštěva
- pacient sledoval svůj PCP, byl diagnostikován GERD a byl zahájen na PPI.
- pacient se vrátil do ED o 6 týdnů později s těsností na hrudi a dušností v nastavení jídla. Jeho příznaky byly zhoršeny námahou, vyskytují se v klidu a jsou zlepšeny vzpřímenou polohou stejně jako u Prilosecu.
- žádná přidružená horečka, kašel, záření, diaforéza, bolest lýtka, periferní edém.
- pacient má normální vitální funkce s nezanedbatelným vhodným vyšetřením.
- EKG odhaluje TWI v aVL, stejně jako nové Q vlny ve změnách V1-V2 a NSST.
- CXR je negativní.
- laboratoře ukazují troponin, který je >20krát vyšší než horní hranice normálu.
- pacient dostává aspirin, heparin, Plavix, nitroglycerin a je přijat pro akutní koronární syndrom.
- pacient podstoupí perkutánní koronární intervenci (PCI) s úspěšným umístěním stentu a následně je propuštěn v dobrém stavu.
diskuse
bolest na hrudi je stížností pro více než 5% pacientů v pohotovostních odděleních (EDs) ve Spojených státech. Hodnocení pacienta s bolestí na hrudi je obrovská výzva, a to především vzhledem k široké diferenciální diagnostiky, ale také proto, že riziko spojené s chybným diagnózám. Mezi nejvíce rychle fatální podmínky v urgentní medicíně—z nichž mnohé mohou představovat zpočátku neodkladné péče—akutní koronární syndrom (infarkt myokardu ischemie myokardu a infarkt myokardu), disekce aorty, plicní embolie, perikarditida srdeční tamponáda, myokarditida, tenzní pneumotorax a jícnu prasknutí. Všechny tyto stavy mají tendenci se projevovat bolestí na hrudi a všechny by měly být zváženy brzy při hodnocení pacienta s bolestí na hrudi.
je odpovědností lékaře vyhodnotit tyto pacienty se seznamem potenciálních ohrožení života v horní části diferenciální diagnózy. Podrobná historie, fyzikální vyšetření (se zaměřením na srdeční, plicní a cévní vyšetření) a základní informace o testování (např. Nicméně, v případech, kdy toto počáteční rychlé posouzení nevylučuje jednu ze smrtelných diagnóz, může být zaručeno další zpracování v prostředí s vyšší ostrostí.
ačkoli typické příznaky ACS jsou popsány jako postupný nástup bolesti nebo tlakové bolesti v hrudi s zářením do levé paže, krku nebo čelisti, ve skutečnosti atypický může být více „typický.“Ve velkém data syntézy, nejvíce užitečné historické prvky, které zvýšily pravděpodobnost akutního infarktu myokardu byly záření na pravé paži nebo rameni, záření, aby obě paže, bolest, která se stupňuje s námaze, pocení, a nevolnost nebo zvracení.1 Určitých podskupin, včetně ženy, diabetici a starší lidé jsou více pravděpodobné, že mít anginózní symptomy, které jsou zastoupeny dušnost, zvracení, pocení, celková slabost; některé mohou mít bezbolestný prezentace.2 i u pacientů s atypickými příznaky, jako je pleuritická bolest nebo hmatatelná citlivost v hrudní stěně, je pravděpodobnost posttestu dostatečně snížena pouze u těch, kteří již mají nízké riziko.1 výčet historické zátěže srdečního rizikového faktoru má malou prognostickou hodnotu, zejména u pacientů starších 40 let.3
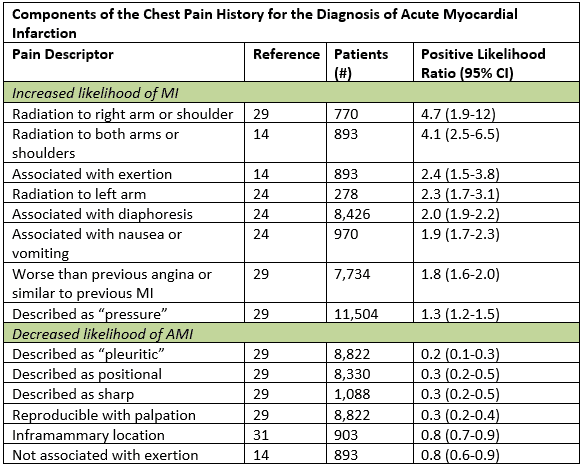
Adapted from Swap CJ, et al. Jamo. 2005;294:2623-2629.
mladí pacienti (<45 let) představují skupinu s vysokým rizikem nesprávné diagnózy ACS, především kvůli tendenci lékařů podceňovat srdeční riziko. Až 10% infarktů myokardu v USA se vyskytují u pacientů <45 let, z nichž většina se vztahují k aterosklerotické onemocnění srdce. Aterosklerotické onemocnění byla zaznamenána v 17% teenagerů v jedné studii,4 a postižením více onemocnění je uvedeno v 20% mladých dospělých (průměrný věk: 26 let) v pitevní studie obětí vnitřní město násilí.5 nedávná studie ED zjistila, že 5,4% pacientů ve věku 24─39 let s bolestí na hrudi vládlo pro ACS a 2,2% mělo nežádoucí srdeční příhodu (tj.6 ačkoli je celkový výskyt ACS u mladých pacientů nižší, lékaři by neměli slevu na HPI týkající se čistě na základě věku pacienta.
Diabetes mellitus (DM) představuje další vysoce rizikový stav, pokud jde o potenciál nesprávné diagnózy ACS. Pacienti s DM jsou náchylní k bezbolestným prezentacím, když mají srdeční ischemii. Dušnost, zmatenost, zvracení, únava) se vyskytují až ve 40% případů. U diabetických pacientů je také větší pravděpodobnost nežádoucích účinků ACS.7 ošetřujících lékařů proto nesmí spoléhat na typické předložení stížnosti k zahájení vyšetření srdce u diabetiků, ani by se spoléhat na pozitivní srdeční biomarkery k rychlé agresivní přístup k léčbě u těchto pacientů.užívání kokainu musí být považováno za další nezávislý rizikový faktor pro aterosklerotické srdeční onemocnění a IM, zejména u mladých pacientů. Někteří autoři odhadují, že kokain představuje až 25% akutních MIs u pacientů <45 let.7 Akutní užívání kokainu může vyvolat koronární vazokonstrikci, zvýšení agregace krevních destiček, a/nebo adrenergní stimulace vedoucí k arytmie a ischemie. Chronické užívání kokainu je také spojeno s IM, což způsobuje výrazně zrychlenou aterogenezi a následné časné MI. Celkově mají uživatelé kokainu sedmkrát zvýšené riziko im.8
Systémový lupus erythematodes (SLE) je významná, ale podceňovaný rizikový faktor předčasné aterosklerózy a infarktu myokardu. Odhaduje se, že mladí pacienti se SLE mají devětkrát zvýšené riziko časného im.9 žen <45 let je zvláště vystaveno zvýšenému riziku, přičemž odhady zvýšeného rizika časného im jsou až padesátinásobné.10 příčiny předčasné aterosklerózy u SLE je pravděpodobně multifaktoriální, ale do značné míry souvisí s koexistující systémového zánětu a dyslipidemias.
infekce virem lidské imunodeficience (HIV) byla identifikována jako nezávislý rizikový faktor pro předčasnou aterosklerózu. Důkazy naznačují, že infekce HIV způsobuje endoteliální poškození koronárních cév, což iniciuje zánětlivou kaskádu vedoucí k aterosklerotickým lézím.11 nález předčasné aterosklerózy je zvláště významný u pacientů s pozdějšími stadii infekce HIV (počet CD4 < 200).12 léčebné režimy, které se v současné době používají při léčbě HIV (inhibitory proteázy), také zhoršují riziko časné aterosklerózy. Celkově jsou pacienti s HIV s ACS přítomni ve věku, který je o více než 10 let mladší než pacienti bez HIV.13
chronické onemocnění ledvin (CRD) bylo také nedávno identifikováno jako nezávislý rizikový faktor pro akcelerovanou aterosklerózu. CRD je spojena s chronickým zánětem14 a zvýšená agregace krevních destiček.15 tyto faktory v kombinaci se zvýšenou prevalencí souběžných konvenčních rizikových faktorů způsobují u těchto pacientů nepřiměřeně vysoké riziko srdečních příhod.14
ačkoli by mělo být získáno a vyhodnoceno do 10 minut od prezentace týkající se srdeční ischemie, EKG by nemělo být používáno k vyloučení ACS. Až 50% pacientů se srdeční ischemií nebo infarktem bude mít nespecifické nebo normální EKG.16 sériová EKG mohou zvýšit diagnostický výnos při potvrzení přítomnosti ACS u pacientů s probíhajícími příznaky.
podobně jako EKG jsou srdeční biomarkery užitečné, když jsou pozitivní, ale mají omezenou užitečnost, když jsou normální. Sériové testování biomarkerů v průběhu 3─6 hodin se stalo rutinním protokolem v mnoha EDs a má vynikající citlivost při detekci důkazů MI. Biomarkery však nelze spoléhat na vyloučení srdeční ischémie. Prospektivní validace skóre „srdce“ poskytla odborníkům schopnost spolehlivě rozlišit podmnožinu nízkorizikových pacientů, kteří by pravděpodobně neměli prospěch z dalšího testování.17
zátěžové testování a koronární angiografie se používají častěji brzy v hodnocení pacientů s bolestí na hrudi, aby vládli v ACS. Ačkoli negativní zátěžový test nebo angiogram je spojen s nižším rizikem základního CAD, žádný test nemůže definitivně vyloučit ACS nebo přítomnost významných základních koronárních trombóz. Většina způsobů zátěžového testování detekuje důkazy o významných koronárních lézích s pouze 85% až 95% citlivostí.18-19 koronární angiografie je také nedokonalým testem; falešně negativní angiografie výklady nejsou neobvyklé v přítomnosti difúzní onemocnění, výstřední plakety, „flush“ kazů, pobočka ostial léze, překrývající boční větve, a i když léze jsou přítomny v rámci levé hlavní koronární tepny.20 Dále by byla ohrožena spolehlivost těchto testů jsou údaje, což naznačuje, že většina z MIs se vyskytují od kazů uvnitř tepen, které byly dříve <50% bránila před myokardu došlo.21-23
tyto typy lézí jsou obvykle spojeny s negativními zátěžovými testy nebo“ nevýznamnými “ angiogramy, pokud jsou testy prováděny před infarktem. Podle své povahy detekce koronární stenóza, zátěžové testy jsou schopni zhodnotit nebo předvídat zranitelné koronárních plátů, které jsou v ohrožení pro stát uvolnil, což vede k akutní koronární příhody. V jedné studii pacientů hodnocen pro ACS, kteří měli negativní stres test v předchozích 3 letech, více než 20% dosáhl kompozitní index AMI, pozitivní zátěžový test, CABG nebo katetrizace s intervencí, s drtivou většinou negativních testování dochází za 1 rok prezentace.24 Podobně jsou na tom i další invazivní vyšetření muže a ženy s normální nebo „minimální“ CAD na srdeční katetrizace (1.2% a 3,3%, v tomto pořadí) buď AMI nebo úmrtí během 1 roku sledování.25 je nezbytné, aby se lékař nespoléhal na předchozí objektivní testování tváří v tvář pacientovi se známkami a příznaky svědčícími o ACS.
shrnutí
vyhodnocení bolesti na hrudi a možného ACS je vysoce rizikové úsilí. Rozhodnutí o „úplném srdečním vyšetření“ by mělo být založeno především na důkladném HPI. Lékaři by si měli být vědomi frekvence atypických prezentací, zejména u žen, starších a diabetických pacientů. Zvláštní pozornost si zaslouží také mladí pacienti, protože jejich riziko je často podceňováno. Další netradiční srdeční rizikové faktory, včetně kokainu, systémového lupus erythematodes, viru lidské imunodeficience a chronického onemocnění ledvin, vyžadují zvláštní pozornost. Diagnostické testování se skládá z elektrokardiografie (užitečné pravidlo v ACS, ale ne vyloučit diagnózu) a srdečních biomarkerů testování, které jsou také primárně je užitečné, když pozitivní. Důležité je, že negativní zátěžový test nebo angiogram je velmi užitečný při stratifikaci pacientů na nízké riziko ACS a CAD, ale definitivně nevylučují diagnózu.
citace: Palatnik m. 38letý muž s bolestí na hrudi. J Urgentní Péče Med. Března 2018. Dostupné na adrese: https://www.jucm.com/a-38-year-old-man-with-chest-pain/.
- Swap CJ, Nagurney JT. Hodnota a omezení anamnézy bolesti na hrudi při hodnocení pacientů s podezřením na akutní koronární syndromy. Jamo. 2005;294:2623-2629.
- El-Menyar A, Zubaid M, Sulaiman k. atypická prezentace akutního koronárního syndromu: významný nezávislý prediktor úmrtnosti v nemocnici. J. Cardiol. 2011;57;165-171.
- Han JH, Lindsell CJ, Storrow AB, et al. Úloha zátěže srdečního rizikového faktoru při diagnostice akutních koronárních syndromů v prostředí pohotovostního oddělení. Ann Emergová. 2007;49;145-152.
- Tuzcu EM, Kapadia SR, Tutar E, et al. Vysoká prevalence koronární aterosklerózy u asymptomatických dospívajících a mladých dospělých: důkaz z intravaskulárního ultrazvuku. Oběh. 2001;103:2705-2710.
- Joseph a, Ackerman D, Talley JD, et al. Projevy koronární aterosklerózy u mladých obětí traumatu-pitevní studie. J Am Sb Cardiol. 1993;222:459-467.
- Marsan RJ Jr., Shaver KJ, Sease KL, et al. Hodnocení pravidla klinického rozhodování u mladých dospělých pacientů s bolestí na hrudi. Acad Emerged. 2005;12:26-32.
- Fergus TS, Fazel R, Fang J, et al. Prezentace, léčba a výsledky diabetických pacientů ve srovnání s nediabetickými pacienty přijatými pro akutní koronární syndromy. Srdce. 2004;90:1051-1052.
- Qureshi AI, Suri MF, Guterman LR, et al. Užívání kokainu a pravděpodobnost nefatálního infarktu myokardu a mrtvice: údaje ze třetího národního průzkumu zdraví a výživy. Oběh. 2001;103:502-506.
- D ‚ Agate DJ, Kokolis S, Belilos E, et al. Předčasné onemocnění koronární arterie u systémového lupus erythematodes s rozsáhlou reokluzí po operaci bypassu koronární arterie. J Invazivní Kardiol. 2003;15:157-163.
- Manzi S, Meilahn EN, Rairie JE, et al. Věkově specifická incidence infarktu myokardu a anginy pectoris, u žen se systémovým lupus erythematodes: srovnání s Framinghamské Studie. Jsem J Epidemiol. 1997;145:408-415.
- Varriale P, Saravi G, Hernandez E, et al. Akutní infarkt myokardu u pacientů infikovaných virem lidské imunodeficience. Am Heart J. 2004; 147: 55-59.
- Hsue PY, Lo JC, Franklin A, et al. Progrese aterosklerózy hodnocená tloušťkou karotického intimního média u pacientů s infekcí HIV. Oběh. 2004;109:1603-1608.
- Hsue PY, Giri K, Erickson S, et al. Klinické příznaky akutních koronárních syndromů u pacientů s infekcí virem lidské imunodeficience. Oběh. 2004;109:316-319.
- Yerkey MW, Kernis SJ, Franklin BA, et al. Renální dysfunkce a zrychlení koronárních onemocnění. Srdce. 2004;90:961-966.
- Aggarwal A, Kabbani SS, Rimmer JM, et al. Dvoufázové účinky hemodialýzy na reaktivitu krevních destiček u pacientů s terminálním onemocněním ledvin: potenciální přispěvatel ke kardiovaskulárnímu riziku. Am J Ledviny Dis. 2002;40:315-322.
- Brady WJ, Aufderheide TP, Chan T, et al. Elektrokardiografická diagnostika akutního infarktu myokardu. Emerg Med Clin North Am. 2001;19:295-320.
- Backus BE, Six AJ, Kelder JC, et al. Prospektivní validace srdečního skóre u pacientů s bolestí na hrudi na pohotovostním oddělení. Int J Kardiologie. 2013;168;2153-2158.
- Ioannidis JPA, Salem D, Chew PW, et al. Přesnost zobrazovacích technologií v diagnostice akutní srdeční ischémie v pohotovostním oddělení: metaanalýza. Ann Emergová. 2001;37:471-477.
- Lateef F, Gibler WB. Provokativní testování bolesti na hrudi. Am J Emerg Med. 2000;18:793-801.
- Schwartz L, Gourassa MG. Hodnocení pacientů s bolestí na hrudi a normálními koronárními angiogramy. Arch Int Med. 2001;161:1825-1833.
- Giroud D, Li JM, Urban P, et al. Vztah místa akutního infarktu myokardu k nejzávažnější koronární arteriální stenóze při předchozí angiografii. Jsem J Cardiol. 1992;69:729-732.
- Hackett D, Davies G, Maseri a. již existující koronární stenózy u pacientů s prvním infarktem myokardu nemusí být nutně závažné. Eur Srdce J. 1988; 9: 1317-23.
- Hackett D, Verwilghen J, Davies G, et al. Koronární stenózy před a po akutním infarktu myokardu. Jsem J Cardiol. 1989;63:1517-1518.
- Walker J, Galuska M, Vega D. koronární onemocnění u pacientů s urgentní bolestí na hrudi s nedávným negativním zátěžovým testováním. West J Emerg Med. 2010;11;384-388.
- Hemingway H, McCallum A, Shipley M, et al. JAMA 2006; 295; 1404-1411.
