Melissa Johnson*
College Zemědělství, životního Prostředí a Výživy Věd, Tuskegee University, Spojené státy
Abstrakt
Kardiometabolického onemocnění a poruch, i nadále nejvýznamnější a nejčastější příčiny nemocnosti a úmrtnosti ve Spojených Státech, stejně jako po celém světě. Mezi kardiometabolickými poruchami mají největší prevalenci kardiovaskulární onemocnění (CVD; k zátěži veřejného zdraví nadále přispívají i další kardiometabolické poruchy úzce související s CVD, jako je diabetes mellitus a metabolický syndrom (MetS). Genetická predispozice, rasa, věk, pohlaví), demografický (socioekonomický status), dietní (dietní příjem), behaviorální (např. fyzická aktivita) a environmentální (např. obezogenní, aterogenní, karcinogenní prostředí) charakteristiky. Paradoxně, dietní riziko je nejvíce modifikovatelné a nejméně modifikovatelné riziko některých onemocnění, jako jiné modifikovatelné a non-modifikovatelné vlastnosti jednat v součinnosti, aby vliv dietárního příjmu. Ačkoli mnoho nejednoznačné a rozporné výsledky výzkumu existují, výhody konzumace kvalitní stravy jsou stále oceňovány a úloha diety při ochraně kardiometabolického zdraví nelze podceňovat. Diety bohaté na celá zrna, neškrobovou zeleninu a ovoce, mírné ve zpracovaných potravinách a rafinovaných zrnech a následně nižší poměry omega-6 až omega-3 mastných kyselin nabízejí největší potenciální přínos. Tento mini přehled stručně shrnuje důsledky příjmu stravy a výživy na kardiometabolické zdraví.
Úvod
Často projevuje jako inflammatorily na choroby, kardiometabolického onemocnění může být jedním z nejvíce nezvratný ukazatele kardiometabolického zdraví. I když žádný konsensus definice kardiometabolického zdraví bylo zjištěno, individuální kardiometabolického zdraví (a kardiorespirační zdatnosti), může nepřímo souviset s rizikem nadváhy/obezity, inzulinové rezistence, diabetes mellitus 2. typu, hypertriglyceridemie, krevní tlak, hladinu C – reaktivního proteinu koncentrace, a kardiovaskulární onemocnění (CVD), 1-3. Na období 2011-2014 výskytu CVD byla přibližně 36,6% z NÁS dospělých (20 let a starší), s non-Hispánská Afrických Amerických mužů (46.0%) a ženy (47.7%) vykazující významně větší prevalenci než jiné etnické skupiny4. Dále dynamické spojení mezi CVD a metabolickým syndromem (MetS) nelze popřít, protože epidemiologické důkazy prokázaly překrývající se riziko, komorbidity a výsledky pro oba stavy5. Abdominální adipozita, hypertenze,dyslipidemie, inzulínová rezistence), které významně zvyšují riziko vzniku CVD, diabetes mellitus 2. typu a některých rakovin,došlo v průběhu let6, 7. Odhaduje se, že MetS převládá u ~1 ze 4 dospělých, přičemž míra se zvyšuje s rostoucím věkem8. Rostoucí všudypřítomnost těchto blízkých epidemických stavů může nežádoucím způsobem ovlivnit veřejné zdraví, protože rizika komorbidit a předčasné úmrtnosti se významně zvyšují se zvyšující se prevalencí. Zmírnění rizik spojených s kardiometabolickými poruchami a ochrana kardiometabolického zdraví je proto prvořadým zájmem odborníků v oblasti veřejného zdraví.
Globální Veřejné Zdravotní Zátěž pro Kardiometabolického Onemocnění,
Kardiometabolického onemocnění mohou nejen negativně ovlivnit zdraví jednotlivců, ale mohou ohrozit globální veřejné zdraví stejně. Bohužel, rasové a geografické rozdíly v riziku i nadále zhoršit nežádoucí kardiometabolického zdraví outcomes9, zejména mezi zranitelné, ohrožené nedostatečnou populace. Nesrovnalosti v opatřeních a výsledcích kardiometabolického zdraví dále přispívají ke zdravotním rozdílům a výzvám pro globální veřejné zdraví10. Vhodně, prevence kardiometabolického onemocnění vyžaduje integrovaný přístup, který se domnívá, biologických, potravinových, behaviorální, environmentální a další klíčové vlastnosti. Protože riziko onemocnění pokrývá celé přírodě-pečovat rozdělit (Obrázek 1), multidisciplinární prevence a léčba protokol musí zvážit všechny faktory. Mezi klíčové faktory patří strava jedním z nejkritičtějších, protože strava poskytuje základní i nepodstatné živiny potřebné pro kardiovaskulární zdraví, kognitivní fungování, imunitní funkci, homeostázu a udržení života.
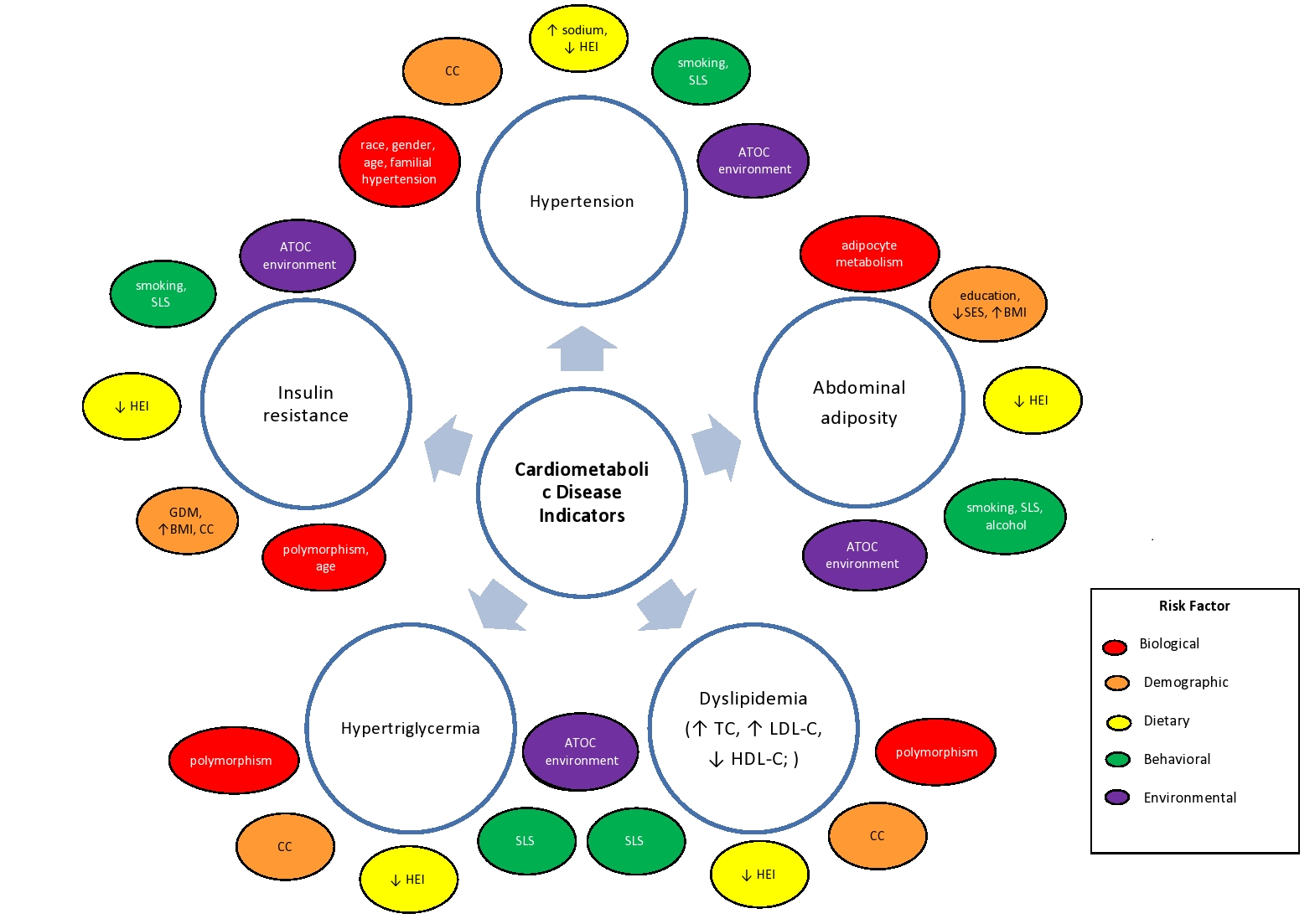
Figure 1. Simplified influence of biological, demographic, dietary, behavioral and environmental characteristics* on cardiometabolic disease indicators.
(*ATOC: aterogenní, toxinogenních, kde se vyskytuje obezita, karcinogenní prostředí, prostředí, které umožňuje vývoj onemocnění vzhledem k omezené příležitost zapojit se do fyzické aktivity, získat jídlo (jídlo, desert), a přijímat preventivní a/nebo léčba, zdravotní péče, zdroje a služby, v tomto prostředí mohou být také nasycené s fast food restaurace/obchody se smíšeným zbožím (potraviny, bažiny) a toxiny v životním prostředí; BMI: body Mass Index; CC: komplikace nebo komorbidita; GDM: gestační diabetes mellitus; HDL-C: high-density lipoprotein cholesterol; HEI: Zdraví Jíst Index, míra kvality stravy vzhledem k tomu, dietní rozmanitost a dodržování Dietní Pokyny pro Američany; LDL-C: low-density lipoprotein cholesterol; ZSV: socioekonomický status; SLS: sedavý způsob života; TC: celkový cholesterol) **Tento údaj není vyčerpávající a nepostihuje obrovské riziko pro kardiometabolického onemocnění.
Doplňky/Výživa Přechod
Ačkoli bohaté na živočišné produkty, starší lovec-sběrač strava není považován za aterogenní v nature11. Doplňkové vyšší příjem vlákniny, antioxidantů, fytochemikálie, bioaktivních látek, vitamínů a mono – a polynenasycené mastné kyseliny-z rostlinných zdrojů a nižší omega-6/omega-3 mastné kyseliny poměr by mohl mít ve skutečnosti za předpokladu, kardio-ochranu. Další životní styl a environmentální vlastnosti (např. větší fyzická aktivita, méně expozice životního prostředí toxiny, nedostatek kouření cigaret) jsou věřil mít synergicky přispěl k kardiometabolického zdraví lovec-sběrač stejně. Nicméně, během výživa přechod „Westernizace“ potravinářské výroby mělo za následek zvýšenou dostupnost zpracovaných potravin, nadměrný příjem kalorií, cukru, sodíku a tuku, a snížil stravy quality12. Tato výživa přechod také za následek posunul zvýšení omega-6 mastných kyselin, příjem a následné zvýšení na dietní omega-6/omega-3 mastných kyselin ratio13,14. V důsledku toho, čím více Západní dietní vzor (a životní styl vlastnosti) vedly k nutriční nedostatky/toxicity, fyziologické nerovnováhy, chronický zánět a disease15,16. Není divu, že tyto aterogenní, kde se vyskytuje obezita, diabetogenic, karcinogenní, a toxinogenních diety mají usnadnit patogenezi chronické nemoci související se stravou, jako jsou CVD, cukrovka, obezita a určité cancers17,18. Podobné trendy v chronické nemoci související se stravou, jako je podvýživa (nad – a podvýživa), obezita, diabetes, dyslipidémie, hypertenze a kardiovaskulární onemocnění jsou patrné v obou rozvinutých a rozvojových countries19. Ještě znepokojivější je pozorovací důkaz, že trendy v riziku (např., dietní, socioekonomická, fyzická aktivita) se objevují v dětství a pokračují do dospělosti, prediktivní kardiometabolické zdraví20-22.
Dietní Ochranu Kardiometabolického Zdraví
Ve světle kardiometabolického hrozby představil během výživa přechod, celoroční dostupnost potravin, jednou považovány za sezonní, a poskytuje příležitost ke zlepšení kvality stravy. Středomořská strava, charakterizovaná jako bohatá na rostlinné potraviny a s nižším poměrem omega-6 / omega-3 mastných kyselin, přinesla pozitivní nutriční genomické účinky na kardiometabolické zdraví23-25. Non-nutriční bioaktivní sloučeniny se běžně nacházejí v rostlinách, může příznivě ovlivnit nutrigenomiky a posunu rovnováhy ve směru podpory zdraví a prevence nemocí tím, že selektivně, kterým se mění specifické metabolické cesty a tlumí zánětlivé mechanismy podílí onemocnění pathogenesis26,27. Kromě toho, výzkum ukázal, schopnost zelená listová zelenina a dietní omega-6/omega-3 mastné kyseliny poměr změnit rizika onemocnění tím, že ovlivňuje profilů mastných kyselin, krevního tlaku a markerů zánětu u zvířat studeis28,29. I když kalorický omezení byla schválena ve prospěch metabolické health30,31, to bylo navrhl, že obsah makroživin ve stravě, spíše než celkový kalorický příjem, průvodci kardiometabolického health32. Je zajímavé, že vliv příjmu makronutrientů na tělesný tuk, krevní tlak a krevní lipidy se u mužů a žen liší33. Kromě makronutrientů mohou další dietní složky podporovat kardiometabolické zdraví usnadněním specifických procesů, které optimalizují kardiometabolické fungování (Obrázek 2).

Obrázek 2. Potenciální kardiometabolické účinky dietních složek§.
§ Non-výživné složky potravin, včetně, ale ne výlučně, na fytochemikálie (karotenoidy, flavonoidy, isoflavony, polyfenoly), isothiokyanatanu, fytosteroly a třísloviny.
Omega-6/Omega-3 Mastné Kyseliny Poměr
esenciální omega-3 a omega-6 polynenasycené mastné kyseliny mají řadu fyziologických funkcí v buněčné integrity a životaschopnosti, imunitní funkce, zánět a onemocnění risk34,35. I když schopnost omega-3 mastných kyselin, aby se zabránilo onemocnění v epidemiologii studie přinesly rozporuplné results36-38, to bylo navrhl, že omega-3 mastných kyselin může mít příznivé účinky při snižování rizik spojených s MetS tím, že ovlivňuje oxidační stav glukózové homeostázy, metabolismus lipidů a adiposity39. Bylo navrženo, že snížení příjmu omega-6 mastných kyselin (pod současné doporučené hladiny 5% až 10% celkové energie) může potenciálně zvýšit riziko CVD40. Vzhledem k této, to bylo navrhl, že jednotlivci konzumovat „optimální“ příjem omega-3 a omega-6 polynenasycených mastných kyselin, které bude nejen zabránit nedostatku esenciálních mastných kyselin, ale snížení chronické onemocnění risk40. Rasové genetické variace na omega-6 a omega-3 mastných kyselin, metabolismus byly observed41-44 a mohou nabídnout frakční vysvětlení rozdílů v prevalenci onemocnění mezi určité rasové skupiny.
křehkou rovnováhu omega-3 a omega-6 mastné kyseliny příjem ovlivňuje nejen produkci eikosanoidu metabolity, které usnadňují zánětlivé a další homeostatické odpovědi, ale je zásadní v patogenezi onemocnění se zánětlivou epicentrum, jako jsou kardiovaskulární onemocnění, diabetu, degenerativních onemocnění a duševní disorders45,46. Nerovnováha v poměru omega-6 k omega-3 mastných kyselin může vést k nerovnováze v endogenních mediátorů a gene-živiny interakce s biologickými důsledky, které může mít vliv na onemocnění risk47-49. Dostatečný příjem esenciálních omega-3 a omega-6 polynenasycených mastných kyselin, v kombinaci s dietní, behaviorální a další životní vlastnosti, které podporují zdraví jsou věřil ke snížení – ve výchozím nastavení, riziko pro chronické onemocnění, jako well50-52.
závěry
drastický přechod od stravovacích návyků bohatých na rostlinné potraviny (např., celá zrna, luštěniny, zelenina, ovoce) a libové maso, aby méně rostlinných potravin a více rafinované obiloviny a zpracované potraviny, bohaté na kalorie, přidaného cukru, sodíku, a (celkových a nasycených) tuků, nepříznivě ovlivnila lidské zdraví. Postupný pokles kvality stravy spolu s dalšími demografickými, behaviorálními a environmentálními charakteristikami vedl ke vzniku a udržení chronických onemocnění souvisejících se stravou. Zahájení specifické metabolické cesty po příjem živin urychlit nutrigenomic a nutrigenetiky výsledky, které mohou příznivě nebo nepříznivě ovlivnit kardiometabolického zdraví. Typický západní dietní vzorec zhoršuje riziko kardiometabolického onemocnění, protože zvyšuje fyziologické mikroprostředí, které podporuje zahájení prozánětlivých cest.
, Protože strava (a výživy) přímo ovlivňují genomu, transcriptome, proteomu a metabolome, následné změny v kardiometabolického zdraví sledovat změny v příjmu stravou. Dietní vzory zaměřené na snížení kardiometabolického rizika by měla být vyvážená na rostlinné bázi potraviny, libové maso, esenciální omega-3 a omega-6 mastných kyselin a non-výživný bioaktivních sloučenin. Optimalizace příjmu výživy a kvality stravy se proto stává prvořadým pro ochranu kardiometabolického zdraví. Jako kardiometabolického zdraví je problémem veřejného zdraví, čímž se minimalizuje riziko nežádoucích kardiometabolického výsledků v oblasti zdraví by měla začít v dětství, a dost možná i před početím.
Potvrzení
Tato práce byla podpořena Tuskegee University College Zemědělství, životního Prostředí a Výživy Věd George Washington Carver Zemědělského Experiment Station.
střet zájmů
autor prohlašuje, že nedochází ke střetu zájmů.
- Lotta LA, Abbasi A, Sharp SJ, et al. Definice metabolického zdraví a rizika budoucího typu 2 Diabetes v kategoriích BMI: systematický přehled a metaanalýza sítě. Péče O Diabetes. 2015; 38: 2177-2187.
- Blackburn P, Lemieux I, Alméras N, et al. Na hypertriglyceridemic pasu fenotyp versus National Cholesterol Education Program–Adult Léčba Panel III a Mezinárodní Federace Diabetu klinická kritéria pro identifikaci vysoce rizikových mužů s změněné kardiometabolického rizika. Metab. 2009; 58: 1123-1130.
- Haffner SM. Abdominální adipozita a kardiometabolické riziko: máme všechny odpovědi? Jsem Med. 2007; 120: S10-S16.
- Benjamin EJ, Blaha MJ, Chiuve SE, et al. Statistiky srdečních chorob a mrtvice-Aktualizace 2017: Zpráva Americké asociace srdce. Oběh. 2017; 135: e146-e603.
- Qiao Q, Gao W, Zhang L, et al. Metabolický syndrom a kardiovaskulární onemocnění. Ann Clintonová. 2007; 44: 232-263.
- Moore JX, Chaudhary N, Akinyemiju T. Prevalence Metabolického Syndromu podle Rasy/Etnicity a Pohlaví ve Spojených Státech, Národní Zdraví a Výživa Zkouška Survey, 1988-2012. Předcházející Dis. 2017; 14: E24-E24.
- Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizace metabolického syndromu. Oběh. 2009; 120: 1640-1645.
- Nolan PB, Carrick-Ranson G, Stinear JW, et al. Prevalence metabolického syndromu a složek metabolického syndromu u mladých dospělých: souhrnná analýza. Předchozí Med Rep. 2017; 7: 211-215.
- Toms R, Bonney A, Mayne DJ, et al. Geografická a Oblastní socioekonomická variace distribuce kardiometabolických rizikových faktorů: systematický přehled literatury. Int J Zdraví Geogr. 2019; 18: 1.
- Puckrein GA, Egan BM, Howard G. sociální a lékařské determinanty kardiometabolického zdraví: celkový obraz. Etnické Rozdíly. 2015; 25: 521-524.
- Cordain L, Eaton SB, Miller JB, et al. Paradoxní povaha diety lovců a sběračů: na bázi masa, ale neaterogenní. Eur J Clin Nutr. 2002; 56: 1: S42.
- Drewnowski A, Popkin BM přechod výživy: nové trendy v globální stravě. Nutr Rev. 1997; 55: 31-43.
- Singh RB, Takahashi T, Nakaoka T, et al. Výživa při přechodu z Homo sapiens na Homo economicus. Otevřené Nutraceuticals J. 2013; 18: 21.
- Blasbalg TL, Hibbeln JR, Ramsden CE, et al. Změny ve spotřebě omega-3 a omega-6 mastných kyselin ve Spojených státech během 20. století. Jsem J Clin Nutr. 2011; 93: 950-962.
- Ruiz-Núñez B, Pruimboom L, Dijck-Brouwer DAJ, et al. Životní styl a nutriční nerovnováha spojená se západními nemocemi: příčiny a důsledky chronického systémového zánětu nízkého stupně v evolučním kontextu. J Nurt Biochem. 2013; 24: 1183-1201.
- Thorburn AN, Macia L, Mackay CR. Dieta, metabolity a zánětlivá onemocnění „západního životního stylu“. Imunita. 2014; 40: 833-842.
- Ronto R, Wu JHY, Singh GM. Globální přechod výživy: trendy, zátěž nemocí a politické intervence. Veřejné Zdraví Nutr. 2018; 21: 2267-2270.
- Carrera-Bastos P, Fontes-Villalba M, O ‚ Keefe JH, et al. Západní strava a životní styl a nemoci civilizace. Res Rep Clin Cardiol. 2011; 2: 15-35.
- Sibai AM, Nasreddine L, Mokdad AH, et al. Rizikové faktory přechodu výživy a kardiovaskulárních chorob v zemích Středního východu a severní Afriky: přezkoumání důkazů. Ann Nutr Metabová. 2010; 57: 193-203.
- Schmidt MD, Dwyer T, Magnussen CG, et al. Prediktivní asociace mezi alternativními měřítky adipozity v dětství a kardio-metabolickým zdravím dospělých. Int J Obes. 2010; 35: 38.
- Llewellyn A, Simmonds M, Owen CG, et al. Dětská obezita jako prediktor morbidity v dospělosti: systematický přehled a meta?analýza. Obes rev. 2016; 17: 56-67.
- Slopen N, Goodman E, Koenen KC, et al. Socioekonomické a jiné sociální stresory a biomarkery kardiometabolického rizika u mládeže: systematický přehled méně studovaných rizikových faktorů. PLoS jedna. 2013; 8: e64418.
- Scoditti E, Capurso C, Capurso A, et al. Cévní účinky středomořské stravy-část II: role omega-3 mastných kyselin a polyfenolů olivového oleje. Vaskulární farmakologie. 2014; 63: 127-134.
- Fitó M, Konstantinidou v. Nutriční genomika a účinky středomořské stravy na kardiovaskulární zdraví člověka. Živina. 2016; 8: 218-218.
- Calton EK, James AP, Pannu PK, et al. Některé dietní vzorce jsou prospěšné pro metabolický syndrom: přezkoumání důkazů. Nutr Res. 2014; 34: 559-568.
- Rescigno T, Micolucci L, Tecce MF, et al. Bioaktivní živiny a Nutrigenomika u nemocí souvisejících s věkem. Molekula. 2017; 22: 105.
- Ordovas JM. Corella D. nutriční genomika. Annu Rev Genomics Hum Genet. 2004; 5: 71-118.
- Johnson M, Pace RD, McElhenney WH. Zelená listová zelenina ve stravě s poměrem omega-6/omega-3 mastných kyselin 25: 1 mění profil mastných kyselin erytrocytů spontánně hypertenzních potkanů. Lipidy Zdraví Dis. 2018; 17: 140.
- Johnson M, McElhenney WH, Egnin M. Vliv Zelené Listové Zeleniny ve Stravě se Zvýšeným omega-6:omega-3 Mastné Kyseliny Poměr na Krysy Krevní Tlak, Plazmatické Lipidy, Antioxidant Status a Markerů Zánětu. Živina. 2019; 11.
- Smith JN, Caldwell LJ, van der Merwe M, et al. Srovnání dietních a kalorických restrikčních modelů o složení těla, fyzickém výkonu a metabolickém zdraví u mladých myší. Živina. 2019; 11.
- Most J, Gilmore LA, Smith SR, et al. Významné zlepšení kardiometabolického zdraví u zdravých nonobézních jedinců během kalorického restrikce vyvolaného úbytku hmotnosti a udržování úbytku hmotnosti. Am J Physiol Endocrinol Metab. 2017; 314: E396-E405.
- Solon-Biet SM, McMahon AC, Ballard JWO, et al. Poměr makronutrientů, nikoli kalorický příjem, diktuje kardiometabolické zdraví, stárnutí a dlouhověkost u myší krmených Ad Libitum. Metab Buňky. 2014; 19: 418-430.
- Voortman T, van den Hooven EH, Tielemans MJ, et al. Příjem bílkovin v raném dětství a kardiometabolické zdraví ve školním věku: studie generace R. Eur J Nutr. 2016; 55: 2117-2127.
- Johnson M, Bradford C. Omega-3, omega-6 a omega-9 mastné kyseliny: důsledky pro kardiovaskulární a jiná onemocnění. J. Glycomics Lipidomics. 2014; 4: 2153-0637.1000123.
- Simopoulos AP, List, Salem Jr N Nezbytnosti a doporučený denní příjem omega-6 a omega-3 mastných kyselin. Ann Nutr Metabová. 1999; 43: 127-130.
- Manson JE, Cook NR, Lee IM, et al. Mořské N-3 mastné kyseliny a prevence kardiovaskulárních onemocnění a rakoviny. New Engl J Med. 2019; 380: 23-32.
- Caldera PC, Deckelbaumc RJ. Aktuální názor Omega-3 mastné kyseliny a kardiovaskulární výsledky: aktualizace. Curr Opin Clin Nutr Metabáze. 2018; 21: 000-000.
- Jia X, Kohli P, Virani SS. Omega – 3 mastné kyseliny a kardiovaskulární výsledky: poznatky z nedávných klinických studií. Curr Atheroskler Rep. 2019; 21: 1.
- Poudyal H, Panchal SK, Diwan V, et al. Omega-3 mastné kyseliny a metabolický syndrom: účinky a vznikající mechanismy působení. Prog Lipid Res. 2011; 50: 372-387.
- Harris WS, Mozaffarian D, Rimm E, et al. Omega-6 mastné kyseliny a riziko kardiovaskulárních onemocnění. Oběh. 2009; 119: 902-907.
- Mathias RA, Sergeant S, Ruczinski I, et al. Dopad genetických variant FADS na metabolismus polynenasycených mastných kyselin omega6 u afroameričanů. BMC genetika. 2011; 12: 50.
- Sergeant S, Hugenschmidt CE, Rudock ME, et al. Rozdíly v hladinách kyseliny arachidonové a variantách genu desaturázy mastných kyselin (FADS) u afroameričanů a evropských Američanů s diabetem nebo metabolickým syndromem. British journal of nutrition. 2012; 107: 547-555.
- Simopoulos AP. Evoluční aspekty stravy, poměr omega-6/omega-3 a genetická variace: nutriční důsledky pro chronická onemocnění. Biomedicína. 2006; 60: 502-507.
- Simopoulos AP. Poměr omega-6 / omega-3 mastných kyselin, genetická variace a kardiovaskulární onemocnění. Asia Pac J Clin Nutr. 2008; 17: 131-134.
- Hibbeln JR, Nieminen LRG, Blasbalg TL, et al. Zdravý příjem N–3 a n-6 mastných kyselin: odhady s ohledem na celosvětovou rozmanitost. Jsem J Clin Nutr. 2006; 83: 1483S-1493S.
- Simopoulos AP. Význam poměru omega-6 / omega-3 esenciálních mastných kyselin. Biomedicína. 2002; 56: 365-379.
- Chilton FH, Dutta R, Reynolds LM, et al. Přesnost Výživy a Omega-3 Polynenasycené Mastné Kyseliny: Případ pro Individuální Doplnění Přístupů pro Prevenci a Řízení Lidských Onemocnění. Živina. 2017; 9: 1165.
- Serhan CN, Chiang N Van Dyke TE. Řešení zánětu: duální protizánětlivé a prorozlišující lipidové mediátory. Příroda hodnotí imunologii. 2008; 8: 349-361.
- Simopoulos AP. Význam poměru Omega-6 / Omega-3 mastných kyselin u kardiovaskulárních onemocnění a dalších chronických onemocnění. Exp Biol Med. 2008; 233: 674-688.
- Maruthur NM, Wang NY J. AL intervence životního stylu snižují riziko ischemické choroby srdeční. Oběh. 2009; 119: 2026-2031.
- Larsson SC, Tektonidis TG, Gigante B, et al. Zdravý životní styl a riziko srdečního selhání. Oběh. 2016; 9: e002855.
- Kris-Etherton P, Fleming J, Harris WS. Debata o doporučení n-6 polynenasycených mastných kyselin pro kardiovaskulární zdraví. J Am Dieta Doc. 2010; 110: 201-204.
